Clínica Cotidiana
Información del artículo
Historia del artículo:
Recibido el 31 de enero de 2020
Aceptado el 11 de noviembre de 2020
On-line el 23 de diciembre de 2020
Palabras clave:
Arteriopatía periférica
Diabetes mellitus
Prostanoides
Pie diabético
*Autor para correspondencia
Correo electrónico:
navidadespiritu@hotmail.com
(J.M. Sáez Pérez).
Keywords:
Peripheral arteriopathy
Diabetes mellitus
Prostanoids
Diabetic foot
José Manuel Sáez Pérez*, Estefanía Rodríguez Latorre, Lucia Martínez Ibáñez
Centro de Salud Malvarrosa. Valencia.
Resumen
Por la gravedad de las complicaciones para la salud en las que puede desembocar, como sucede en la arteriopatía periférica diabética, por su elevada prevalencia y su impacto en los sistemas de salud, dicha afectación reclama la atención de todo el medio sanitario; de ahí que un abordaje integral como se ve reflejado en el caso clínico es fundamental, pues una buena conexión entre los diferentes niveles asistenciales nos permiten recortar tiempos y llegar antes a las soluciones.
En el caso de la arteriopatía periférica diabética, su tratamiento transcurre por un largo camino de grupos terapéuticos y profesionales. En el apartado de los antiagregantes y vasodilatadores disponemos de cilostazol, clopidogrel, pentoxifilina, ácido acetilsalicílico, prostanoides… También es posible emplear técnicas que tratan de mejorar la perfusión en el miembro afectado (stents, revascularización en sus diferentes modalidades y abordajes), sin dejar a un lado el tratamiento tópico de la úlcera diabética.
Si no la prevenimos, o llegamos tarde, se puede complicar, a tal extremo que el paciente pueda perder parte o todo el miembro afectado en el devenir del tiempo.
El papel de la enfermería y de las diferentes especialidades y unidades (pie diabético) son muy importantes y deben entrar en el escalón que, desde atención primaria, se les marque pues es la armonizadora de ese continuo proceso asistencial
© 2020 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
A comprehensive and multidisciplinary approach in ulcers due to diabetic peripheral arterial disease
Abstract
Due to the seriousness of the health complications in which it can lead, as in the case of diabetic peripheral arteriopathy, due to its high prevalence and its impact on health systems, this affectation demands the attention of the entire health environment, hence a comprehensive approach as reflected in the clinical case is essential, since a good connection between the different levels of care allows us to cut times and reach solutions sooner, since each one goes as far as they can and should admit it, as well as the different estates that intervene in the diabetic foot.
In the case of adiabetic peripheral arteriopathy, its treatment goes through a long path of therapeutic and professional groups, within the section of antiaggregants and vasodilators we have cilostazol, clopidogrel, pentoxifylline, AAS, prostanoids…, as well as techniques that deal with improve perfusion in the affected limb (Stent, revascularization in its different modalities and approaches), without leaving aside the topical treatment of diabetic ulcer, which if we do not prevent it, or we arrive late, can get complicated, to such an extent that the patient may lose part or all of the affected limb in the course of time.
The role of nursing and of the different specialties and units (diabetic foot), are very important and must enter the level that from primary care, is marked because it is the harmonizer of this continuous care process.
© 2020 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Varón de 69 años de edad, jubilado, vive solo, exfumador de 1 paquete de cigarrillos al día durante 24 años. Trabajó como comercial de una empresa de seguros. Es una persona sedentaria y bebedora de fines de semana.
Antecedentes de diabetes mellitus tipo 2 desde hace más de 25 años, con diversos esquemas farmacológicos que han ido modificándose en relación con su control metabólico. El último de ellos está formado por insulina glargina (28 unidades por la noche), sitagliptina con metformina (50/1000 mg cada 12 horas).
Presenta sobrepeso (IMC de 31), hipertensión sistólica aislada en tratamiento con valsartán (160 mg) e hidroclorotiazida (12,5 mg 1 vez al día), y dislipemia mixta tratada con fenofibrato (160) y atorvastatina (40 mg).
Intervenciones quirúrgicas a destacar: apendicectomía y amputación del primer dedo del pie izquierdo por infección y necrosis (osteomielitis) del mismo por su patología vascular.
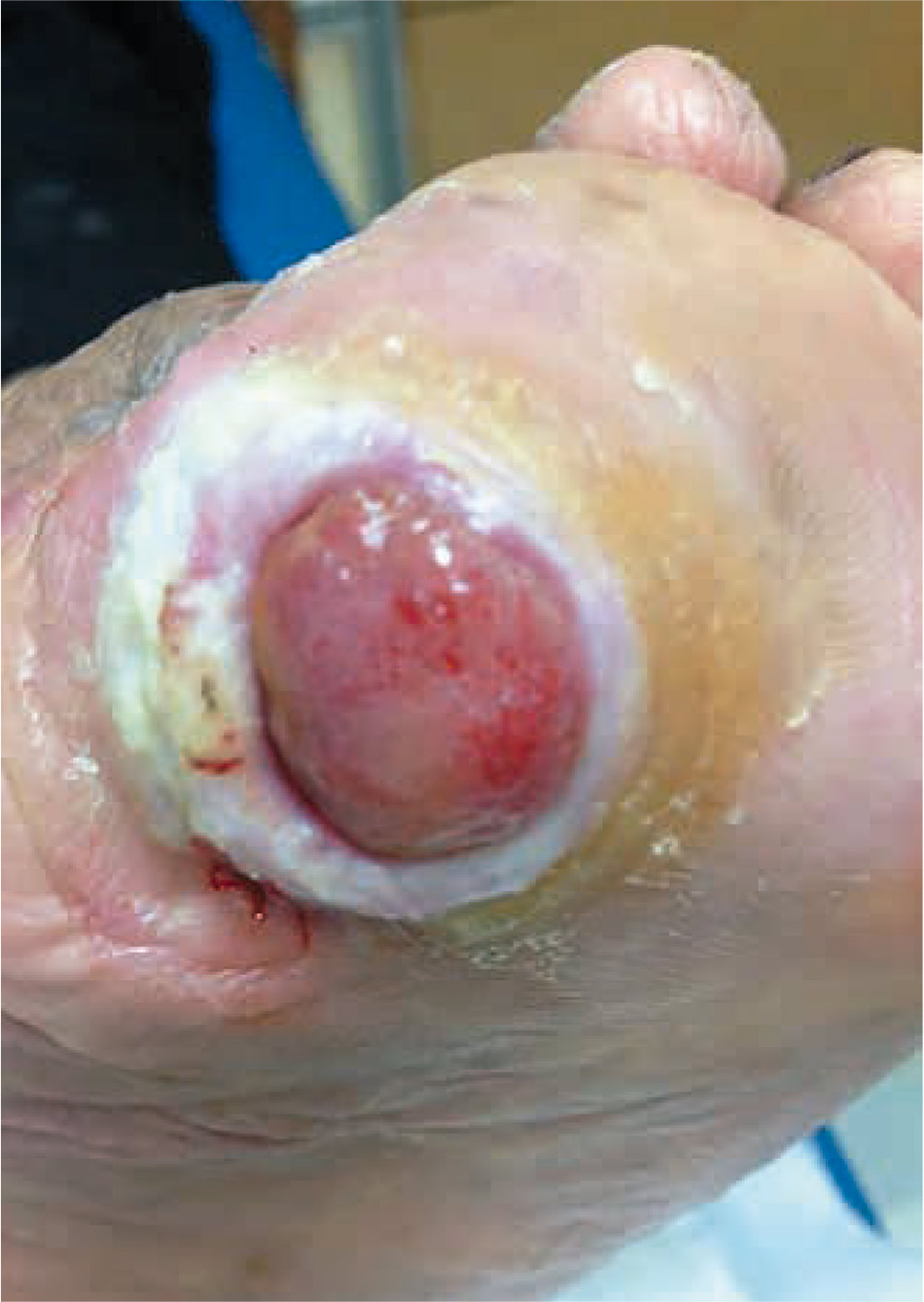
Acude a consulta primeramente de enfermería por presentar una úlcera en el pie izquierdo (Fig. 1) de 4 x 3 cm, de unos 20 días de evolución. Manifiesta dolor en la pantorrilla al caminar unos 300 metros, así como parestesias “en calcetín” y dolor de características neuropáticas, así como alodinia en el mismo pie. Prueba de monofilamento positiva.
Última hemoglobina glucosilada (HbA1c): 8,5; presión arterial 180/100 mmHg. Exploración física:
Disminución de pulsos en ambos miembros inferiores, más marcada en el lado izquierdo y sobre todo en pedio y el tibial posterior.
Úlcera en el pie de unos 4 x 3 cm, con zonas eritematosas y cianóticas esfaceladas.
Monofilamento positivo en ambos pies (repetido).
La determinación del índice tobillo-brazo es positiva en ambas piernas: 0,84 en el lado derecho y 0,70 en el izquierdo.
Se modifica la pauta del tratamiento de su hipertensión con una combinación de valsartán (160 mg), amlodipino (10 mg) e hidroclorotiazida (12,5 mg). Con ello la presión arterial llega a cifras de 138/86; por otra parte, mejora además la cumplimentación. Se reajusta la dieta y se reitera el consejo sobre el ejercicio. El régimen terapéutico para la diabetes mellitus queda formado por dapagliflocina (10 mg), pues el filtrado glomerular es de 61, a la dosis de un comprimido diario, y se incrementa la dosis de insulina basal (6 unidades más).
Se realizan las curas por enfermería adecuadamente en el tiempo y en composición terapéutica.
Se le remite a la Unidad de Pie Diabético y a Cirugía Vascular con la finalidad de que se valore la adecuación del tratamiento, pues pensamos que el paciente es candidato a valorar su perfusión vascular a través de angiografía, angio-resonancia (Fig. 2) o angio-TAC.
El cultivo de una muestra de exudado es positiva para Staphylococcus aureus. Se pauta tratamiento conforme al antibiograma con clindamicina (300 mg cada 8 horas).
Los resultados de las pruebas de imagen ponen de manifiesto una estenosis de las arterias tibiales anterior y posterior en ambas piernas, más marcada en el lado izquierdo, con afectación de la arteria peronea en el lado izquierdo y con lechos vasculares distales muy afectados en ambos lados.
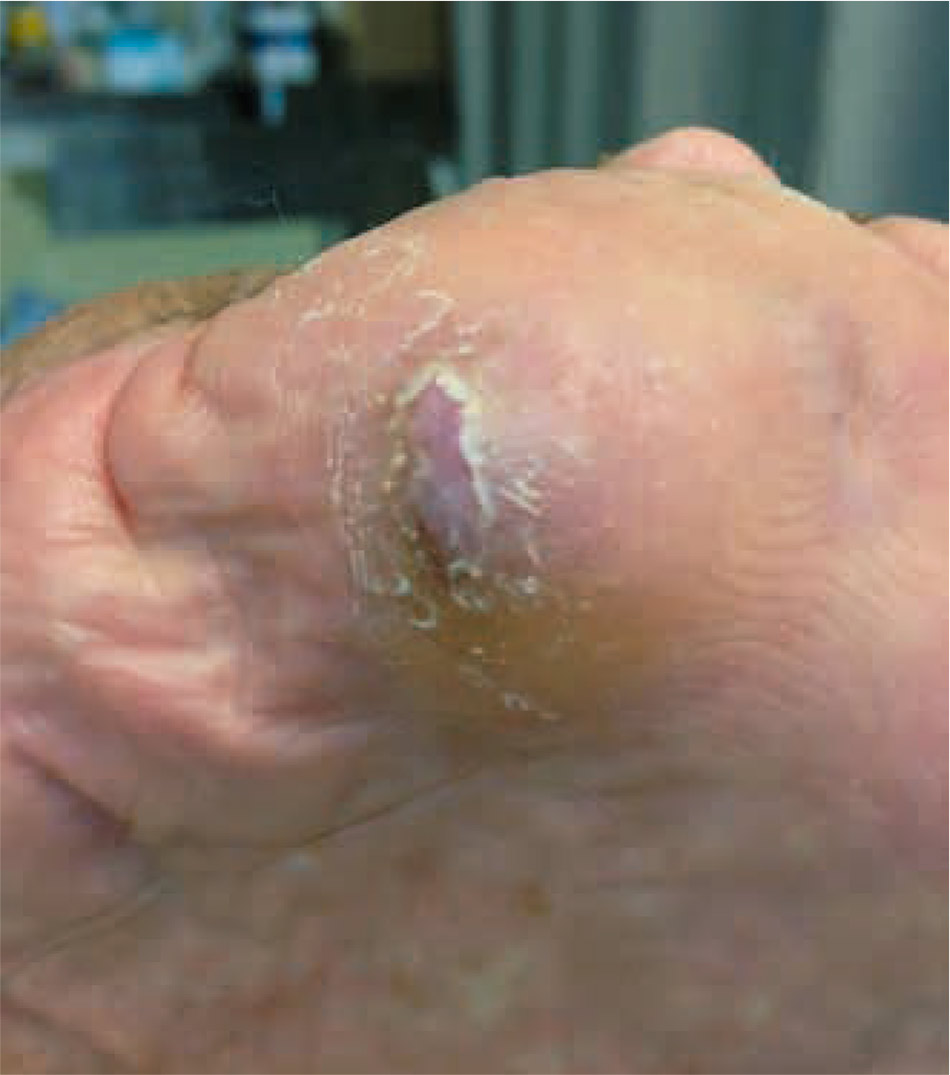
Tras cinco meses de curas, la úlcera se cierra completamente y el estado de cicatrización es bueno (Fig. 3).
Sabemos que la situación del paciente es momentánea y tendrá recaídas y recidivas por su complejo y alterado sistema vascular macro y microangiopático. Se mantiene la pentoxifilina (600 mg cada 12 horas).
En Cirugía Vascular se pauta la asociación de ácido acetilsalicílico (AAS) (100 mg) y clopidogrel (75 mg, 1 comprimido al día), además de control exquisito de sus cifras de presión arterial, para suprimir posteriormente la pentoxifilina.
Se asocia duloxetina (1 comprimido al día de 60 mg) para su dolor neuropático, combinada según la alodinia con pregabalina (25 mg cada 12 horas).
Figura 1 – Úlcera con 20 días de evolución.
Figura 2 – Angio-resonancia de los miembros inferiores en varias posiciones (A y B). Las flechas indican algunos de los déficits de perfusión.
Figura 3 – Úlcera curada tras 5 meses de tratamiento.
Comentario
En la diabetes mellitus es típica la afectación de vasos distales de las extremidades; junto con la microangiopatía y la neuropatía, que implican una mala respuesta a la infección y un trastorno específico de la cicatrización, origina riesgo de amputación hasta 10 veces superior al de los pacientes no diabéticos1,2. Se trata de un problema importante que conlleva intentar un buen control de la enfermedad así como de sus complicaciones.
Entre la variedad de fármacos empleados en el tratamiento de la arteriopatía periférica diabética (APD) como tal y sus complicaciones, se encuentran varios grupos terapéuticos: analgésicos opioides, antiagregantes plaquetares (AAS, cilostazol, clopidogrel, pentoxifilina…), vasodilatadores (prostanoides), antidepresivos (duloxetina), anticomiciales (gabapentina y pregabalina), así como otras técnicas que tratan de mejorar la perfusión en el miembro afectado (stents, revascularización en sus diferentes modalidades y abordajes), sin dejar a un lado el tratamiento tópico de la úlcera diabética (pie diabético). La complicación de esta lesión puede dar lugar a que el paciente pueda perder parte o todo el miembro afectado en el devenir del tiempo2,3.
Este arsenal terapéutico persigue un buen control del dolor y de la neuropatía acompañante, mejorar la cicatrización y las lesiones dermatológicas acompañantes en el caso del pie diabético y sus complicaciones, y mejorar la claudicación intermitente.
Este tipo de pacientes precisa de una buena organización dentro del equipo multidisciplinar del centro de salud y una relación fluida con las diferentes especialidades que abordan su patología y complicaciones4,5. Es crucial el papel que desempeña la enfermería, pues debe enfrentarse a estas lesiones con la suficiente preparación y conocimientos profesionales, y usar los productos a su alcance de la manera más adecuada, para dar los mejores cuidados posibles y restablecer en el menor tiempo la integridad de la piel.
En resumen, es necesario un abordaje integral, única manera de acortar los tiempos de evolución. Para ello la atención primaria debe actuar como armonizadora de ese continuo proceso4,6.
De todo lo anterior se deduce la necesidad de formación permanente del equipo en el abordaje de estas complicaciones y la continua coordinación con las especialidades que toman parte en el tratamiento de esta patología (Fig. 4). Las intervenciones basadas en estrategias educativas y en tratamientos correctos en pacientes que presentan pie diabético en distintos estadios retrasan la aparición de la primera úlcera, reducen su incidencia y previenen más del 80 % de las amputaciones de origen no traumático de los miembros inferiores5,7,8.
Figura 4 – Equipo multidisciplinar en la arteriopatia periferica (pie diabético), que interviene en las complicaciones crónicas de la diabetes mellitus.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- Atenco SM, Lerdo TD. Programa de atención multidisciplinario para el tratamiento de pacientes con diabetes en el primer nivel de atención. 2016.
- Guía de práctica clínica sobre diabetes. http://www.guiasalud.es/egpc/diabetes_2017/completa/apartado01/presentacion.html
- American Diabetes Association Standards of Medical Care in Diabetes. Diabetes Care. 2019; 37(Suppl 1): S14-80.
- Artola Menéndez S, Rovira Loscos A, Ricart W. Coordinación multidisciplinaria en el abordaje de la diabetes mellitus tipo 2. Med Clin. 2012; 135(Suppl 2): 27-32.
- Sánchez-Quesada JL. Fisiopatología de la arteriosclerosis en la diabetes. Papel de los factores de riesgo cardiovascular, el estrés oxidativo y la inflamación. En: Menéndez-Torres E, Barrio-Castellanos R, Novials-Sardá A, eds. Tratado de Diabetes Mellitus. Sociedad Española de Diabetes. 2ª ed. Madrid: Panamericana; 2017. p. 675-83.
- Buggy A, Moore Z. The impact of the multidisciplinary team in the management of individuals with diabetic foot ulcers: a systematic review. J Wound Care. 2017; 26: 324-39.
- Lozano F, Clará A, Blanes JI, Alcalá D, Coiz E, Merino R, et al. Documento de consenso sobre el tratamiento de las infecciones en el pie del diabético. Rev Esp Quimioter. 2017; 24: 233-62.
- Dubský M, Jirkovská A, Bem R, Fejfarová V, Skibová J, Schaper NC, et al. Risk factors for recurrence of diabetic foot ulcers: prospective follow-up analysis in the Eurodiale subgroup. Int Wound J. 2017; 10: 555-61.