Clínica Cotidiana
Información del artículo
Historia del artículo:
Recibido el 14 de abril de 2020
Aceptado el 8 de octubre de 2020
On-line el 17 de noviembre de 2020
Palabras clave:
Ictus
Tromboembolismo pulmonar agudo
Trombosis venosa profunda
Foramen oval permeable
Atención primaria
*Autor para correspondencia
Correo electrónico:
davidm123m45@hotmail.com
(D. Martín Enguix).
Keywords:
Stroke
Acute pulmonary thromboembolism
Deep vein thrombosis
Patent foramen ovale
Primary care
David Martín Enguixa,*, José María Barrios-Lópezb
aCentro de Salud Fortuny Velutti. Granada. bServicio de Neurología. Hospital de Neuro-Traumatología y Rehabilitación. Granada.
Resumen
La aparición simultánea de un evento embólico venoso y arterial es un suceso clínico poco frecuente. Esta entidad se produce en pacientes que tienen un cortocircuito arteriovenoso.
Presentamos un caso clínico de una paciente diagnosticada de trombosis venosa profunda, que padece simultáneamente un ictus isquémico y un tromboembolismo pulmonar agudo favorecido por un foramen oval primario no diagnosticado.
© 2020 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Simultaneous pulmonary thromboembolism and embolic stroke in a patient diagnosed of deep venous thrombosis
Abstract
The simultaneous appearance of an arterial and venous embolic event is a rare clinical event. This entity occurs in patients who have an arteriovenous shunt.
We present a clinical case of a patient diagnosed with deep vein thrombosis who simultaneously suffers from ischemic stroke and acute pulmonary thromboembolism favoured by an undiagnosed primary foramen ovale.
© 2020 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Mujer de 89 años de edad, que consulta en nuestro centro de atención primaria por inflamación, enrojecimiento y dolor en la pierna izquierda, de dos días de evolución y con empeoramiento progresivo. No había presentado traumatismo previo, tampoco fiebre ni episodios previos.
Entre sus antecedentes personales destacan: asma persistente, enfermedad renal crónica (estadio G3a), neoplasia de mama en remisión completa y poliartrosis. Ingresada recientemente durante 1 semana en el servicio de Medicina Interna por infección respiratoria no condensante. Es parcialmente dependiente para actividades básicas de la vida diaria y no tiene deterioro cognitivo. Tratamiento habitual: montelukast 10 mg al día y una inhalación cada 12 horas de formoterol/beclometasona (100/6 µg).
Durante la exploración inicial se encuentra afebril, hemodinámicamente estable, aceptable estado general; edema extenso con fóvea de la pierna izquierda desde la raíz inguinal hasta el pie, asociada a rubefacción, calor, dolor con la palpación, aumento del perímetro con respecto a la otra pierna, signo de Homans positivo y pulsos pedios presentes.
Teniendo en cuenta la alta sospecha de trombosis venosa profunda (TVP), se realiza una ecografía Doppler en la pierna izquierda. Se detecta ausencia de compresibilidad venosa en la vena femoral común, compatible con TVP.
Se inicia tratamiento con bemiparina sódica. Media hora después de la administración de la heparina, mientras se encuentra en la sala de espera, sufre un cuadro sincopal de menos de 1 minuto de duración; al recuperar la conciencia, presenta habla disártrica, sin responder a órdenes simples, con tendencia óculo-cefálica hacia la izquierda, hemianopsia homónima derecha, parálisis facial central derecha, hemiplejia e hipo/anestesia de las extremidades derechas, con una puntuación de 22 según la escala NIHSS. Por dicho motivo se contacta con el Servicio de Neurología del hospital de referencia y se decide la activación de Código Ictus y traslado de la paciente al mismo.
Tras el episodio sincopal, la paciente se encuentra afebril, con tensión arterial de 129/87, saturación de oxígeno de 91 %, taquicardia a 110 lpm, taquipnea a 28 rpm y glucemia de 121 mg/dl; regular estado general; en la auscultación tiene tonos cardiacos rítmicos con soplo sistólico en el foco aórtico, así como hipoventilación generalizada.
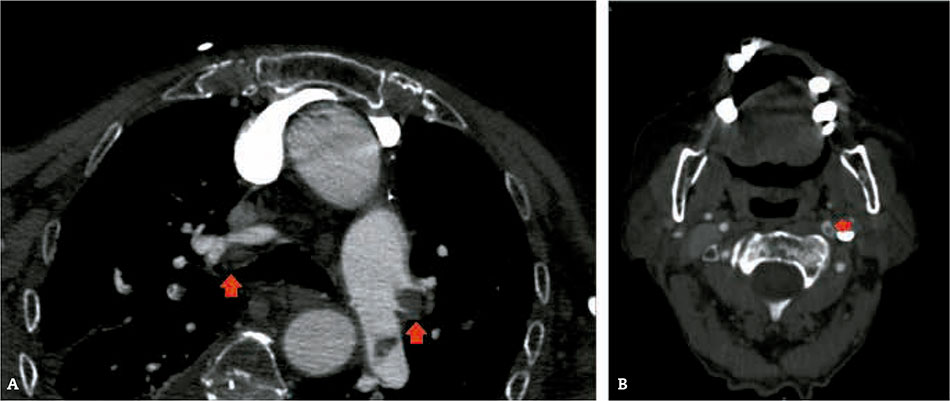
En el estudio de neuroimagen con TC multimodal se detectan hallazgos compatibles con ictus isquémico hemisférico no hemorrágico. En el angio-TC se detectan hallazgos compatibles con un tromboembolismo pulmonar agudo (TEPA) bilateral (Fig. 1).
El electrocardiograma (ECG) presenta una taquicardia sinusal a 110 lpm y un patrón S1Q3T3; en la analítica tan solo destaca un dímero D de 1.200 ng/ml.
Se desestima la trombectomía por el desequilibrio beneficio-riesgo y la fibrinólisis intravenosa al estar contraindicada por previa administración de heparina. La paciente ingresa a cargo del Servicio de Medicina Interna, donde recupera notablemente su déficit neurológico y donde se obtiene la resolución parcial del TEPA bilateral.
Durante el ingreso se realiza un ecocardiograma transtorácico en el que, mediante estudio Doppler con contraste con suero salino agitado, se detecta un cortocircuito grave en el septo interaricular, compatible con un foramen oval permeable (FOP).
Tras la finalización del estudio complementario etiológico, se llega al diagnóstico final de TVP de la pierna izquierda complicada con un TEPA bilateral y un ictus isquémico hemisférico izquierdo, de mecanismo tromboembólico consecuencia de un cortocircuito derecha-izquierda originado por un FOP.
Figura 1 – A) Angio-TAC de tórax: se aprecia imagen compatible con trombos bilaterales en ambas arterias pulmonares.
B) Angio-TAC de cráneo: se aprecia imagen compatible con trombo hemisférico izquierdo.
Comentario
Los factores de riesgo de trombosis venosa en nuestra paciente incluyeron la inmovilidad por el ingreso previo y la edad avanzada1.
La aparición simultánea de un episodio embólico venoso y arterial es un suceso clínico poco frecuente. Se produce en pacientes que tienen un cortocircuito arteriovenoso.
Según el estudio realizado por Jitphapa Pongmoragot et al, se estima que un 1 % de los pacientes con ictus presentan un TEPA2. Esta entidad se manifiesta en pacientes con cortocircuito derecha-izquierdo, que en nuestro caso fue debido a un FOP, pero también se puede dar en pacientes con fístula arterio-venosa pulmonar3.
Para el diagnóstico de ambas patologías es importante la sospecha clínica inicial.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- Stone J, Hangge P, Albadawi H, Wallace A, Shamoun F, Knuttien M, et al. Deep vein thrombosis: pathogenesis, diagnosis, and medical management. Cardiovasc DiagnTher. 2017; 7: S276-84.
- Pongmoragot J, Rabinstein A, Nilanont Y, Swartz R, Zho L, Saposnik G. Pulmonary embolism in ischemic stroke: Clinical presentation, risk factors, and outcome. J Am Heart Assoc. 2013; 2: E000372.
- Molina Seguin J, Vena A, Colàs Campàs L, Benalbdelhak I, Purroy García F. Revisión sistemática de las características y pronóstico de los sujetos que sufren un ictus criptogénico no lacunar de mecanismo embólico. Rev Neurol. 2018; 66: 325.