Artículo de Revisión
Información del artículo
Historia del artículo:
Recibido el 9 de abril de 2017
Aceptado el 14 de julio de 2017
On-line el 21 de diciembre de 2018
Palabras clave:
Atención primaria
Inhibidores de la bomba de protones
Indicaciones
Seguridad del tratamiento
Retirada de tratamiento
*Autor para correspondencia
Correo electrónico:
eenriquez@saludcastillayleon.es
(E. Enríquez Gutiérrez).
Keywords:
Primary care
Proton pump inhibitors
Indications
Safety of the treatment
Withdrawal of prescription
Emiliano Enríquez-Gutiérreza,*, María Jesús Hernández-Arroyob, Eva Sánchez-Martína, Alfonso Díaz-Maderob, María Consolación Teijeiro-Bermejoc, Elena Sáez-Rodríguezc
aCentro de Salud Parada del Molino. Zamora. bServicio de Farmacia de Atención Primaria. Gerencia de Asistencia Sanitaria. Zamora. cUnidad Docente de Medicina Familiar y Comunitaria. Gerencia de Asistencia Sanitaria. Zamora
Resumen
El ácido clorhídrico cumple múltiples funciones en el sistema gastrointestinal. El consumo de inhibidores de la bomba de protones (IBP) se ha incrementado de forma notoria en los últimos años influido por su consideración como un simple “protector gástrico” sin prácticamente efectos adversos.
Las indicaciones de uso (profilaxis y tratamiento de las enfermedades ácido-pépticas) no han variado sustancialmente en los últimos años; sin embargo, han proliferado los estudios sobre su seguridad (principalmente a largo plazo) sin que ninguno demuestre una certeza clara y creen incertidumbres entre los prescriptores. La retirada de prescripción, cuando está indicada, debe realizarse de manera escalonada.
Los IBP son fármacos no exentos de riesgo y deben prescribirse cuando existe una indicación adecuada, a la menor dosis eficaz, durante el menor tiempo posible y reevaluando periódicamente la necesidad de tratamiento. Es precisa una formación continuada para garantizar la adecuación de uso de los IBP.
© 2018 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
What a family doctor should know about proton pump inhibitors
Abstract
Hydrochloric acid fulfills multiple functions in the gastrointestinal tract. Proton pump inhibitors (PPI) which suppress acid secretion, has been promoted as “gastric protectors” without major adverse effects. As a result, the number of prescriptions of PPIs is increasing significantly.
Main indications (prophylaxis and treatment of acid-peptic diseases) have not changed substantially in the recent years; however, in numerous safety studies the long-term security of PPIs is questioned leading to uncertainty among prescribers. If the withdrawal of prescription was necessary it shall be reduced gradually before its final withdrawal. In fact, the use of PPI might be associated with important side effects.
Therefore PPI shall be prescribed only in case of clear indication, at the lowest effective dose, for the shortest possible time and the need for treatment continuation shall be reviewed periodically. Continuous training for prescribers is required in order to guarantee the adequate use of PPI.
© 2018 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Introducción
El ácido clorhídrico, producto de la secreción de las células parietales gástricas, cumple múltiples funciones en el sistema gastrointestinal. La característica más importante para la secreción ácida es la presencia de la bomba de protones en la célula parietal, una enzima ATPasa H+/K+ específica que permite la secreción gástrica; sin embargo, los tejidos del estómago están capacitados para soportar dichas concentraciones de ácido gracias a la barrera protectora1.
El tratamiento farmacológico de las enfermedades ácido-pépticas y la profilaxis de los trastornos relacionados han variado en las últimas décadas, desde el empleo de antiácidos y el posterior uso de antagonistas de los receptores de la histamina (antiH2), hasta el uso de los inhibidores de la bomba de protones (IBP)2,3, que son los antiulcerosos más utilizados en la actualidad. Estos inactivan de manera irreversible la bomba H+/K+ATPasa gástrica y son los supresores más potentes de la secreción gástrica3,4, pues disminuyen un 80-95 % la producción diaria de ácido; aunque la vida media de los IBP es corta (1-2 horas5,6), sus efectos se mantienen hasta la síntesis de nuevas bombas de protones que regeneren la secreción ácida5-7. Para que las bombas de protones puedan ser inhibidas deben estar activas (70 % por la mañana), momento en que se recomienda realizar el tratamiento5,7.
El consumo de fármacos antiulcerosos se ha incrementado de forma notoria en los últimos años4 (310,4 %) fundamentalmente a expensas de IBP (más del 500 %). Estos han pasado de representar el 65,4 % de antiulcerosos en 2000 al 96,2 % en 20123. La consideración de los IBP como un simple “protector gástrico” sin prácticamente efectos adversos, ha disparado su utilización sin una indicación clara5,8,9 o incluso por síntomas no asociados a hipersecreción acida6. En España se prescribe IBP un 70 % por encima de la media europea6,10.
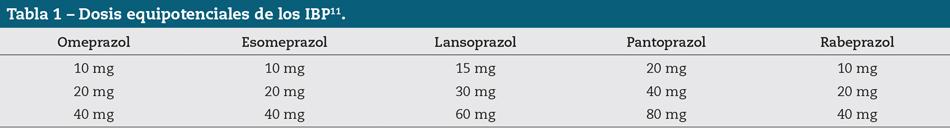
Los IBP comercializados en España (Tabla 1) presentan diferencias farmacodinámicas; sin embargo, no se ha demostrado que se traduzcan en desigualdades clínicamente significativas11,12, por lo que en la práctica clínica se consideran intercambiables a dosis equipotentes4,10,13. El omeprazol es el IBP con más experiencia del grupo, el que posee más datos de seguridad y el más coste-efectivo4,14. Por ello se recomienda realizar una buena selección del principio activo13.
Indicaciones
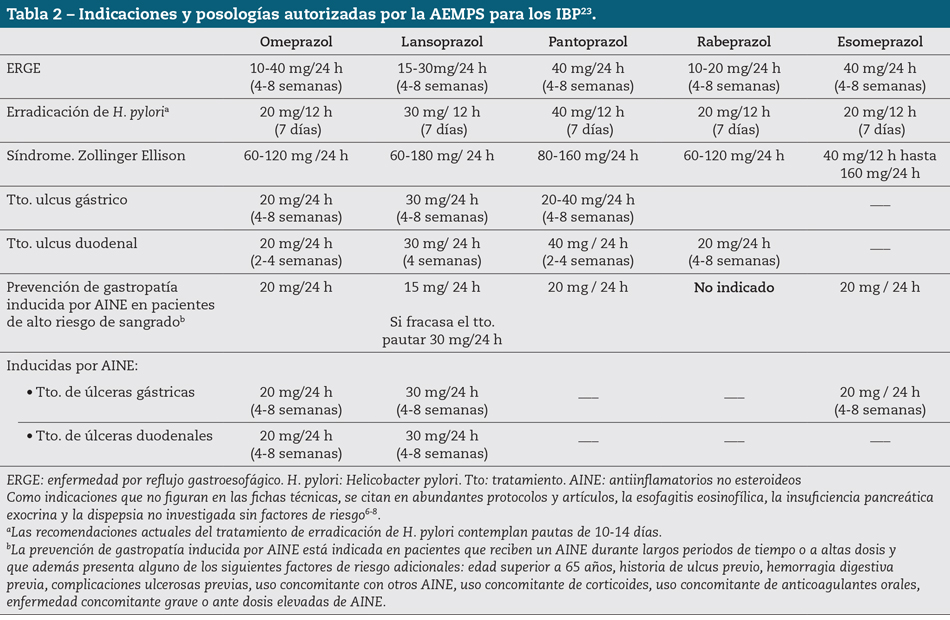
Las indicaciones de uso de los IBP4,10,14 y las dosis precisas se reflejan en la tabla 2, en la que se muestran las indicaciones aprobadas por la Agencia Española del Medicamento y Productos Sanitarios (AEMPS); en la tabla 3 se muestran las recomendaciones de uso de IBP en profilaxis de gastropatía por fármacos, según las guías clínicas4. Se aconseja que la pauta de IBP sea en dosis única diaria 30-60 minutos antes5 de la primera comida del día7, aunque puede realizarse en otro momento si la anamnesis lo aconseja, especialmente en los no respondedores. Debido a la demora en la inhibición de la secreción ácida óptima (66 % a los 5 días de tratamiento), el uso inicial (dos o tres primeros días) de dosis de IBP dos veces al día puede conseguir una más rápida inhibición de la secreción ácida. No se deben administrar los IBP junto a fármacos antiH2; si fuera necesario, debe realizarse por separado, por ejemplo IBP con la primera comida del día y antiH2 con la cena7.
En la indicación de prevención de gastropatía inducida por AINE, la duración del tratamiento dependerá del AINE (incluyendo inhibidores de la ciclooxigenasa-2)4,8 y del tiempo de tratamiento. Los pacientes polimedicados sin factores de riesgo adicionales no precisan gastroprotección con IBP4,9,11,14. En esta indicación, los IBP parecen ser más efectivos que los antiH2 y que el misoprostol7, pero posiblemente esta sea la indicación que más comúnmente se aplica mal11, pues se sobreestima el riesgo de gastropatía y se pauta a pacientes con bajo o nulo riesgo gastrolesivo4 (Tabla 2).
Seguridad de utilización
Los IBP presentan complicaciones por su uso. Los efectos adversos más comunes son leves6, como cefalea, estreñimiento, diarrea, dispepsia y erupciones cutáneas6,15, y más frecuentes que con antiH215; sin embargo, los que preocupan son otros más graves y que se suelen presentar en tratamientos prolongados7,13. El riesgo aumenta de manera progresiva según aumenta el tiempo del tratamiento, por lo que se aconseja la reevaluación de uso a las 4-8 semanas16-19. Entre estas complicaciones podemos citar:
- Fracturas por mecanismo desconocido4,6,15,20,21: el riesgo es de magnitud superior al efecto protector de los bisfosfonatos9, que además tienen disminuido el efecto terapéutico por el uso de IBP.
- Infección en el tracto gastrointestinal por Clostridium difficile4,5,7,8,20. También ha sido descrita una asociación débil con neumonías6,20 principalmente al comienzo del tratamiento con IBP4-7,21 (también en tratados con fármacos antiH2)7.
- Enfermedad renal, tanto aguda como crónica5,8,18,21,22, con mayor riesgo en pautas de dos veces al día4,7,20,23, que no parece presentarse con antiH25,7,21 y que aumenta con el uso concomitante de AINE; con frecuencia se presenta como nefritis intersticial aguda5,7,8,20 no dosis-dependiente4,5,7.
- Hipomagnesemia, principalmente en tratamientos de larga duración5-7,20,21 y en uso concomitante con digoxina o fármacos que disminuyen la magnesemia4,21 (diuréticos de asa o tiazídicos, por ejemplo), en que se debe valorar el control de la magnesemia6,21. Para la corrección de la hipomagnesemia se exige la suspensión del IBP4,5,7,20.
- Infecciones en pacientes con cirrosis, como la infección por Clostridium difficile y la peritonitis bacteriana espontánea4,6.
- No ha podido aclararse si se asocia a un aumento del riesgo cardiovascular4,18,20 y si este está en relación al uso de IBP o a la asociación IBP-clopidogrel, aunque por su elevada morbi-mortalidad6 no se debe minusvalorar.
- Se ha asociado a colitis microscópica7.
- Otras complicaciones no claramente constatadas son la disminución de la absorción de calcio (se recomienda la suplementación con citrato cálcico)7, hierro, levotiroxina y vitamina B124,7,8,15,18 (sin importancia clínica al poder ser suplementados; por tanto, no se recomienda el control analítico)7, hipoparatiroidismo5, inducción de hipergastrinemia5,7, gastritis atrófica7 y desarrollo de tumores gástricos (pólipos del fundus gástrico8 –regresan con la supresión del IBP– y neoplasias inducidas por gastrina)5; se encuentra en discusión la relación con el cáncer de estómago5,8 y si esta está relacionada con la presencia de Helicobacter pylori. También se ha relacionado el uso de IBP con demencia5,18. En la actualidad se estudia un posible aumento de la mortalidad asociada a los tratamientos muy prolongados7,18.
Interacciones
Se han descrito también interacciones de los IBP con numerosos fármacos por dos mecanismos:
- Alteración del pH gástrico, que puede alterar su absorción (itraconazol, atazanavir, nelfinavir, digoxina, furosemida, levotiroxina, ácido acetilsalicílico y nifedipino)8,10.
- Metabolización hepática de los IBP (principalmente con omeprazol y esomeprazol)7 a través del citocromo P450 -esencialmente por las isoenzimas CYP2C19 Y CYP3A4-, (fenitoína, diazepam, warfarina o acenocumarol, flurazepam, triazolam, midazolam, alprazolam y clonazepam, por ejemplo)7,8,10,23.
La mayoría de los IBP presenta mayor afinidad por la CYP2C19 que por la CYP3A4; esta vía se reserva para cuando la principal se encuentra saturada. En la CYP2C19 se han demostrado polimorfismos que producen alteraciones en el metabolismo y en la vida plasmática del fármaco, que clasifica en metabolizadores rápidos y lentos24 de IBP con distinta respuesta terapéutica e interacciones farmacológicas7,15. En nuestro país la tasa de metabolizadores rápidos es muy reducida7.
El uso simultáneo con claritromicina aumenta los niveles plasmáticos de ambos, lo que puede contribuir a aumentar la tasa de erradicación de Helicobacter pylori.
La relevancia clínica de la interacción de los IBP con clopidogrel, en posible relación con el citocromo P4506,7,23, no está clara: mientras unos afirman que no tiene relevancia clínica, otros encuentran un incremento significativo de acontecimientos cardiovasculares20. La FDA y la AEMPS25 alertan de que no debe utilizarse omeprazol y esomeprazol4,8,11 en pacientes en tratamiento con clopidogrel, y recomiendan pantoprazol o, como alternativa más segura, ranitidina.
Retirada de medicación
Dada la alta inadecuación de uso, que conlleva un riesgo evitable, se recomienda una reevaluación periódica de la continuidad y su retirada si fuera preciso5.
La reevaluación ha de valorarse tras 4-8 semanas de tratamiento, sobre todo si las dosis son elevadas, o la pauta es de dos dosis diarias7. Se proponen varías técnicas de actuación17,19,26 (Tabla 4), aunque ninguna ha demostrado ser más efectiva ni universalmente aceptada7.
La retirada escalonada (en tratamientos prolongados) evita el efecto rebote al suspender de manera brusca el fármaco4,7,11,15; se aconseja la reducción de dosis cada 1-2 semanas o bien con tomas cada 48-72 horas4,11,21 y reanudar el tratamiento a la mínima dosis o frecuencia eficaz si reaparecen los síntomas4,5,7,11.
El uso de los antiH2 en vez de IBP, cuyo inicio de acción parece más rápido7, es menos recomendado26. No se recomienda retirarlos en pacientes con esófago de Barrett, esofagitis grado C y D (clasificación de Los Ángeles), hemorragias gastrointestinales4,17,19,26 o en prevención de gastropatía por AINE si está indicado (Tabla 2).
Se deben emplear los IBP tras una indicación precisa, tras valorar otras medicaciones alternativas como antiH2 y cambios en los estilos de vida5,11,14,21, pautarlos a la mínima dosis y menor tiempo posible6, además de reevaluar periódicamente su necesidad.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- Fábregas C. Fisiología gastroduodenal. Infomed especialidades Gastroenterología [internet]. [Consultado 27 Jun 2018]. Disponible en: http://www.sld.cu/sitios/gastroenterologia/temas.php?idv=13910
- Ponce J. Inhibidores de la bomba de protones 25 años después. Gastroenterol Hepatol. 2010; 33: 1-4.
- Agencia Española de Medicamentos y Productos Sanitarios. Informe de utilización de medicamentos, 27/1/2014. Utilización de medicamentos antiulcerosos en España durante el periodo 2000-2012. Disponible en: https://www.aemps.gob.es/medicamentosUsoHumano/observatorio/docs/antiulcerosos.pdf [Consultado 19 Abr 2018].
- INFAC. Inhibidores de la bomba de protones (IBP): recomendaciones de uso. 2016; 24(8). Disponible en: https://www.osakidetza.euskadi.eus/contenidos/informacion/cevime_infac_2016/es_def/adjuntos/INFAC_24_n_8_%20IBP%20recomendaciones.pdf [Consultado 12 Feb 2017]
- Doshi SM, Khamar KA, Sehgal I, Shah N. Potential adverse effects of long term use of Proton Pump Inhibitors. Marshall J Med. 2016; 2: 68-82.
- De la Coba C, Argüelles-Arias F, Martín de Argila C, Júdez J, Linares A, Ortega-Alonso A, et al. Efectos adversos de los inhibidores de la bomba de protones: revisión de evidencias y posicionamiento de la Sociedad Española de Patología Digestiva. Rev Esp Enferm Dig. 2016; 108: 207-24.
- Wolfe MM. Proton pump inhibitors: Overview of use and adverse effects in the treatment of acid related disorders. UpToDate. Disponible en: https://www.uptodate.com/contents/proton-pump-inhibitors-overview-of-use-and-adverse-effects-in-the-treatment-of-acid-related-disorders [Consultado 15 Mar 2018].
- Scarpignato C, Gatta L, Zullo A, Blandizzi C. Effective and safe proton pump inhibitor therapy in acid-related diseases-A position paper addressing benefits and potential harms of acid suppression. BMC Med. 2016; 14: 179.
- Hernández MJ, Díaz A, Enríquez E, Teijeiro MC, Sáez E, Gutiérrez MR. Análisis de la utilización de inhibidores de la bomba de protones en Atención Primaria. Semergen. 2018; 44: 316-22.
- Bonis J. Uso adecuado de… Inhibidores de la bomba de protones. AMF. 2012; 8: 218-20.
- Aizpurúa I, Braceras L, Elizondo I, Fernández AB, Jaio N, Lekue Z, et al. Inhibidores de la bomba de protones: recomendaciones de uso. Vitoria-Gasteiz Servicio Central de Publicaciones del Gobierno Vasco. 2016. Disponible en: https://www.osakidetza.euskadi.eus/contenidos/informacion/publicaciones_informes_estudio/es_pub/adjuntos/Inhibidores_de_la_Bomba_de_Protones_Recomendaciones_mayo_2016.pdf [Consultado 30 Mar 2017].
- Therapeutics Initiative. Comparative effectiveness of proton pump inhibitors. Therapeutics letter [99]. British Columbia Ministry of Health, Pharmaceutical Services Division, Vancouver. 2016. Disponible en: http://www.ti.ubc.ca/wordpress/wp-content/uploads/2016/06/99.pdf [Consultado 8 Mar 2017].
- Cadime. Inhibidores de la bomba de protones: comparación. Escuela Andaluza de Salud Pública, Consejería de Salud. 2016. Disponible en: http://www.cadime.es/es/noticia.cfm?iid=ibp#.W6Yfl2gzbIU [Consultado 12 Feb 2017]
- Agencia Española de Medicamentos y Productos Sanitarios. Fichas técnicas de omeprazol, esomeprazol, pantoprazol, lansoprazol y rabeprazol. Disponible en: https://www.aemps.gob.es/cima/fichasTecnicas.do?metodo=detalleForm [Consultado 5 May 2018].
- Mössner J. The Indications, Applications, and Risks of Proton Pump Inhibitors. Dtsch Arztebl Int. 2016; 113: 477-83.
- American Geriatrics Society 2015 Updated Beers Criteria for Potentially Inappropriate Medication Use in Older Adults. J Am Geriatr Soc. 2015; 63: 2227-46.
- Sluggett JK, Hendrix I, Bell JS. Evidence-based deprescribing of proton pump inhibitors in long-term care, Research in Social and Administrative Pharmacy. (2017). Disponible en: http://dx.doi.org/10.1016/j.sapharm.2017.04.001 [Consultado 15 Mar 2018].
- Kheloufi F, Frankel D, Kaspi E, Lepelley M, Mallaret M, Boucherie Q, et al. Chronic use of proton pump inhibitors, adverse events and potential biological mechanisms: A translational analysis. (2017). Disponible en: https://doi.org/10.1016/j.therap.2017.08.003 [Consultado 15 Mar 2018].
- Boghossian TA, Rashid FJ, Thompson W, Welch V, Moayyedi P, Rojas-Fernandez C, et al. Deprescribing versus continuation of chronic proton pump inhibitor use in adults. Cochrane Database Syst Rev. 2017; 3: CD011969.
- Schoenfeld AJ, Grady D. Adverse Effects Associated with Proton Pump Inhibitors. JAMA Intern Med. 2016; 176: 172-4.
- Portal del medicamento, Ojo de Markov. Prescripción de IBP, ¿es una costumbre segura?. 2016: n-46. Disponible en: http://www.saludcastillayleon.es/portalmedicamento/es/cim-sacyl/ojo-markov/prescripcion-ibps-costumbre-segura [Consultado 9 Ago 2016].
- Grupo de trabajo del Sector Zaragoza I Salud. Guía de Práctica Clínica. Empleo de los inhibidores de la bomba de protones en la prevención de gastropatías secundarias a fármacos. 2012. Disponible en: http://www.guiasalud.es/GPC/GPC_509_IBP_gastropatias_2rias_fcos_completa.pdf [Consultado 15 Mar 2018].
- Vallés R, Franzi A, Ferrero JJ. Condiciones clínicas y terapéuticas que requieren gastroprotección. FMC. 2014; 21: 528-33.
- Aguilera L, Martín de Argila C, Albillos A. Consideraciones prácticas en el manejo de los inhibidores de la bomba de protones. Rev Esp Enferm Dig. 2016; 108: 145-53.
- Agencia Española de Medicamentos y Productos Sanitarios. Nota informativa 04/2010. Interacción de clopidogrel con los inhibidores de la bomba de protones. Actualización de la información y recomendaciones de uso. Disponible en: https://www.aemps.gob.es/informa/notasInformativas/medicamentosUsoHumano/seguridad/2010/docs/NI_2010-04_clopidogrel.pdf [Consultado 20 Jul 2016].
- Farrell B, Pottie K, Thompson W, Boghossian T, Pizzola L, Rashid FJ, et al. Deprescribing proton pump inhibitors: Evidence-based clinical practice guideline. Can Fam Physician. 2017; 63: 354-64.