Clínica Cotidiana
Información del artículo
Historia del artículo:
Recibido el 25 de marzo de 2019
Aceptado el 17 de diciembre de 2019
On-line el 24 de marzo de 2020
Palabras clave:
Estridor
Estenosis traqueal
Intubación intratraqueal
Disnea
*Autor para correspondencia
Correo electrónico:
jmherper@hotmail.com
(J.M. Hernández Pérez).
Keywords:
Stridor
Tracheal stenosis
Intubation intratracheal
Dyspnea
Beatriz Rescalvo Arjonaa, José María Hernández Pérezb,*, Sergio Fumero Garcíab, Juan Ramón González Ramírezc
-aCentro de Salud de Breña Alta. Santa Cruz de Tenerife. bSección de Neumología. Hospital General de La Palma. Santa Cruz de Tenerife. cServicio de Urgencias. Hospital General de La Palma. Santa Cruz de Tenerife.
Resumen
Actualmente la estenosis traqueal es una patología que ocurre principalmente en relación con la intubación o la traqueotomía en pacientes con ventilación asistida durante largo tiempo, ya que la presión directa del manguito y la isquemia posterior originan un proceso inflamatorio con edema de la mucosa, tejido de granulación, fibrosis y destrucción de cartílago traqueal.
La clínica viene definida por el tamaño de la obstrucción. Se manifiesta principalmente por estridor compatible con obstrucción de la vía aérea, que no mejora a pesar del tratamiento con broncodilatadores y corticoides inhalados.
El antecedente traumático con intubación o la traqueotomía son fundamentales para su sospecha clínica; la fibrobroncoscopia y la TC helicoidal con reconstrucción 3D son las principales pruebas complementarias que confirmarán el diagnóstico.
Actualmente, la resección quirúrgica del segmento afectado y la posterior unión término-terminal representa la técnica más efectiva para tratar dicha afección. El tratamiento endoscópico se reserva para pacientes en los que la cirugía esté contraindicada o en los que se produzcan recurrencias tras la intervención.
© 2019 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Not everything that seems to be asthma is asthma
Abstract
Currently, tracheal stenosis occurs mainly in an intubation or tracheotomy in patients with assisted ventilation. The direct pressure of the sleeve and posterior ischemia originate an inflammatory process with edema of the mucosa, granulation tissue, fibrosis and destruction of tracheal cartilage.
The clinic is defined by the size of the obstruction, manifested by a stridor compatible with airway obstruction that does not improve despite treatment with bronchodilators and inhaled corticosteroids.
The traumatic antecedent with intubation or tracheotomy is fundamental for its clinical suspicion, being the fibrobronchoscopy and the CT with 3D reconstruction the main complementary tests that confirm the diagnosis.
Now, surgical resection and end-to-end union is the most effective technique to treat this condition, using endoscopic treatment for those in surgery that is contraindicated or in which recurrences occur after the intervention.
© 2019 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Varón de 44 años de edad, sin alergias medicamentosas conocidas y con antecedentes personales de ex fumador de 20 cigarrillos/día desde hace 10 años (índice paquetes/año -IPA 10-). Tras accidente de tráfico hace 26 años e ingreso en la Unidad de Cuidados Intensivos, fue sometido a una traqueotomía por intubación mantenida. Se desencadenó una secuela posterior de estenosis traqueal que precisó tratamiento láser y dilataciones endoscópicas durante los años posteriores. No ha tenido seguimiento ni nuevas medidas terapéuticas posteriormente.
Hace dos años acude a consulta de Neumología remitido desde su centro de salud por un cuadro de varios años de evolución de disnea, con empeoramiento progresivo hasta hacerse de moderados-mínimos esfuerzos. El paciente refiere además tos habitual con expectoración blanquecina-grisácea y autoescucha de ruidos respiratorios cuando habla y durante el descanso nocturno.
Precisa atención en el Servicio de Urgencias a lo largo de los últimos dos meses por dificultad respiratoria, que no mejora en ningún momento a pesar del tratamiento con broncodilatadores.
Durante la exploración física destaca un buen estado general. Se aprecia una leve taquipnea en reposo con saturación de oxígeno basal de 98 %. En la auscultación pulmonar llama la atención estridor inspiratorio con murmullo vesicular conservado y algún sibilante aislado disperso bilateral. El resto de la exploración resulta anodina.
La radiografía de tórax (Fig. 1) revela un dudoso estrechamiento traqueal alto, sin infiltrados pulmonares ni otras alteraciones radiográficas.
La espirometría pone en evidencia un aplanamiento de la curva inspiratoria (Fig. 2), sugestivo de obstrucción intratorácica, a pesar de presentar unos parámetros de funcionalidad respiratoria dentro de la normalidad: FEV1 3650 ml (95 %), FVC 4030 ml (81 %), FEV1/FVC 90 %.
El hemograma y la bioquímica básica no muestran alteraciones.
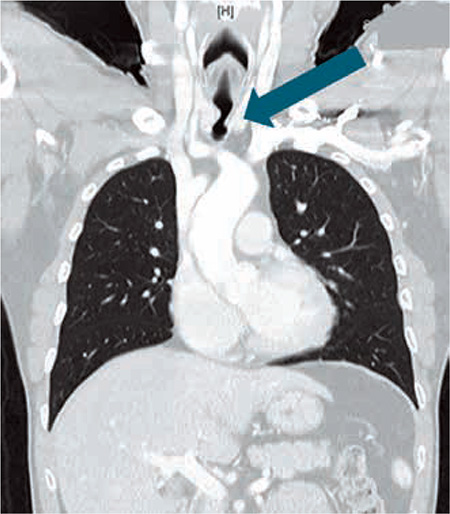
Ante dichos hallazgos, se solicita una TAC urgente (Figs. 3 y 4). Su informe refiere estenosis traqueal con calcificación concéntrica de la pared traqueal, de unos 2 mm de espesor, con una luz permeable de aproximadamente 7 mm situada a 79 mm de la carina.
Posteriormente se realiza broncoscopia flexible (Fig. 5), en la que se pone de manifiesto una obstrucción casi completa de la luz por un crecimiento concéntrico, que apenas deja pasar el fibrobroncoscopio.
El caso es llevado a sesión conjunta con el Servicio de Cirugía Torácica. En ella se decide realizar cirugía, que logra corregir la estenosis mediante resección del segmento afectado y posterior anastomosis término-terminal (Fig. 6).
Actualmente, al cabo de dos años, el paciente ha vuelto a presentar una re-estenosis, a pesar del tratamiento quirúrgico descrito anteriormente, con múltiples infecciones traqueales. Ha sido necesaria la utilización de otras opciones terapéuticas.
Figura 1 – Radiografía posteroanterior de tórax donde se aprecia estrechamiento traqueal a nivel superior (flecha azul).
Figura 2 – Curva flujo-volumen de la espirometría donde se evidencia aplanamiento de la curva inspiratoria (flecha azul), sugestivo de obstrucción extratorácica.
Figura 3 – TAC Torácico, en ventana pulmonar, con visualización de estenosis traqueal (flecha azul).
Figura 4 – Reconstrucción en 3D de la estenosis traqueal a partir de TAC torácico.
Figura 5 – TAC tóraco-abdominal: tumoración de 45 mm de diámetro en el hilio pulmonar izquierdo, que engloba el bronquio principal y el bronquio del segmento 6, y estenosa el bronquio del lóbulo inferior; destrucción de la articulación costovertebral izquierda, que en la vértebra T9 produce efecto de masa en las partes blandas y protruye sobre el parénquima pulmonar.
Figura 6 – Broncoscopia flexible post-cirugía, con resolución de la estenosis traqueal.
Comentario
La estenosis traqueal (ET) es una obstrucción de la vía aérea superior secundaria a múltiples causas: infeccioso-inflamatorias (tuberculosis, sarcoidosis, enfermedad de Wegener…), inhalación de sustancias tóxicas, de origen tumoral intrínseco o extrínseco, exposición a radiaciones ionizantes, reflujo gastroesofágico e incluso de origen idiopático. Actualmente es la causa más frecuente de estenosis traqueal no maligna, la iatrogénica, secundaria a intubación y/o traqueostomía1.
Es difícil cuantificar la incidencia exacta de ET después de una traqueotomía debido a su carácter subclínico2; sin embargo, se conoce una serie de factores que incrementan el riesgo de que se produzca: obesidad, edad avanzada, intubaciones repetidas, ventilación mecánica invasiva durante largos periodos de tiempo o cirugías correctoras de la vía aérea previas a la estenosis1,3.
La ET postraqueotomía se produce por una excesiva cicatrización de la vía aérea en la que se ha producido una lesión transmural4, como consecuencia del proceso de proliferación, migración y posterior diferenciación metastásica de las células basales traqueales que originan cambios morfológicos; a su vez originan un incremento de la velocidad del flujo en la región central de la tráquea, que pasa de laminar a turbulento, y un cambio en la presión, modificaciones que a su vez generan agresión en la pared traqueal1. En el caso de la estenosis posintubación, lo que se produce es una isquemia en el lugar de asentamiento del manguito del tubo, que se resuelve a modo de banda fibrosa al cabo de 3-6 semanas1.
Para el diagnóstico de dicha afección es fundamental la realización de una buena historia clínica, ya que existe hasta un 10 % de personas con estenosis no maligna diagnosticadas y tratadas de manera incorrecta como si se tratase de asma5. En nuestro caso clínico, el antecedente de una intubación endotraqueal o traqueotomía previa, la clínica compatible con obstrucción de la vía aérea (disnea progresiva, estridor, tos, ruidos respiratorios y en ocasiones, sibilancias en la auscultación) y la ausencia de mejoría clínica a pesar del tratamiento con broncodilatadores y corticoides inhalados, debe hacernos sospechar de la presencia de una ET1.
El aplanamiento de las curvas espiratoria o inspiratoria puede ser un dato que apoye dicha sospecha; no obstante, la fibrobroncoscopia representa el método de diagnóstico de elección, ya que permitirá no solo la visualización directa de la vía aérea, sino también la toma de muestras para cultivo y estudio anatomopatológico4.
La TC helicoidal con reconstrucción multiplanar (RMP) permite la visualización correcta de la estenosis (sensibilidad y especificidad de 100 %) y la de los alrededores de la vía aérea, útil para la planificación de los procedimientos terapéuticos y el posterior seguimiento1.
La espirometría permite valorar la función respiratoria, puede orientar inicialmente y apoyar la sospecha de ET ante el aplanamiento de la curva flujo-volumen; resulta especialmente útil en el seguimiento postratamiento.
La ET postintubación supone un problema clínico de alta complejidad, por lo que no existe un consenso en cuanto a la prevención y tratamiento del mismo1. Son múltiples las opciones terapéuticas; su elección dependerá de la extensión y localización de la lesión: se trata. por tanto, de un tratamiento totalmente individualizado.
Actualmente parece que la resección transcervical del segmento afectado y la posterior unión término-terminal es la técnica más eficaz en los casos en que no existan contraindicaciones quirúrgicas6, siempre y cuando la extensión del segmento afectado sea inferior a un tercio de la longitud de la vía aérea7; las técnicas endoscópicas (dilatación mecánica con balón neumático, láser de CO2 o láser NdYAG –neodymium-doped yttrium aluminium garnet – o prótesis endoluminales) se reservan como alternativa en pacientes que no puedan ser intervenidos quirúrgicamente o que desarrollen recurrencias posteriores a la cirugía6.
La tasa de éxito del tratamiento endoscópico parece ser menor; en pacientes de edad avanzada o con estenosis de larga duración la posibilidad curativa con estas técnicas se reduce aún más6. Por otro lado, según un estudio publicado en 2017, la administración de corticoides sistémicos a dosis bajas puede ser útil como complemento en el tratamiento de los pacientes que no pueden ser intervenidos quirúrgicamente8.
La reestenosis es la complicación más común tras la cirugía, complicación que presenta nuestra paciente. Existen factores, como el diámetro de la parte más estrecha de la tráquea, la distancia entre el cartílago cricoides y la estenosis, el tabaquismo o el grado de ET previo al tratamiento, que se asocian significativamente a esta reestenosis9.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- Barros Casas D, Fernández-Bussy S, Folch E, Flandes Aldeyturriaga J, Majid A. Patología obstructiva no maligna de la vía aérea central. Arch Bronconeumol. 2014; 50: 345-54.
- Kettunen WW, Helmer SD, Haan JM. Incidence of overall complications and symptomatic tracheal stenosis is equivalent following open and percutaneous tracheotomy in the trauma patient. Am J Surg. 2014; 208: 770-4.
- Songu M, Ozkul Y. Risk Factors for Adult Postintubation Tracheal Stenosis. J Craniofac Surg. 2019; 30: 447-450.
- Gelbard A, Francis DO, Sandulache VC, Simmons JC, Donovan DT, Ongkasuwan J. Causes and consequences of adult laryngotracheal stenosis. Laryngoscope. 2015; 125: 1137-43.
- Mark EJ, Meng F, Kradin RL, Mathisen DJ, Matsubara O. Idiopathic tracheal stenosis: A clinicopathologic study of 63 cases and comparison of the pathology with chondromalacia. Am J Surg Pathol. 2008; 32: 1138-43.
- Ulusan A, Sanli M, Isik AF, Celik IA, Tuncozgur B, Elbeyli L. Surgical Treatment of Postintubation Tracheal Stenosis: A Retrospective 22-patient series from a single center. Asian J Surgery. 2018; 41: 356-62.
- Abbasi Dezfouli A, Shadmehr MB, Javaherzadeh M, Pejhan S, Daneshvar Kakhki A, Saghebi R, et al. Surgical Treatment of Post-Intubation Tracheal Stenosis. Tanaffos. 2010; 9: 9-21.
- Shadmehr MB, Abbasidezfouli A, Farzanegan R, Pejhan S, Daneshvar Kakhaki A, Sheikhy K, et al. The Role of Systemic Steroids in Postintubation Tracheal Stenosis: A Randomized Clinical Trial. Ann Thorac Surg. 2017; 103: 246-53.
- Kanlikama M, Celenk F, Gonuldas B, Gulsen S. Cervical Resection and Anastomosis for Postintubation Tracheal Stenosis. J Craniofac Surg. 2018; 29: 578-82.