Clínica Cotidiana
Información del artículo
Historia del artículo:
Recibido el 6 de marzo de 2017
Aceptado el 9 de diciembre de 2017
On-line el 20 de marzo de 2018
Palabras clave:
Dolor de espalda
Historia clínica
Diagnóstico diferencial
Espondilodiscitis infecciosa
*Autor para correspondencia
Correo electrónico:
javiperez72@hotmail.com
(F.J. Pérez Delgado)
Keywords:
Back pain
Clinical history
Differential diagnosis
Infectious spondylodiscitis
Francisco Javier Pérez Delgadoa,*, María Monserrat Pérez Pérezb
aMédico de Cuidados Críticos y Urgencias. bMedicina Interna. Unidad de Enfermedades Infecciosas. Hospital de La Línea de la Concepción (Cádiz).
Resumen
El dolor de espalda es un síntoma frecuente entre la población general que ocupa gran parte de las consultas de atención primaria y de las urgencias, hospitalarias y no hospitalarias, siendo quizás la dorsalgia menos frecuente que los dolores referidos a la columna lumbar y cervical. En la mayor parte de los casos son dorsalgias mecánicas, pero no podemos olvidar que hay ocasiones en las que el dolor dorsal no es sino expresión de un proceso patológico grave. En estos tiempos de adelantos técnicos y de pruebas complementarias sofisticadas y accesibles la historia clínica continúa siendo una herramienta barata, sencilla y eficaz que nos va a permitir realizar el diagnóstico diferencial y sentar las bases de una actuación reglada y sujeta a dos premisas fundamentales: sensatez y eficacia. Presentamos el caso de un varón que acude en varias ocasiones a urgencias por dolor en la columna dorsal y aprovechamos su desenlace para ilustrar brevemente la entidad subyacente: espondilodiscitis infecciosa.
© 2018 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
The patient having back pain again?
Abstract
Back pain is a frequent symptom among the general population that occupies a large part of primary and emergency care consultations, both hospital and non-hospital, with dorsalgia being less frequent than pain related to the lumbar and cervical spine. In most cases they are mechanical dorsalgias but we cannot forget that there are occasions in which dorsal pain is but an expression of a serious pathological process. In these times of technical advances and complementary and sophisticated tests medical history continues to be a cheap, simple and effective tool that will allow us to make the differential diagnosis and lay the basis for a regulated performance and subject to two fundamental premises: sensible And effectiveness. We present the case of a man who visits the emergency department several times for pain in the dorsal spine and we use his outcome to briefly illustrate the underlying entity: infectious spondylodiscitis.
© 2018 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Introducción
Varón de 56 años de edad, diabético tipo 2, hipertenso y obeso. Ha realizado varias consultas a Urgencias del hospital en las últimas 3 semanas por dolor dorsal que achacaba inicialmente a haber estado moviendo mobiliario en su negocio (propietario de un bar).
Se le han realizado radiografías de la columna dorso-lumbar y se le ha recomendado tratamiento con analgésicos y relajantes musculares.
Lo remite en esta ocasión su médico por persistencia del dolor, que refiere como progresivo y que no cede con la analgesia pautada; se añade además fiebre de hasta 38,2 °C, de predominio nocturno, con escalofríos; son síntomas que ya presentaba el paciente y que no fueron recogidos en sus asistencias previas. Adjunta dos radiografías de columna dorso-lumbar, en las que no se hay hallazgos de interés.
El paciente niega cefaleas o síntomas de la esfera otorrinolaringológica, respiratorios, digestivos o urinarios; tampoco refiere exantemas cutáneos o lesiones sugestivas de picaduras de insectos o artrópodos, ni reconoce la ingestión de alimentos crudos o haber viajado recientemente.
A su llegada se observa a un paciente con aceptable estado general, febril (38,0 °C), hemodinámicamente estable y con dolor dorsal, que puntúa 5-6/10 en la Escala Visual Analógica; aumenta con la inspiración profunda, los movimientos y la maniobra de Valsalva. No existe rigidez nucal ni otros signos de meningismo; no hay focalidad neurológica y la auscultación cardiopulmonar no demuestra soplos ni ruidos.
Se cursan analítica rutinaria de sangre, orina, radiografía de tórax, hemocultivos y urocultivos y se comenta el caso con el Servicio de Enfermedades Infecciosas. Se acepta el ingreso y se amplían las pruebas complementarias con serología y tomografía computarizada (TAC) tórax-abdomen-pelvis con contraste.
La analítica muestra leucocitosis con predominio de polimorfonucleareas, con fibrinógeno y Proteína C Reactiva (PCR) aumentados. El perfil hepático y el renal no muestran alteraciones.
En la radiografía de tórax no hay hallazgos de condensaciones.
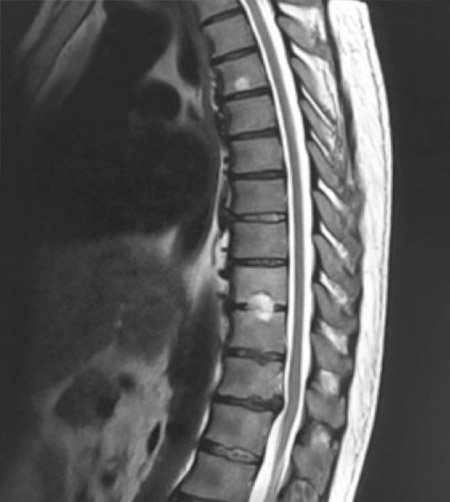
Figura 1 –
En el hemocultivo se aísla E. coli y se inicia tratamiento empírico con cefalosporinas de tercera generación.
A las 24-36 horas de su ingreso se realiza TAC, que demuestra disminución del espacio intervertebral en D10-D11, con erosión central de platillo inferior de D10 y del superior de D11, hallazgos que sugieren espondilodiscitis; se recomienda la realización de resonancia magnética nuclear (RMN).
Se añaden aminoglucósidos a su tratamiento.
La RMN dorsal (Fig. 1) demuestra la existencia de un hemangioma vertebral en D5, signos de espondilodiscitis en D10-D11 y protrusión en D12-L1 sin compromiso del espacio.
Se realiza ecocardiografía, que muestra un ventrículo izquierdo discretamente hipertrófico, sin alteraciones de la contractilidad y con una función sistólica global conservada; la aurícula izquierda y las cavidades derechas muestran dimensiones normales; no hay datos de valvulopatías, vegetaciones ni derrame pericárdico.
Durante el ingreso el paciente mejora paulatinamente. La batería serológica es negativa.
A los 20 días de su ingreso, y ante la mejoría clínica, se decide el alta domiciliaria. El paciente debe acudir al Hospital de Día para completar el tratamiento (ceftriaxona 2 g y gentamicina 240 mg endovenosos cada 24 horas) y realizar controles analíticos de la función renal una vez por semana hasta la finalización del mismo.
Durante el ingreso no ha sido posible identificar el foco primario de la infección.
Comentario
La dorsalgia es una entidad clínica frecuente, aunque menos habitual y con menos estudios que el dolor cervical y lumbar1. En la mayor de los casos parte subyace una causa mecánica, pero no podemos olvidar que el dolor dorsal, en ocasiones, puede ser referido y aparecer como manifestación de otras patologías.
En función de los síntomas que pueden acompañarle, el dolor dorsal puede convertirse en signo de alarma de procesos potencialmente graves. Por ello, y aunque parezca una obviedad, la anamnesis continúa siendo de vital importancia a la hora de establecer un diagnóstico diferencial1, tal y como ocurre en el caso que presentamos. Si bien es cierto que el propio paciente lo achacaba a haber estado moviendo muebles, no podemos olvidar lo importante que es realizar una anamnesis completa, más cuando el paciente continuaba realizando visitas y reiteraba la progresión y la escasa respuesta del dolor a la analgesia.
La espondilodiscitis infecciosa es una entidad cuyo diagnóstico suele ser difícil debido a la frecuencia con que se observa dolor de espalda en la población general2, 3. Las de origen bacteriano tienen una incidencia aproximada de 1/100.000-250.000 habitantes/año2. El foco primario reside habitualmente en la piel o en el tracto génito-urinario, aunque es muy frecuente, tal y como ocurre en nuestro caso, que no pueda ser identificado3. Los gérmenes más habituales son S. aureus y E. coli4.
El dolor raquídeo es el síntoma más frecuente y la fiebre está presente hasta en 75 % de los casos2. Entre los datos de laboratorio destaca la elevación de la PCR, que además se utiliza como marcador evolutivo; la persistencia de cifras elevadas suele asociarse a mala evolución clínica2. Los hemocultivos son positivos hasta en 50 % de las ocasiones y es muy importante realizar el cribado de endocarditis dada su gravedad2,3,5.
La radiografía simple puede mostrar tardíamente destrucción de los platillos vertebrales. La TAC es una buena técnica para demostrar la destrucción vertebral y sirve como guía para la punción-biopsia; sin embargo, la prueba más sensible y precoz es sin duda la RMN2,4: se pueden apreciar áreas vertebrales hipointensas en T1 y aumento de señal de los cuerpos vertebrales y los discos en T22.
La punción-biopsia es muy rentable (positiva hasta en 75 % de los casos) aunque cruenta, por lo que se realizará solo si los hemocultivos y las serologías no permiten alcanzar un diagnóstico etiológico6.
La antibioterapia debe ser específica en función del germen que se aísle: en nuestro caso, guiados por los hemocultivos y el antibiograma, utilizamos ceftriaxona y gentamicina. Un régimen empírico adecuado puede consistir en la administración endovenosa de cloxacilina (2 g cada 4 horas) más cefotaxima (2 g cada 6 horas) o ceftriaxona (2 g cada 24 horas) con vancomicina (15-20 mg/kg cada 8 horas) si la infección es grave7. El tratamiento debe prever 6-8 semanas de duración; puede pasarse a la vía oral tras la segunda semana, en función de la evolución y el resultado del antibiograma2,7.
La cirugía se reserva para una minoría de pacientes en que el tratamiento no consigue detener la progresión de la enfermedad, existe compresión medular o hay necesidad de drenaje3.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- Esteban Zubero E, Aranguren García FJ, Gayán Ordás J, Ruiz Ruiz FJ. Diagnóstico diferencial de la dorsalgia crónica: a propósito de 2 casos. Semergen. 2016; 42: e96-8.
- Belzunegui J. Espondilodiscitis Infecciosa. Reumatol Clin. 2008; 4(supl 39): 13-7.
- Oropesa Juanes R, González Cruz MI, Calvo Catalá J, Campos Fernández C. Espondilodiscitis Infecciosa. Reumatol Clin. 2008; 4: 126-7
- Márquez Sánchez P. Espondilodiscitis. Radiología. 2016; 58(supl 1): 50-9.
- Pigrau C, Almirante B, Flores X, Falcó V, Rodríguez D, Passer I, et al. Spontaneus pyogenic vertebral osteomielitis and endocarditis: incidence, risk factors and outcome. Am J Med. 2005; 118: 1287.
- Melado Sánchez P, Calvo N, Prieto Vicente A, Bordes Benítez A, Ponce Marrero P, Lorenzo Rivero J, Suárez Ortega S. Espondilodiscitis por Enterococcus faecalis: análisis de un caso. Rev Esp Geriatr Gerontol. 2007; 42: 312-5.
- Mensa J, Gatell JM, García-Sánchez JE, Letang E, López-Suñé E, Marco F. Guía de terapéutica antimicrobiana. 26ª edición. Barcelona: Ed. Antares; 2016.