Artículo Original
Información del artículo
Historia del artículo:
Recibido el 28 de marzo de 2018
Aceptado el 25 de septiembre de 2018
On-line el 29 de enero de 2019
Palabras clave:
Carga asistencial
Urgencias
Atención primaria
*Autor para correspondencia
Correo electrónico:
n.e.cadenas@hotmail.com
(N.E. Cadenas González).
Nuria Elisa Cadenas Gonzáleza,*, José Ignacio Cantero Santamaríab, Cristina Mirat Quiruelasa, Luz María Castelao Bárcenac, Cristina Castelao Bárcenad
aCentro de Salud Alto Pas. bCentro de Salud Miera. cCentro de Salud Bajo Pas. dCentro de Salud Alto Asón. Cantabria.
Resumen
Objetivo. Generar reglas de clasificación de los pacientes atendidos en el Servicio de Urgencias de Atención Primaria (SUAP) utilizando variables clínicas que sean utilizadas habitualmente en este entorno asistencial.
Material y método. Este estudio consta de dos fases: fase de generación del modelo de clasificación y fase de validación del modelo de clasificación de pacientes. En este artículo nos dedicamos exclusivamente a la primera fase. Se utiliza un registro de 2.085 pacientes que son los que acuden al SUAP del Centro de Salud Alto Pas durante 2016 en los meses pares. Se utilizan variables de interés que se registran habitualmente en las Urgencias de atención primaria. Se identifican reglas de clasificación mediante el análisis de cluster.
Resultados. Se clasifican los 2.085 pacientes que acudieron al SUAP del Centro de Salud Alto Pas en 6 grupos, definidos por características de las variables empleadas en la atención al paciente. El grupo 1 presenta 424 pacientes (personas menores de 14 años sin patología grave), el grupo 2 tiene 781 pacientes (adultos sin patología grave), el conglomerado 3 está formado por 166 casos (patología traumatológica), el grupo 4 se integra por 100 pacientes (patología grave), el grupo 5 por 81 pacientes (pacientes no incluidos en los demás grupos) y el grupo 6 por 278 casos (pacientes leves que requieren pruebas complementarias).
Conclusión. Se genera un sistema de clasificación de pacientes que acuden a Urgencias de Atención primaria, pudiendo medir la intervención terapéutica y determinar la carga asistencial que soporta ese servicio de atención primaria y de urgencia pre-hospitalaria. Identificación de grupos de pacientes de características diferentes en cuanto a la carga asistencial de los que se derivan reglas de clasificación.
© 2018 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Can a system of measuring care load be established in the Primary Care Emergency Services?
Keywords:
Health-care burden
Emergencies
Primary care
Abstract
Objective. To generate classification rules for patients treated in the Primary Care Emergency Service (SUAP), utilizing clinical variables which are usually used in this health care environment.
Material and method. This study consists of two phases: phase of generation of the classification model, and a second phase of validation of the patient classification model. This article is devoted exclusively to the first phase. A registry of 2,085 patients is used with those attending the SUAP of the Alto Pas Health Centre in 2016 even months. Using variables of interest, which are usually registered in the Primary Care Emergency Department. Classification rules are identified by Cluster analysis.
Results. The 2,085 patients who attended the SUAP of the Alto Pas Health Center were classified into 6 groups, defined by characteristics of the variables used in the patient care. Group 1 has 424 patients (people under 14 years of age without serious pathology), group 2 has 781 patients (adults without serious pathology), cluster 3 consists of 166 cases (traumatologic pathology), group 4 is composed of 100 patients (serious pathology), group 5 by 81 patients (patients not included in the other groups) and group 6 by 278 cases (mild patients requiring complementary tests).
Conclusion. A classification system for patients attending primary care emergencies is generated, measuring the therapeutic intervention and determining the health-care burden which supports this primary care and pre-hospital emergency service. Identification of groups of patients with different characteristics in terms of the health-care burden from which classification rules are derived.
© 2018 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Score es una palabra inglesa que significa coeficiente, puntuación, evaluación. Un score constituye una herramienta para evaluar y definir objetivamente la gravedad, o bien la valoración del estado de salud y permitir un pronóstico aproximado de supervivencia.
Desde los años cincuenta los hospitales norteamericanos empezaron a poner en funcionamiento unas áreas que denominaron «Unidades de Cuidado Coronario», pues comprobaron que estos pacientes (usualmente con infarto agudo del miocardio) tenían menor morbi-mortalidad que los ingresados en salas generales. El nombre cambió a «Unidades de Cuidado Intensivo» cuando empezaron a recibir pacientes gravemente enfermos por otras causas, como politraumatizados, infectados, pacientes quirúrgicos complicados… Además aparecieron unidades especializadas de cuidado intensivo neonatal y obstétrico, con muy buenos resultados de supervivencia1.
Con la creación de estas unidades fueron apareciendo sistemas de puntuación de gravedad de las enfermedades. Una de las primeras de que hay constancia es la puntuación Apgar, que se empezó a investigar en 1949 y apareció en el año 1953 publicada en la revista “Investigaciones actuales en anestesia y analgesia” correspondiente a los meses de julio-agosto. La única autora del estudio, Virginia Apgar, se basó en un grupo de 2096 nacimientos del Hospital Sloane (Columbia), donde ejercía la incipiente especialidad de la anestesia, especialmente dedicada a la anestesia obstétrica2. Posteriormente, en 1966 apareció el primer score para enfermedad meningocócica desarrollado por Stiehm y Damrosh.
Ya desde los inicios de la década de los 70, los investigadores han tratado de idear sistemas capaces de medir de forma objetiva, reproducible, fiable y sensible, las actividades del personal dedicado a la atención de pacientes. Los primeros esfuerzos corresponden al equipo dirigido por Cullen, que en 1974 publicó la primera versión del «Índice de Puntuación de Intervenciones Terapéuticas» (TISS), sistema utilizado en algunas unidades de tratamiento intensivo para calificar la gravedad de los pacientes atendidos en esas unidades. Esto ha permitido la comparación de recursos tecnológicos y humanos en áreas de atención de pacientes graves.
Los scores de gravedad son una estimación individual del riesgo de muerte para cada caso3. Entre los más significativos, están:
- Acute Physiology and Chronic Health Evaluation (APACHE). Fue diseñado y actualizado desde 1981 por Knaus y colaboradores4. El modelo de predicción proporciona el riesgo estimado de mortalidad hospitalaria en pacientes individuales graves5.
- Injury Severity Score (ISS). Es el primer índice anatómico que se desarrolló a partir de 1971. No puede ser calculado hasta que todas las lesiones hayan sido definidas; por tanto, no pudiendo ser usado para clasificación (triage) en el lugar del accidente o para la toma de decisiones precoces6.
- Trauma & Injury Severity Score (TRISS). Combina cuatro elementos que son el Revised Trauma Score (RTS), el ISS, la edad del paciente y si la lesión es penetrante o no, para obtener una medida de la probabilidad de supervivencia7 (PS).
- Revisited Trauma Index (RTI). Es una simple, rápida y eficaz herramienta para la predicción y clasificación en los traumatismos graves; su uso es recomendable en urgencias y protocolos de traslado8.
- Glasgow Coma Scale (GCS). Es quizá el score más conocido. Fue desarrollado como un sistema de evaluación del grado de coma y como predictor del resultado final. Actualmente se utiliza además como indicador de tratamiento y para categorizar la gravedad del traumatismo9.
Los scores de pronóstico permiten la identificación temprana de pacientes potencialmente graves, para así adaptar el uso apropiado de medidas de soporte agresivas y evitar el uso de medidas invasivas o costosas en los casos leves, por lo que estratifican las distintas poblaciones de pacientes. Destacamos:
- Síndrome de Respuesta Inflamatoria Sistémica (SIRS/SEPSIS). Los 4 criterios que definen al SIRS (y por tanto a la sepsis) son medidas no específicas de gravedad fisiológica más que manifestaciones distintivas de un proceso nosológico10.
- Escala de Sedación de Ramsay. Es la escala más utilizada en la práctica clínica para valorar el grado de sedación de los pacientes y, sin embargo, no ha sido validada.
Objetivos
La actividad de un Servicio de Urgencias de Atención Primaria (SUAP) responde a una dependencia multifactorial. El diseño de herramientas para la medición de la carga de trabajo nos dota de elementos de medida para la comparación entre los diferentes Servicios de Urgencia:
- Desarrollar una escala válida y precisa para la estimación de la carga asistencial en un SUAP.
- Diferenciar los pacientes por las necesidades sanitarias al acudir al Servicio de Urgencias de Atención Primaria.
- Definir grupos de población que acude al SUAP.
- Diseñar una unidad básica de análisis por proceso, modelizada mediante los Grupos Relacionados por el Diagnóstico (GRD), el TISS y el sistema de clasificación de pacientes ambulatorios (Ambulatory Patient Group, APG).
Material y métodos
En la primera fase, o fase de generación del modelo de clasificación, se generan reglas que permiten agrupar a los pacientes atendidos en los SUAP en una serie de grupos, de modo que los pacientes pertenecientes a cada uno de ellos tengan características similares en cuanto a su gravedad y la carga asistencial que generan.
En esta fase se utiliza un registro prospectivo de pacientes que acuden al SUAP del Centro de Salud de Alto Pas, que atiende a una población de 5.608 habitantes (según datos del padrón a 1 de enero de 2015).
Por tanto la población del estudio son los pacientes atendidos en el SUAP. Los casos del registro son los pacientes atendidos en el periodo de estudio que abarca los meses pares de 2016.Se decidió elegir los meses pares porque la totalidad de los pacientes valorados en el SUAP durante 2016 constituía una muestra muy grande; así pues elegimos la mitad de los casos aproximadamente, y para que no hubiera variación estacional se decidió elegir los meses pares.
El número de pacientes necesarios para obtener reglas de clasificación resulta difícil de estimar; en este caso se plantea un registro de 2.085 pacientes.
Las variables de interés son las que, registrándose rutinariamente en este tipo de estructura sanitaria, permitan realizar una clasificación según la gravedad. Se incluyen las siguientes: edad, presión arterial/electrocardiograma, glucemia capilar, oxígeno, toma de vía venosa, labstix, test con fluoresceína ocular, test de embarazo, pulsioximetría, taponamiento nasal, sondaje vesical, enema, extracción de un cuerpo extraño, drenaje, cura, sutura, vendaje y tipo de profesional que atiende al paciente.
Como variables de resultado, que pudieran estar relacionadas con la gravedad de los pacientes y utilizadas para la validez del estudio, se incluyen el destino final del paciente y el diagnóstico de presunción de alta.
La identificación de las reglas de clasificación se realiza mediante el Análisis de Cluster, técnica estadística multivariable cuya finalidad es dividir un conjunto de objetos en grupos, de forma que los perfiles de los objetos en un mismo grupo sean similares entre sí (cohesión interna del grupo) y los de los objetos de cluster diferentes sean distintos (aislamiento externo del grupo). Esta técnica se adapta al objetivo de obtener grupos de pacientes con características similares en cuanto a sus necesidades asistenciales. En este Análisis de Cluster se ha utilizado el método de clasificación jerárquico aglomerativo, con enlace de grupos completo, sin predefinición del número final de grupos.
Para la interpretación de los resultados se realizan ANOVA y representación gráfica de los valores en las variables de cada uno de los grupos identificados. El análisis estadístico descriptivo y el análisis multivariable de clasificación se realizan mediante el programa estadístico SPSS 20.
Se aplicaron los principios éticos de la investigación en seres humanos que se recoge en la Declaración de Helsinki, actualizada en la Asamblea General de Seúl (octubre de 2008). Además se respetó la confidencialidad y el secreto de la información de carácter personal siguiendo la Ley 15/1999, de protección de datos. También se han tenido en cuenta los derechos de los pacientes, recogidos en la Ley 418/2002, básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica.
Resultados
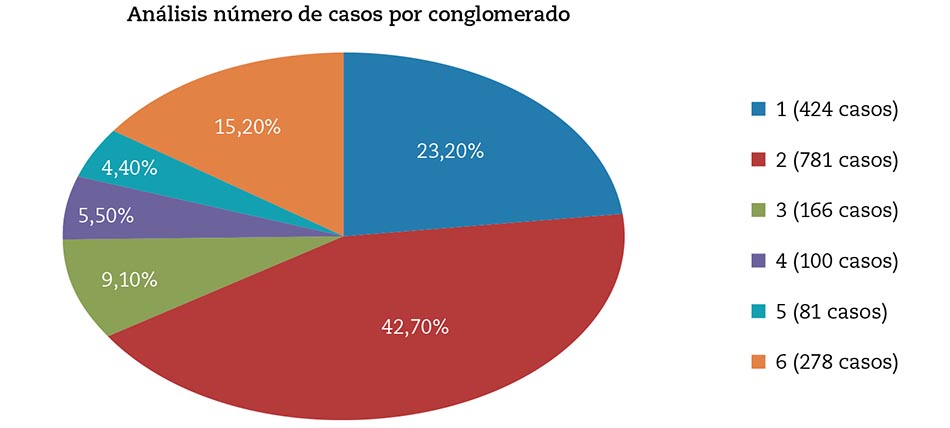
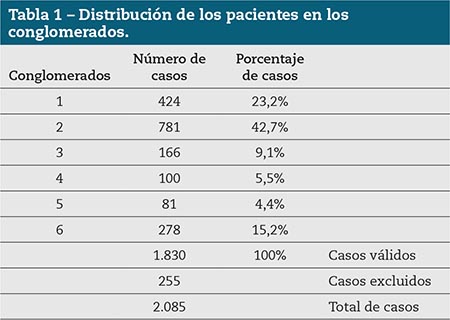
La población objeto de nuestro estudio se distribuye en seis conglomerados, como se puede visualizar en la figura 1. Incluyen pacientes de características similares en cada uno de ellos. El conglomerado 2, con 781 casos, es el mayor; el de menor número es el 5 con 81 casos.
Figura 1 – Distribución de casos por conglomerado.
Como se aprecia en la tabla 1, la distribución porcentual en cada uno de ellos es: conglomerado 1 (23,2 %), conglomerado 2 (42,7 %), conglomerado 3 (9,1 %), conglomerado 4 (5,5 %), conglomerado 5 (4,4 %) y conglomerado 6 (15,2 %). Todos estos porcentajes son sobre el total de casos válidos: 1.830 pacientes.
Hubo 255 casos (12,2 %) que no pudieron ser clasificados debido a que la ficha era incompleta y faltaban datos determinantes, tales como la edad. El porcentaje del menor conglomerado representa el 3,9 % del total de casos y el porcentaje del mayor es del 37,5 % del total de casos; los valores del resto de los conglomerados oscilan entre ambos porcentajes.
La distribución de las pruebas complementarias empleadas en cada conglomerado se representa en la figura 2:
- El electrocardiograma se realizó exclusivamente en los casos del conglomerado 4, y en dicho conglomerado representó un 44 %.
- El test de la fluoresceína se incluyó en los casos del conglomerado 3 (0,6 %) y en los del 6 (97,8 %).
- La glucemia capilar fue determinada en los 4 últimos conglomerados; sus proporciones fueron 4,8 % (conglomerado 3 y 4), 14,3 % (conglomerado 5) y 76,2 % (conglomerado 6).
- El labstix y el test de embarazo se determinan exclusivamente en el conglomerado 6.
- La pulsioximetría se determinó en los conglomerados 3, 4 y 5; sus proporciones fueron 2,4 %, 4,8 % y 92,9 %, respectivamente.
- No se realizó ninguna prueba complementaria en el 85,7 % de los casos. En los conglomerados 1, 2 y 3 no se realizó ninguna prueba complementaria.
La distribución de los procedimientos empleados en cada conglomerado se visualiza en la figura 3. En ella se puede observar:
- En el conglomerado 1 se realizaron el 50 % de los taponamientos; en el conglomerado 2, el 60 % de los drenajes.
- El conglomerado 3 se caracteriza por recoger el 100 % de las curas, suturas y vendajes y el 20 % de los drenajes.
- El conglomerado 4 incluye el 10,9 % de los casos con oxígeno y el 44,4 % de los que precisaron vía venosa.
- En el conglomerado 5 un 89,1 % de los casos recibieron oxígeno y un 38,9 % precisaron vía venosa.
- En el conglomerado 6 se reunieron el 20 % de los drenajes junto con el 100 % de los enemas, extracciones y sondas vesicales. También se caracteriza por aportar el 16,7 % de los casos que precisaron vía venosa y el 50 % de los taponamientos.
En la descripción de variables no utilizadas en la generación de los conglomerados, cabe destacar las derivaciones al hospital en cada conglomerado (Fig. 4). Los conglomerados con mayor número de derivaciones al hospital son el 2 (34,6 %), el 4 (21,8 %) y el 1 (16 %). Con menor proporción porcentual de derivaciones al hospital, están los conglomerados restantes: el 5 (12,8 %), el 6 (9 %) y el 3 (5,8 %).
Figura 2 – Distribución de las pruebas complementarias en cada conglomerado.
Figura 3 – Distribución de la realización de procedimientos en cada conglomerado.
Figura 4 – Distribución de la derivación al Hospital de referencia en cada conglomerado.
Partiendo de la base de 2.085 pacientes, hemos clasificado los pacientes en 6 grupos, cada uno definido por determinadas características de las variables:
- GRUPO 1: pediátrico sin patología grave. Todos los pacientes son menores de 14 años. No se realiza a ningún paciente ningún procedimiento asistencial ni pruebas complementarias. Solamente son valorados por el médico.
- GRUPO 2: adultos sin patología grave. Todos los pacientes son mayores de 14 años. No se les efectúa ningún procedimiento asistencial ni pruebas complementarias. Solamente valorados por el médico.
- GRUPO 3: traumatológicos. Son valorados conjuntamente por médico y enfermero. Se les efectúa alguno o varios de los siguientes procedimientos asistenciales: cura, sutura o vendaje.
- GRUPO 4: pacientes con patología grave. Son valorados conjuntamente por médico y enfermero. Se les efectúa alguna o varias de las siguientes pruebas complementarias: electrocardiograma, toma de presión arterial o glucemia.
- GRUPO 5: pacientes con patología intermedia. Son valorados conjuntamente por médico y enfermero. Solo se les aplica toma de vía venosa o se les pauta oxígeno. No se les efectúa ninguna de las siguientes pruebas complementarias: toma de presión arterial, electrocardiograma, test de fluoresceína, labstix o test de embarazo.
- GRUPO 6: pacientes con patología leve que requiere pruebas complementarias. Son valorados conjuntamente por médico y enfermero. No se les aplica ninguno de los siguientes procedimientos asistenciales: cura, sutura, vendaje ni pauta de oxígeno. Tampoco se les efectúa ninguna de las siguientes pruebas complementarias: toma de presión arterial, electrocardiograma o pulsioximetría. En cambio, se pueden haber efectuado alguna o varias de las siguientes pruebas complementarias: labstix, test de embarazo, glucemia o test de fluoresceína.
Conclusiones
La atención al usuario del sistema sanitario en los Servicios de Urgencia es un asunto de máxima actualidad. Muchas veces se antepone la importancia de la existencia en la opinión pública del convencimiento de que su gestión, y por tanto el funcionamiento del sistema, es tan perfecto que puede asumir todo lo que el paciente demande, cuando y donde desee; se llega a definir como «urgencia» todo lo que el paciente considere como tal11.
Nuestro estudio se compone de 2.085 pacientes, con una distribución de edad, sexo y patologías muy similares a la de la pirámide poblacional española, como se puede visualizar en distintos estudios12-16.
La accesibilidad a la «atención urgente» se valora actualmente como uno de los atributos de calidad más importantes del conjunto del sistema sanitario; sus insuficiencias -como el excesivo tiempo de espera o no reconocer de inmediato la gravedad- son fuente de preocupación para la comunidad sanitaria y la sociedad en general13,17-19.
La instauración y puesta en marcha en los Servicios de Urgencias de un sistema de clasificación de pacientes que demandan atención urgente ha sido uno de los factores que, probablemente, haya tenido más impacto en cuanto a la práctica clínica y definición de los procedimientos de atención a los pacientes en dichas unidades20-22.
En los últimos años en España, al igual que a principios de los años 80 en Estados Unidos, la preocupación por la medición del «producto hospitalario» se ha convertido en una constante en las administraciones sanitarias, dado el incremento continuo del gasto y los consecuentes problemas de financiación. Ello ha motivado el desarrollo, implantación y utilización para el pago prospectivo de los sistemas de clasificación de pacientes23,24.
Los resultados obtenidos en este trabajo permiten comprobar que los sistemas de información actualmente disponibles en los SUAP tienen un grado de desarrollo que posibilita, a su vez, la confección de tablas para analizar la casuística atendida en Urgencias. Sin embargo, la dedicación de recursos técnicos y humanos para mantener su funcionamiento normalizado puede ser importante, extremo que debe ser analizado adecuadamente antes de considerar cualquier implantación de sistemas como los APG. La codificación de diagnósticos y procedimientos por parte del personal sanitario que trabaja en Urgencias es excepcional. Ambos factores influyen decisivamente en la exhaustividad y la precisión de cualquier clase de registro clínico que se quiera establecer.
Los (GRD) constituyen un sistema de clasificación de los episodios de hospitalización en clases de igual consumo de recursos25. En el ámbito de la epidemiología clínica han servido para definir nuevos indicadores que permiten comparar el funcionamiento global de un hospital o de un Servicio26,27,28. Uno de los principales problemas para crear un sistema de clasificación de los pacientes ambulatorios es la definición de la unidad de análisis que, si en el caso del hospital es clara (episodio de hospitalización), no lo es tanto en el régimen ambulatorio29-31.
Los APG han sido diseñados para explicar la cantidad y el tipo de recursos utilizados en una visita ambulatoria. La unidad de análisis considerada no es el paciente sino la visita13,32: así como en un entorno hospitalario existe un consenso total en considerar como unidad básica de análisis al proceso de curación de un paciente, desde que es ingresado hasta que se le da de alta, en el ámbito ambulatorio la unidad básica de medida es la visita33,34.
Hasta la fecha existen escasas experiencias de desarrollo de sistemas de clasificación de pacientes en los Servicios de Urgencia, y ninguno ha adquirido la preponderancia necesaria, en el caso de los SUAP.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- Dueñas C. El juicio clínico en cuidado intensivo ¿es útil para tomar decisiones y predecir pronósticos? Rev Col Neumol. 1999; 11(1). [en internet]. Disponible en: https://encolombia.com/medicina/revistas-medicas/neumologia/vns-111/neumo11199-eljuicio/ [acceso 2018].
- Enocha BE. Virginia Apgar, a legend becomes a postage stamp. P&S Journal. 1994; 14(3). [en internet]. Disponible en: http://www.cumc.columbia.edu/psjournal/archive/archives/jour_v14n3_0013.html [acceso 2018].
- Cortina Romero JM. Scores de gravedad. Rev Esp Cardiol. 2005; 58: 473-6.
- Murphy DJ, Lotring T, Damiano A. The APACHE III prognostic system. Risk prediction of hospital mortality for critically ill hospitalized adults. Chest. 1991; 100: 1619-36.
- Knaus WA, Draper EA, Wagner DP, Zimmerman JE. APACHE II: A severity of disease classification system. Crit Care Med. 1985; 13: 818-29.
- Baker SP, O’Neill B, Haddon W, Long WB. The injury severity score, a method for describing patients with multiple injuries and evaluating emergency care. J Trauma. 1974; 14: 187-96.
- Suárez-Álvarez JR, Miquel J, Del Río FJ, Ortega P. Epidemiologic aspects and results of applying the TRISS methodology in a Spanish trauma intensive care unit (TICU) Intensive Care Med. 1995; 21: 729-36.
- Champion HR, Sacco WJ. Trauma severity scales. En: Maull KI (editor). Advances in Trauma. Chicago: Year Book Medical Publishers; 1986. p. 1-20.
- Teasdale G, Jennett B. Assessment and prognosis of coma after head injury. Acta Neurochir. 1976; 34: 45-55.
- García de Lorenzo A, Rodríguez Montes JA, López Martínez J. Inflamación y enfermo crítico. En: Carrasco MS (editor). Tratado de emergencias médicas. Vol II. Madrid: Arán Ediciones; 2000. p. 1237-57.
- Fernández Alonso C, Aguilar Mulet JM, Romero Pareja R, Rivas García A, Fuentes Ferré ME, González Armengol ME. Hiperfrecuentación en Atención Primaria e hiperfrecuentadores en Urgencias. Aten Primaria. 2018; 50: 222-7.
- Casas M. Los grupos relacionados con el diagnóstico: experiencia y perspectivas de utilización. Barcelona: Masson; 1991.
- Conesa A, Vilardell L, Muñoz R, Casanellas JM, Torre P, Gelabert G, et al. Análisis y clasificación de las urgencias hospitalarias mediante los Ambulatory Patient Groups. Gac Sanit. 2003; 17: 447-552.
- Pérez-Ciordia I, Guillén F. Urgencias hospitalarias y extrahospitalarias en Navarra: Razones que las motivan. An Sist Sanit Navar. 2009; 32: 371-84.
- Ansorena L, Pajares A, Piedra L, Mauriz M, Modino T, Crespo A. 11 años codificando urgencias en el Hospital de Sierrallana. Papeles Med. 2010; 19: 50.
- Torné E, Guarga A, Torras MG, Pozuelo A, Pasarín M, Borrell C. Análisis de la demanda de los servicios de urgencias de Barcelona. Aten Prim. 2003; 32: 423-30.
- Martín García M. Estudio del triaje en un servicio de urgencias hospitalario. Rev Enfermería CYL. 2013; 5: 42-9.
- Murillo C, Saurina C. Medida de la importancia de las dimensiones de la satisfacción en la provisión de servicios de salud. Gac Sanit. 2013: 27: 304-9.
- Burillo-Putze G, Expósito Rodriguez M, Cinesi Gómez C, Piñera Salmerón P. Satisfacción de los usuarios de las urgencias hospitalaria. Gac Sanit. 2013; 27: 185.
- Bengoa R, Nuño Solinis R. La modernización de la sanidad pública en el mundo. El Médico. Anuario; 2000. p. 50-3.
- Del Rey Sánchez JM, Pastor Rojo O, Benés Díez A, Mercader Canabal J, Sánchez Molano MA, Ripoll Sevillano E. Coste analítico según Grupo Relacionado de Diagnóstico (GRD). Vigo: Sociedad Española de Dirección y Gestión de los Laboratorios Clínicos; 2004.
- Carrada Bravo T. Benchmarking y los grupos relacionados con el diagnóstico hospitalario. Rev Med IMSS. 2002; 40: 25-33.
- Solano Jaurrieta JJ, Baztán Cortés JJ, Hornillos Calvo M. Grupo de utilización de recursos en unidades de agudos y media estancia de servicios de geriatría. Rev Esp Salud Pública. 2001; 75: 249-62.
- Conesa A, Muñoz R, Gelabert G, Casanellas JM, Trilla A, Asenjo MA. Evaluación de los informes de asistencia de urgencias como instrumento de gestión de la información clínica. Med Clin (Barc). 2003; 120: 754-6.
- Allué N, Chiarello P, Delgado EB, Castells X, Giraldo P, Martínez N, et al. Original impacto económico de los eventos adversos en los hospitales españoles a partir del Conjunto Mínimo Básico de Datos. Gac Sanit. 2014; 28: 48-54.
- Almenara-Barrios J, García-Ortega C, González Caballero JJ, Abellán Hervás MJ. Creación de índices de gestión hospitalaria mediante análisis de componentes principales. Salud Publica Mex. 2002; 44: 533-40.
- Sicras-Mainar A, Navarro-Artieda R. Los adjusted clinicals groups: un sistema de clasificación de pacientes por ajuste de riesgos. Rev Peru Med Exp Salud Publica. 2013; 30: 308-14.
- Zapata M. Importancia del sistema GRD para alcanzar la eficiencia hospitalaria. Revista Médica Clínica Los Condes. 2018; 29: 347-52.
- Sicras-Mainar A, Serrat-Tarrés J, Navarro- Artieda R, Llopart-López Jr. Posibilidades de los grupos clínicos ajustados en el ajuste de pago caritativo. Rev Esp Salud Publica. 2006; 80: 55-65.
- Santelices E, Muñiz P, Arriagada L, Delgado M, Rojas J. Aplicación de grupos clínicos ajustados como herramienta de ajuste de riesgo: evaluación en la distribución de recursos en programa de enfermedades crónicas. Rev Med Chile. 2014; 142: 153-60.
- Aguilar I, Carrera P, Poblador B, Prados A, Rabanaque MJ. Morbilidad y consumo de fármacos. Comparación de resultados entre la Encuesta Nacional de Salud y los registros electrónicos. Gac Sanit. 2014; 28: 41-7.
- Grimaldi PL. Unraveling Medicare´s prospective payment system for hospital outpatient care. J Healthcare Finance. 2000; 27: 30-44.
- Ruiz Prada L. Sistema de clasificación de pacientes ambulatorios. Informática y salud 1999; 20. [en internet]. Disponible en: http://www.conganat.org/seis/i_s/i_s20/i_s20i.htm [acceso 2018].
- Torre Lloveras P, Varela Pedragosa J. Case mix y catálogos de productos clínicos. 2013. Universitat Oberta de Catalunya. 2013. Disponible en: http://hdl.handle.net/10609/70307.