Artículo Original
Información del artículo
Historia del artículo:
Recibido el 9 de febrero de 2020
Aceptado el 12 de febrero de 2020
On-line el 30 de abril de 2020
Palabras clave:
Diabetes mellitus tipo 2
Insulina
Resistencia psicológica a la insulina
*Autor para correspondencia
Correo electrónico:
rubio_miriam@lilly.com
(M. Rubio de Santos).
Keywords:
Type 2 diabetes
Insulin
Psychological insulin resistance
Xavier Mundeta,b, Miriam Rubio de Santosc,*, Magaly Perez-Nievesd, Urvi Desaie, Dachuang Caod, Lawrence Fisherf
aInstitut Universitari d’Investigació en Atenció Primaria Jordi Gol (IDIAP Jordi Gol), Barcelona. bUniversitat Autónoma de Barcelona, Bellaterra (Barcelona). cEli Lilly and Company, Madrid. dEli Lilly and Company, Indianapolis, IN, Estados Unidos. eAnalysis Group Inc, Boston, MA, Estados Unidos. fUniversity of California, San Francisco, CA, Estados Unidos.
Resumen
Objetivos. El objetivo del estudio EMOTION fue identificar las acciones del profesional sanitario (PS) que ayudaron a comenzar la insulinización en pacientes con diabetes mellitus tipo 2 (DM2) con resistencia psicológica a la insulina (RPI).
Material y métodos. Los pacientes fueron españoles adultos con DM2 inicialmente reacios a comenzar el tratamiento con insulina (N= 66), identificados a partir de registros de pacientes. Los pacientes completaron una encuesta online de 30 minutos sobre actuaciones del PS que contribuyeron a superar su RPI. El estudio global EMOTION tuvo lugar principalmente en el ámbito de la atención primaria. Aquí presentamos los datos de la cohorte española.
Resultados. Las actuaciones más efectivas del PS fueron aquellas con un enfoque colaborativo (por ejemplo, “El PS animó al paciente a que se pusiera en contacto con su consultorio de inmediato si tenía algún problema o pregunta sobre la insulinización” ayudó al 75,9 % de los pacientes); destacaban los beneficios de la insulina (por ejemplo, “El PS dijo al paciente que los niveles de glucosa en la sangre mejorarían tras la insulinización” [74,6 %]); o resolvían temores sobre las inyecciones (por ejemplo, “El PS ayudó al paciente a ver lo sencillo que era inyectar insulina” [73,0 %]).
Conclusiones. Este estudio detecta las estrategias más efectivas que el PS puede adoptar para ayudar a los pacientes a superar la RPI, un aspecto valioso para el diseño de futuros protocolos de intervención.
© 2020 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Effective strategies of the health care personnel to overcome the psychological resistance to insulin in patients with diabetes in Spain
Abstract
Objective. The objective of the EMOTION study was to identify key actions by healthcare providers (HCPs) that helped insulin initiation in type 2 diabetes (T2D) patients who had experienced psychological insulin resistance (PIR).
Materials and methods. Participants were Spanish adult T2D patients initially reluctant to start insulin therapy (N= 66) and were identified in patient panels. They completed a 30-minute online survey on specific HCP statements and actions that contributed to the decision to overcome PIR and begin insulin. EMOTION was a global study conducted predominantly at the primary health care level; data on the sample of patients from Spain are presented.
Results. The most successful actions by HCPs involved a collaborative approach (e.g., ‘HCP encouraged the patient to contact his/her office immediately if the patient ran into any problems or had questions after starting insulin’ helped 75.9% of patients); highlighted the beneficial effects of insulin (e.g., ‘HCP told patient that blood glucose numbers would improve after patient started insulin’ [74.6%]); or addressed concerns about injections (e.g., ‘HCP helped patient to see how simple it was to inject insulin’ [73%]).
Conclusions. This study provides insights into strategies that HCPs can adopt to help patients overcome PIR, a critical step in the design of future intervention protocols.
© 2020 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Introducción
La última prevalencia de la diabetes mellitus en España estudiada en 2012 era del 13,8 %1, la mayoría de casos de tipo 2 (DM2). Debido a la naturaleza progresiva de la DM2, la mayoría de los pacientes finalmente necesitan terapia con insulina2. Aunque los beneficios de la insulina en pacientes con DM2 y mal controlados con antidiabéticos orales son claros2,3, la insulinización con frecuencia se pospone innecesariamente4.
Alrededor del 30 % de los pacientes que requieren insulinización son reacios a comenzar con el tratamiento debido a barreras psicológicas5, un fenómeno denominado “resistencia psicológica a la insulina” (RPI)6. Esta ha sido atribuida en numerosos estudios6,7 al estado emocional (por ejemplo, ansiedad, miedo) o cognitivo del paciente (falta de conocimientos o falsas concepciones), al estigma social percibido que se asocia al uso de la insulina, o a la interacción del paciente con el profesional sanitario (PS)8,9. No obstante, falta información sobre la interacción del paciente con el PS, o de cómo el PS puede influir en la decisión del paciente sobre su insulinización.
El estudio EMOTION (AccEpting Insulin TreatMent for Reluctant PeOple with Type 2 DIabetes Mellitus – A GlObal Study to IdeNtify Effective Strategies, Aceptación del tratamiento con insulina en personas reacias con diabetes mellitus tipo 2 – estudio global para identificar estrategias efectivas) tenía como objetivo identificar las actuaciones del PS que ayudaron significativamente a pacientes con DM2 y que experimentaban RPI. El estudio EMOTION identificó tres factores clave que ayudaron a iniciar y mantener la insulinización: abordar el temor a las inyecciones mostrando el proceso mismo de inyección, describir los beneficios de la insulina, y adoptar un estilo de comunicación colaborativo con el paciente10. Aquí describimos los resultados de la encuesta del subgrupo de pacientes españoles para ayudar al PS a entender las estrategias más o menos efectivas en España.
Material y métodos
El estudio EMOTION se realizó en adultos con DM2 que indicaron que inicialmente no estaban dispuestos o estaban poco dispuestos a comenzar la insulinización, en siete países (Estados Unidos, Canadá, Reino Unido, Alemania, Brasil, Japón y España). Los pacientes debían haber empezado con insulina basal entre 30 días y 3 años antes de participar en la encuesta y estar inyectándose insulina en el momento de empezar el estudio. Los criterios de inclusión/exclusión completos, la metodología de la encuesta y los resultados para la muestra total ya han sido publicados10.
Los participantes completaron una encuesta online de 30 minutos de duración entre enero y agosto de 2017. La encuesta recogía información sobre características demográficas y clínicas, tales como los niveles de hemoglobina glucosilada (HbA1c) indicados por el paciente, el tiempo desde el diagnóstico de diabetes, y uso anterior de medicación inyectable para la diabetes. Los pacientes también completaron la “Encuesta de la RPI”. Esta encuesta incluye una lista de 38 actuaciones del PS relacionadas con el inicio de la terapia con insulina (derivados de entrevistas cualitativas y encuestas realizadas previamente), que pudieron haberse realizado durante las visitas médicas, y que los pacientes consideraron útiles a la hora de tomar la decisión de iniciar la insulinización10. Los pacientes calificaron cada elemento de la encuesta de la RPI como 0 (no ocurrió) o 1 (sí ocurrió), y evaluaron el grado de ayuda que les proporcionó cada elemento descrito usando una puntuación de 4 puntos que variaba de 1 (no me fue de ayuda) a 4 (me ayudó mucho).
Otras evaluaciones abordaron aspectos como la reacción de los pacientes a la recomendación inicial de comenzar con la insulina (sorpresa/disgusto), el tiempo hasta el inicio de la insulinización después de la recomendación del PS, y el tipo de PS que más ayudó a los pacientes a decidir iniciar la terapia con insulina.
Los participantes españoles fueron reclutados de registros de pacientes y recibieron la compensación ofrecida habitualmente por estos registros para encuestas de duración similar. El trabajo se llevó a cabo conforme a la Declaración de Helsinki, y el protocolo fue revisado por un Comité Ético de Investigación Clínica (CEIC) centralizado – CEIC occidental (Puyallup, Washington, Estados Unidos). Se obtuvo el consentimiento informado de todos los participantes. No fue necesario ni se obtuvo autorización de un CEIC local en España.
Todos los análisis se realizaron con SAS 9.4 (SAS Institute, Cary, NC, Estados Unidos).
Resultados
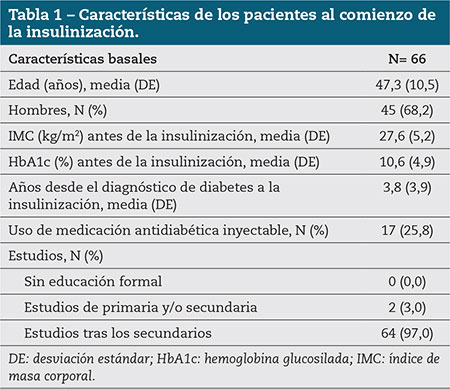
De los 594 pacientes que cumplieron con los criterios de selección para el estudio global EMOTION, 66 eran españoles. Las características de estos pacientes se muestran en la tabla 1. La mayoría eran hombres (68,2 %) y casi todos (97 %) tenían estudios superiores de educación secundaria. La edad media fue de 47,3 años.
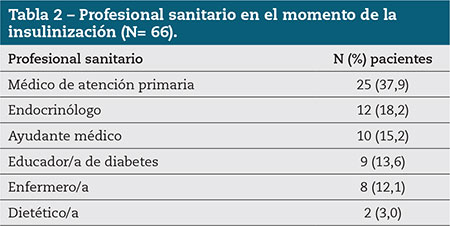
Se pidió a los pacientes que identificaran al PS que les ayudó a tomar la decisión de iniciar la insulina y los resultados se muestran en la tabla 2. La mayoría de los pacientes (37,9 %) recibieron la recomendación de iniciar la insulinización de su médico de atención primaria.
Las reacciones de los pacientes cuando el PS les dijo por primera vez que debían insulinizarse se muestran en la tabla 3. La mayoría de los pacientes estaban ligeramente (59,1 %) o moderadamente (22,7 %) sorprendidos, y el 12,1 % estaba muy contrariado. Algunos pacientes comenzaron a emplear insulina de inmediato (37,9 %), mientras que otros retrasaron el inicio del tratamiento hasta antes de las 2 semanas (18,2 %), 1 mes (27,3 %) o 6 meses (16,7 %).
Las acciones del PS que fueron analizadas en la encuesta de la RPI, junto con su ocurrencia y su ayuda, se presentan en la tabla 4. Las acciones que se dieron con más frecuencia fueron aquellas en las que el PS abordó los temores de los pacientes sobre las inyecciones (por ejemplo, “El PS ayudó al paciente a ver lo sencillo que era inyectar insulina” [95,5 %]) y el uso de insulina (por ejemplo, “El PS aseguró al paciente que emplear insulina no significaba que su diabetes se hubiera agravado” [90,9 %]).
La acción de PS que los pacientes declararon más frecuentemente que les ayudó moderadamente o mucho (75,9 % entre el 81,8 % de los pacientes que comunicaron haberla experimentado) fue “El PS animó al paciente a que se pusiera en contacto con su consulta de inmediato si tenía algún problema o alguna pregunta sobre la insulinización”.
Todas las actuaciones del PS que obtuvieron un alto consenso (mayor del 70 %) en cuanto a su ayuda se produjeron en más del 80 % de los pacientes y fueron:
- “El PS explicó al paciente que los niveles de glucosa en la sangre mejorarían tras la insulinización” ayudó al 74,6 % y ocurrió al 89,4 %.
- “El PS ayudó al paciente a ver lo fácil que era inyectar insulina” ayudó al 73,0 % y ocurrió al 95,5 %.
- “El PS mostró al paciente lo pequeña que realmente era la aguja” ayudó al 71,2 % y ocurrió al 89,4 %.
Algunas de las actuaciones del PS que obtuvieron menor consenso (menor de 54 %) en cuanto a su ayuda fueron:
- “El PS explicó al paciente que la decisión final de probar la insulina era del paciente y no del PS”: fue útil en 46,0 % y ocurrió en 75,8 %.
- “El PS dijo al paciente que solo necesitaba confiar en que el PS sabía más y que empezar con la insulina era la mejor opción”: fue útil en 49,1 % y ocurrió en 80,3 %.
- “El PS dijo al paciente que empezar con la insulina le ayudaría a sentirse mejor: fue útil en 50,8 % y ocurrió en 89,4 %.
La mayoría de los pacientes (75,8 %), aunque originalmente reacios a la insulinización, se mostraron generalmente satisfechos o muy satisfechos con el tratamiento con insulina en el momento en que se realizó la encuesta. En aproximadamente una cuarta parte de los pacientes, sus sentimientos hacia el tratamiento con insulina fueron neutros (15,2 %) o se mostraron insatisfechos (7,6 %). Solo el 1,5 % de los pacientes encuestados no estaban nada satisfechos con su tratamiento actual.
Comentario
Los resultados de la cohorte española del estudio EMOTION muestran una serie de actuaciones del PS que fueron decisivas para iniciar la insulinización en pacientes inicialmente reacios. Estas se agrupan de manera general en las que abordaron los temores del paciente sobre las inyecciones o sobre el uso de insulina, las que destacaron los efectos positivos de la insulina, o aquellas en las que el PS trabajó colaborativamente con el paciente para ayudarle a tomar la mejor decisión.
Algunos de los factores principales que contribuyen a la RPI son la falta de conocimientos precisos y de familiaridad con el proceso, así como ideas erróneas acerca de la mecánica de la terapia con insulina7,11,12.
En este estudio, los pacientes evaluaron dos actuaciones del PS que abordaban sus preocupaciones sobre el uso de la insulina con un nivel alto de consenso con respecto a su ayuda: “El PS aseguró al paciente que tomar insulina no significaba que su diabetes se hubiera agravado” y “El PS ayudó al paciente a entender que insulinizarse no tenía por qué que ser una carga tan grande como la que el paciente temía”. Estas acciones pudieron ayudar a superar los pensamientos erróneos y temores sobre la insulina.
Algunas actuaciones del PS reflejadas en la encuesta, que los pacientes consideraron que les ayudaron, se relacionaron con resolver temores sobre las inyecciones y sobre la administración de insulina, y las que destacaban la sencillez del proceso. Algunas de estas acciones fueron, por ejemplo, “El PS mostró al paciente lo pequeña que era la aguja realmente”, “El PS ayudó al paciente a ver lo simple que era inyectarse la insulina” y “El PS mostró al paciente paso a paso con precisión todo el proceso de administración de la insulina”.
Los pacientes con DM2 y con RPI expresan en general más creencias negativas que positivas sobre el inicio de la insulinización6,7. En la encuesta, ciertas actuaciones del PS que reforzaban los efectos positivos de la insulina (por ejemplo, “El PS dijo al paciente que los niveles de glucosa en la sangre mejorarían tras la insulinización” y “El PS ayudó al paciente a reconocer que la insulina era más natural que las pastillas que el paciente estaba tomando”) se destacaron entre los elementos que más ayudaron a los pacientes que decidieron iniciar la insulinización.
Estudios previos han mostrado la importancia de que al iniciar la insulinización las decisiones deben ser tomadas de forma compartida entre el PS y el paciente, y basadas en la confianza y la comunicación efectiva9,13,14. En línea con esta idea, varias actuaciones del PS que implicaban al paciente fueron calificadas como las que más ayudaron (por ejemplo, “El PS animó al paciente a que se pusiera en contacto con su consulta de inmediato si tenía algún problema o alguna pregunta sobre la insulinización”, y “El PS y el paciente hablaron sobre los costes reales de la insulina y los suministros de insulina, y juntos calcularon formas para hacerlo más asequible”). En particular, se observó que la acción “El PS explicó al paciente que la decisión final de probar la insulina era suya, no del PS” fue la que menos ayudó a los pacientes. Esto sugiere que los pacientes no están dispuestos o no pueden asumir la responsabilidad exclusiva de la decisión de iniciar la insulinización, lo que refuerza los beneficios de una relación de colaboración y confianza entre el paciente y los responsables de su atención médica.
Esto puede explicar por qué las actitudes autoritarias del PS se consideraron como uno de los elementos que menos ayudaron (por ejemplo, “El PS le dijo al paciente que solo necesitaba confiar en que el PS sabía más y que la insulinización era la mejor opción”).
Entre los resultados globales del estudio EMOTION (realizado con pacientes de 7 países, incluido España), se identificaron cinco factores como las estrategias efectivas que más ayudaron a los pacientes a superar la RPI: “abordar los temores a la inyección demostrando el proceso de inyección real”, “explicar los beneficios de la insulina”, “adoptar un estilo de comunicación colaborativa”, “acabar con los mitos sobre la insulina” y “adoptar un estilo de comunicación autoritario”10. La utilidad percibida de los tres primeros factores se asoció con una insulinización más rápida y una mayor persistencia en el uso de insulina. Un estilo de comunicación autoritario fue la estrategia menos útil y se relacionó con resultados más pobres. Debido al pequeño tamaño de la muestra, este tipo de análisis no se pudo realizar con los datos españoles; sin embargo, las declaraciones y acciones individuales destacadas por los pacientes en España como más o menos útiles estaban en línea con los resultados globales.
Curiosamente, algunas acciones del PS que fueron calificadas como de ayuda por los pacientes españoles no se consideraron tan útiles en el estudio global, lo que sugiere que pueden existir diferencias importantes entre países. Por ejemplo, “Repetidamente durante muchas visitas, el PS siguió intentando convencer al paciente de comenzar con la insulinización” y “El PS ayudó al paciente a conocer a otras personas que ya estaban en tratamiento con insulina desde hacía tiempo” resultó ser de ayuda en un 67,3 % y 65,3 % de pacientes españoles, respectivamente; pero solo un 52,7 % y 62,2 % de pacientes, respectivamente, en el análisis global.
Además de numerosas características de los pacientes, nuestro estudio incluyó la encuesta de la RPI con 38 actuaciones específicas del PS que se produjeron en al menos el 57 % de los pacientes (rango, 57,6-95,5 %), lo que permitió identificar las acciones del PS con mayor impacto.
Sin embargo, el estudio también tiene algunas limitaciones. Los participantes fueron reclutados por internet de registros de personas que se ofrecieron a participar. Además, en su mayoría, habían estudiado más allá de la educación secundaria; por tanto pudieron no ser representativos de los pacientes con diabetes reacios a iniciar la insulinización. Los encuestados eran relativamente jóvenes y tenían un IMC bajo, lo que sugiere que pudieron no ser representativos de una población típica de DM2. El estudio también puede haber estado sujeto a las limitaciones generalmente aplicables a los estudios realizados con encuestas. Los datos referidos a uno mismo de episodios que ocurrieron hace varios años pueden estar sujetos a sesgos de memoria, y varias evaluaciones subjetivas, como los niveles de sorpresa cuando se obtuvo la recomendación inicial de comenzar con la insulina, pueden haberse visto influidos por la experiencia actual. Finalmente, los resultados deben interpretarse con cautela, especialmente dado el pequeño tamaño de la muestra, aunque fueron consistentes con los hallazgos de la muestra general del estudio, que incluyó un mayor número de pacientes10.
Conclusiones
Nuestro estudio demuestra que las actuaciones del PS que más ayudaron a superar la RPI en España fueron las que abordaron los temores del paciente sobre las inyecciones y el uso de insulina en un contexto de colaboración entre el PS y el paciente. Los datos españoles en general reflejan los resultados del estudio global EMOTION, y sugieren que la RPI y las estrategias para superarla pueden ser generalizables.
Sin embargo, aunque no se realizó un análisis comparativo formal, también encontramos algunas diferencias en los resultados de la cohorte española en comparación con la muestra global, lo que puede sugerir algunas diferencias específicas del país en el enfoque óptimo para superar la RPI.
Este estudio proporciona la primera experiencia sobre estrategias potenciales de ayuda para superar la RPI en España, y es un paso esencial hacia el diseño de protocolos de intervención efectivos y recomendaciones clínicas más amplias para el PS.
Conflictos de interés
Xavier Mundet ha realizado servicios de consultoría para Eli Lilly and Company. Miriam Rubio de Santos, Magaly Perez-Nieves y Dachuang Cao son empleados y accionistas de Eli Lilly and Company. Urvi Desai es una empleada de Analysis Group, Inc, una compañía que ha recibido fondos para la realización de este estudio de Eli Lilly and Company. Lawrence Fisher ha realizado servicios de consultoría para Eli Lilly and Company y Abbott Diabetes Care.
Financiación
El presente trabajo ha sido financiado por Eli Lilly and Company.
Agradecimientos
Los autores desean agradecer a Francisco López de Saro y Helen Boreham (Rx Communications, Mold, Reino Unido) su asistencia en la preparación de este artículo.
Bibliografía
- Soriguer F, Goday A, Bosch-Comas A, Bordiu E, Calle-Pascual A, Carmena R, et al. Prevalence of diabetes mellitus and impaired glucose regulation in Spain: the Di@bet.es Study. Diabetologia. 2012; 55: 88-93.
- Inzucchi SE, Bergenstal RM, Buse JB, Diamant M, Ferrannini E, Nauck M, et al. Management of hyperglycemia in type 2 diabetes, 2015: a patient-centered approach: update to a position statement of the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care. 2015; 38: 140-9.
- Garber AJ, Abrahamson MJ, Barzilay JI, Blonde L, Bloomgarden ZT, Bush MA, et al. Consensus Statement by the American Association of Clinical Endocrinologists and American College of Endocrinology on the Comprehensive Type 2 Diabetes Management Algorithm – 2018 Executive Summary. Endocr Pract. 2018; 24: 91-120.
- Mata-Cases M, Franch-Nadal J, Real J, Gratacos M, Lopez-Simarro F, Khunti K, et al. Therapeutic inertia in patients treated with two or more antidiabetics in primary care: Factors predicting intensification of treatment. Diabetes Obes Metab. 2018; 20: 103-12.
- Hosomura N, Malmasi S, Timerman D, Lei VJ, Zhang H, Chang L, et al. Decline of insulin therapy and delays in insulin initiation in people with uncontrolled diabetes mellitus. Diabet Med. 2017; 34: 1599-602.
- Polonsky WH, Fisher L, Guzman S, Villa-Caballero L, Edelman SV. Psychological insulin resistance in patients with type 2 diabetes: the scope of the problem. Diabetes Care. 2005; 28: 2543-5.
- Polonsky WH, Hajos TR, Dain MP, Snoek FJ. Are patients with type 2 diabetes reluctant to start insulin therapy? An examination of the scope and underpinnings of psychological insulin resistance in a large, international population. Curr Med Res Opin. 2011; 27: 1169-74.
- Gherman A, Versiu IA, Sassu RA, Schnur JB, Schechner BL, Montgomery GH. Psychological insulin resistance: a critical review of the literature. Prac Diab Int. 2011; 28: 125-8.
- Nam S, Song Y. Role of Self-Efficacy in the Relationship Between Patient-Provider Relationships and Psychological Insulin Resistance Among Patients with Type 2 Diabetes. J Contemp Diabetes Res. 2014; 1: 1-15.
- Polonsky WH, Fisher L, Hessler D, Stuckey H, Snoek FJ, Tang T, et al. Identifying solutions to psychological insulin resistance: An international study. J Diabetes Complications. 2019; 33: 307-14.
- Brod M, Kongso JH, Lessard S, Christensen TL. Psychological insulin resistance: patient beliefs and implications for diabetes management. Qual Life Res. 2009; 18: 23-32.
- Peyrot M, Rubin RR, Khunti K. Addressing barriers to initiation of insulin in patients with type 2 diabetes. Prim Care Diabetes. 2010; 4 Suppl 1: S11-8.
- Jenkins N, Hallowell N, Farmer AJ, Holman RR, Lawton J. Initiating insulin as part of the Treating To Target in Type 2 Diabetes (4-T) trial: an interview study of patients’ and health professionals’ experiences. Diabetes Care. 2010; 33: 2178-80.
- Lee YK, Lee PY, Ng CJ. A qualitative study on healthcare professionals’ perceived barriers to insulin initiation in a multi-ethnic population. BMC Fam Pract. 2012; 13: 28.