Artículo Original
Información del artículo
Historia del artículo:
Recibido el 6 de abril de 2016
Aceptado el 11 de diciembre de 2016
On-line el 20 de febrero de 2017
Palabras clave:
Mortalidad
Población rural
Causas de defunción
Hospital
Voluntades anticipadas
*Autor para correspondencia
Correo electrónico:
maheraz82@gmail.com
(M. Hernández Aznar).
María Hernández Aznara,*, José Otal Barecheb, Jaume Banqué Vidiellac, Miquel Àngel Mercader Mercadéd, Jordi Casanovas Fonte, Rosa Subirats Segarraf
aEAP del Centro Sanitario Integrado. Almassora (Castellón). bCentro de Salud de Alfés. Alcanó y Sunyer (Lérida). cÁrea Básica de Salud. Tortosa Oest. CAP Baix Ebre. Tortosa (Tarragona). dCentro de Salud Carme y Orpí. Barcelona. eCentro de Salud. Vic (Barcelona). fCentro de Salud. Falset (Tarragona).
Resumen
Objetivo. Describir las diferentes circunstancias que se presentan en defunciones de pacientes pertenecientes a poblaciones rurales de diferentes Áreas Básicas de Salud de Cataluña.
Material y métodos. Estudio multicéntrico observacional, descriptivo, transversal, que incluye defunciones de 224 pacientes de diferentes Áreas Básicas de Salud de población rural de Cataluña desde el 1 de enero de 2008 al 31 de diciembre de 2010. Las mediciones principales analizadas son: lugar de fallecimiento, causas fundamentales de defunción, necesidad de soporte sanitario y realización del documento de voluntades anticipadas, entre otras.
Resultados. El número total de fallecimientos fue de 224, 52 % hombres y 48 % mujeres. El 41 % de los fallecimientos fue en domicilio propio, 31 % en hospital de agudos y 15 % en centro socio-sanitario. Las causas fundamentales de defunción fueron: cardiovasculares 35 %, neoplásicas 24 % y neurológicas 8,5 %. El soporte sanitario fue realizado en 24 % de los pacientes por el equipo de atención primaria, en 3 % por el equipo de soporte atención a domicilio (PADES), en el 7,6 % por el PADES junto con atención primaria, en el 28 % en el hospital y en 23 % no se necesitó un soporte sanitario adicional. No constaban las voluntades anticipadas en casi la totalidad de pacientes.
Conclusiones. Los profesionales sanitarios hemos de procurar respetar las preferencias del paciente en los estadios finales de su vida. Mantener una adecuada relación médico-paciente y promover el uso de instrumentos como las voluntades anticipadas contribuye a conocer las preferencias del paciente y garantizar su cumplimiento en los instantes finales de su vida.
© 2016 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Study on mortality in basic health areas of the rural setting population
Keywords:
Mortality
Rural population
Causes of death
Hospital
Living wills
Abstract
Objective. Describing the different circumstances that arise in deaths of patients from rural populations of different basic health areas of Catalonia.
Design. Observational, descriptive, cross-sectional multicenter study, which includes 224 deaths among patients of different basic health areas from rural population of Catalonia since January 1, 2008 to December 31, 2010. The main measurements analyzed were: place of death, main causes of death, need for medical support and doing the living wills; among others.
Results. The total number of deaths was 224, 52 % male and 48 % female. 41 % of deaths was in own home, 31 % in acute care hospital and 15 % in social-health center. The main causes of death were: cardiovascular causes 35 %, neoplastic causes 24 % and neurological causes 8.5 %. Regarding the need for medical support, in 24 % of patients was made by the primary care team, in 3 % by the support team Care (PADES), in 7.6 % by both PADES team and the primary care team, 28 % support was hospitable and in 23 % it was not necessary a health support. The living wills had not been done by almost the totally of the patients.
Conclusions. Clinicians have to try to respect the preferences of the patient in the final stages of its life. Maintaining a proper doctor-patient relationship and promote the use of instruments such as the living wills; will contribute to guarantee the preferences of the patient and ensure their compliance in the final moments of its life.
© 2016 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A
Introducción
Debido al envejecimiento progresivo de la población, existe un mayor interés en analizar la calidad de la atención sanitaria en las etapas finales de la vida1,2. Los profesionales sanitarios deben ser formados adecuadamente para poder atender las necesidades de la población al final de la vida y mejorar su calidad de vida en la medida de lo posible. También es importante tener en cuenta las preferencias del paciente y su familia respecto al abordaje de su enfermedad, al lugar donde le gustaría ser tratado y, en última instancia, el lugar donde le gustaría morir llegado el momento3,4.
Entre un 20 y un 60 % de los pacientes mueren en un hospital de agudos. No obstante, las familias y/o cuidadores referían que un porcentaje elevado de estos pacientes hubieran preferido un lugar distinto para morir; el lugar más frecuentemente elegido fue el domicilio5,6.
Para mejorar la calidad de la atención sanitaria en las etapas finales de la vida, es fundamental que exista una adecuada comunicación médico-paciente-familia. Un instrumento que ayudará a conseguir este objetivo será la realización del testamento vital o el documento de voluntades anticipadas5,7.
El objetivo principal de este trabajo es describir las diferentes circunstancias, principalmente el lugar de fallecimiento y la asistencia sanitaria requerida, que se presentan en el momento del óbito de los pacientes de poblaciones rurales de diferentes Áreas Básicas de Salud (ABS) de Cataluña.
Como objetivos secundarios, se estudian y determinan la prevalencia de fallecimientos y las características según criterios de edad, sexo y estado civil, el lugar de fallecimiento más frecuente, las causas fundamentales más frecuentes de mortalidad, la unidad familiar, el porcentaje de pacientes que ha requerido ayuda en el domicilio por parte de servicios especializados (como el equipo de soporte de atención a domicilio –PADES–) y la prevalencia de deterioro cognitivo. También se determina el número de pacientes en los que constan las voluntades anticipadas y el seguimiento del protocolo de atención al duelo al cuidador principal.
Material y métodos
Se ha realizado un estudio multicéntrico observacional, descriptivo, transversal; en el que se analizan las diferentes circunstancias que se presentan en los fallecimientos de pacientes de diferentes ABS de población rural de Cataluña desde el 1 de enero del 2008 al 31 de diciembre del 2010.
La población de estudio estaba constituida por la totalidad de personas que constaban como fallecidos en la historia clínica de atención primaria, pertenecientes a diferentes ABS de ámbito rural de Cataluña. El total fue de 224 pacientes fallecidos, pertenecientes a los pueblos de Alfés, Alcanó y Sunyer (El Segrià, Lleida), Òdena, Carme y Orpí (Anoia, Barcelona), Falset (Priorat, Tarragona), Ponts (La Noguera, Lleida), Xerta (Baix Ebre, Tarragona), Artíes y Salardú (Vall d’Arán, Lleida).
Las variables recogidas en el estudio son: edad, sexo, estado civil, unidad familiar (número de miembros que conforman la unidad familiar de los pacientes), tipo de cuidador principal (familiar, cuidador externo), causas de mortalidad (por grupos: cardiovascular, neurológica, respiratoria, neoplasias), lugar de fallecimiento (domicilio propio, hospital de agudos, centro socio-sanitario, residencia geriátrica), deterioro cognitivo, soporte sanitario (PADES, equipo de atención primaria, equipo de soporte junto con atención primaria, ingreso hospitalario), ingreso hospitalario en los últimos 3 meses, realización de voluntades anticipadas y seguimiento del protocolo de atención al duelo al menos al cuidador principal.
Este estudio se ha realizado respetando en todo momento la confidencialidad de los datos de los individuos participantes.
La obtención y recogida de los datos se ha hecho mediante el registro de personas que constaban como fallecidos en las áreas básicas de salud de población rural de Cataluña anteriormente nombradas, obtenido desde la historia clínica informatizada (programas informáticos e-CAP y OMI-AP) y de las historias clínicas escritas.
Para el procesamiento de los datos se construyeron bases de datos con los programas Excel y Access. El análisis de los datos se realizó mediante el paquete estadístico SPSS. Los resultados de los análisis se presentan en tablas y/o figuras.
Se ha procedido al análisis de las diferentes variables mediante la estadística descriptiva.
Resultados
El número total de fallecimientos que acontecieron entre enero 2008 y diciembre 2010 fue de 224, 51,6 % hombres y 48,4 % mujeres. La edad media en el momento del fallecimiento fue de 81 años (DE 11 años), 77 años en hombres y 85 años en mujeres.
El 49 % estaban casados en el momento del fallecimiento, el 38 % viudos, el 9 % solteros y 0,4 % separados.
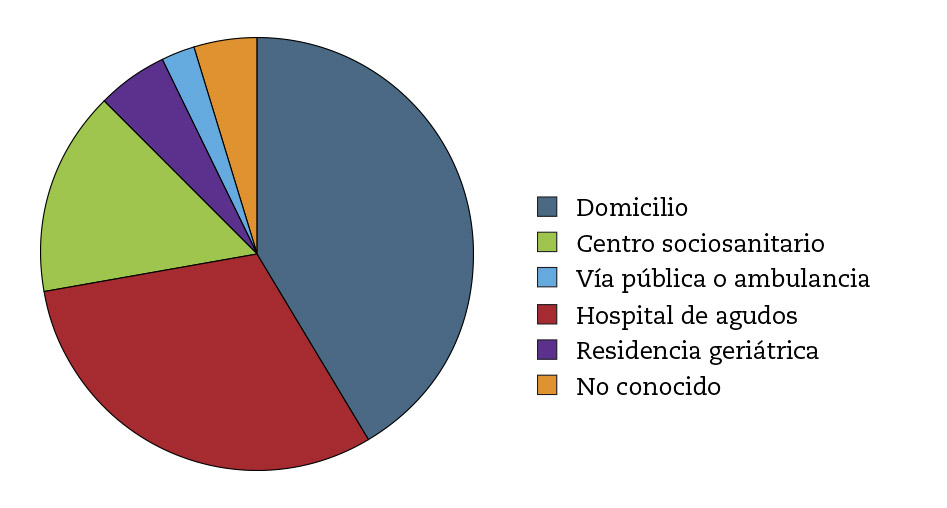
El 41 % de los fallecimientos fueron en el domicilio propio, el 31 % en hospital de agudos, el 15 % en centro socio-sanitario, el 5 % en una residencia geriátrica, el 3 % en la vía pública o ambulancia y en el 4 % se desconoce el lugar (Tabla 1, Fig. 1).
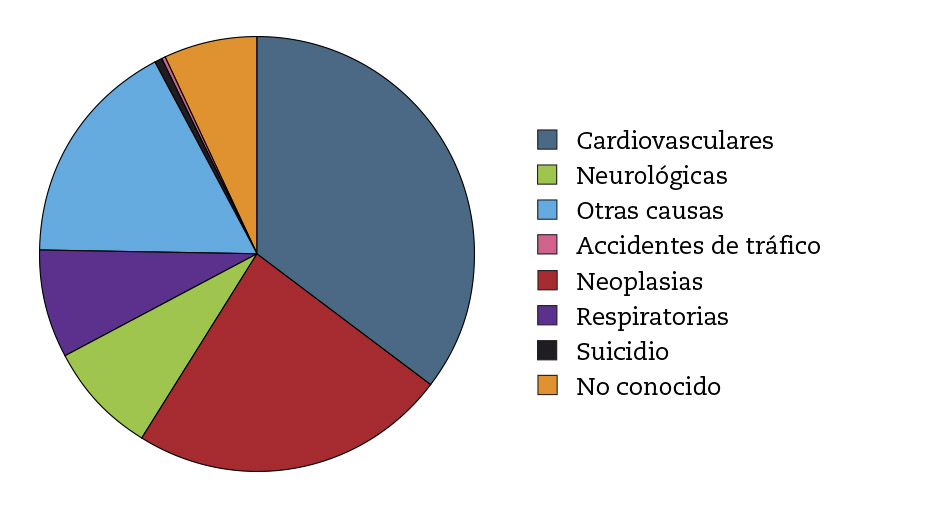
Las causas fundamentales de fallecimiento fueron: cardiovasculares 35 %, neoplásicas 24 %, neurológicas 8,5 %, respiratorias 8 %, suicidios 0,4 %, accidentes de tráfico 0,4 %, otras causas diferentes a las nombradas 17 %, y causas desconocidas 7 % (Tabla 2, Fig. 2).
El 25 % de los pacientes tenían deterioro cognitivo en el momento del fallecimiento. El lugar más frecuente de fallecimiento de los pacientes con deterioro cognitivo fue el domicilio (36,8 %), seguido de los centros socio-sanitarios (24,5 %) y de los hospitales de agudos (22,8 %).
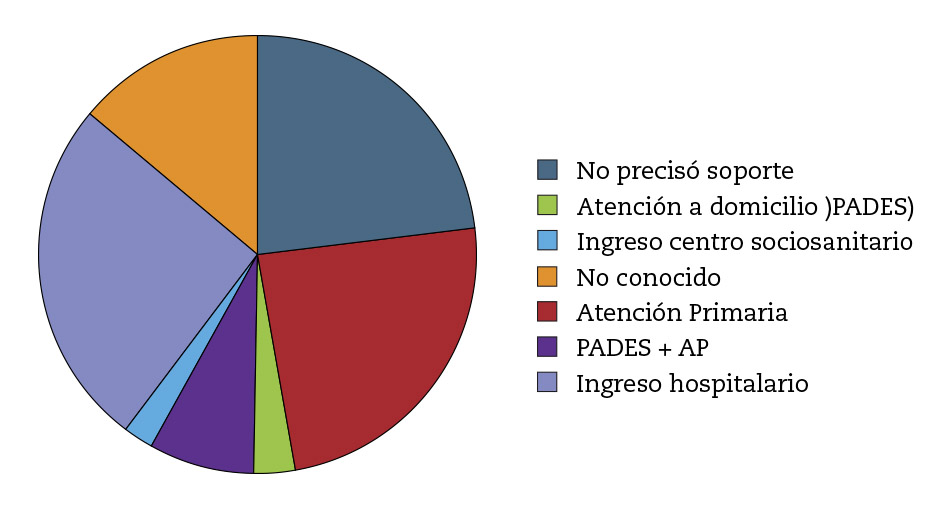
En 24 % de los pacientes el soporte sanitario fue realizado por el equipo de atención primaria, en 3 % por el PADES, en 7,6 % por el PADES junto con el equipo de atención primaria, en 28 % por el hospital y en 23 % no se necesitó un soporte sanitario añadido (Tabla 3, Fig. 3). El 75 % de los pacientes que requirieron seguimiento por parte del PADES fallecieron en el domicilio.
La unidad familiar se componía de un único miembro en 27 % de los casos, de dos en 37 %, de tres en 15 %, de cuatro en 11 %, y de cinco o seis miembros en 10 %. El 55,3 % de los pacientes con una unidad familiar igual o superior a cuatro miembros fallecía en el domicilio, y en menor proporción en el hospital de agudos (29,7 %).
El 73 % de los cuidadores principales eran pertenecientes a la familia (57 % mujeres y 15 % hombres), el 10 % una persona externa a la familia y en el 17 % no se requirió cuidador o bien se desconoce.
El 44 % de los pacientes estuvieron ingresados en los últimos 3 meses de su vida. Únicamente constaban las voluntades anticipadas en 0,4 % de los pacientes del estudio.
En 79 % de los casos se realizó un seguimiento de duelo al menos al cuidador principal.
Tabla 1. Lugar de deceso.
|
Frecuencia |
Porcentaje |
Porcentaje válido |
Porcentaje acumulado |
||
|
Válidos |
Centro socio-sanitario |
34 |
15,2 |
15,2 |
15,2 |
|
Domicilio propio |
93 |
41,5 |
41,5 |
56,7 |
|
|
Hospital Agudos |
69 |
30,8 |
30,8 |
87,5 |
|
|
No conocido |
10 |
4,5 |
4,5 |
92,0 |
|
|
Residencia geriátrica |
12 |
5,4 |
5,4 |
97,4 |
|
|
Vía pública o ambulancia |
6 |
2,6 |
2,6 |
100,0 |
|
|
Total |
224 |
100,0 |
100,0 |
Tabla 2. Causa fundamental (en grupos).
|
Frecuencia |
Porcentaje |
Porcentaje válido |
Porcentaje acumulado |
||
|
Válidos |
Accidente tráfico |
1 |
0,4 |
0,4 |
0,4 |
|
Cardiovascular |
79 |
35,3 |
35,3 |
35,7 |
|
|
No conocido |
15 |
6,7 |
6,7 |
42,4 |
|
|
Neoplásica |
53 |
23,7 |
23,7 |
66,1 |
|
|
Neurológica |
19 |
8,5 |
8,5 |
74,6 |
|
|
Otras |
38 |
17,0 |
17,0 |
91,6 |
|
|
Respiratoria |
18 |
8,0 |
8,0 |
99,6 |
|
|
Suicidio |
1 |
0,4 |
0,4 |
100,0 |
|
|
Total |
224 |
100,0 |
100,0 |
Tabla 3. Soporte sanitario.
|
Frecuencia |
Porcentaje |
Porcentaje válido |
Porcentaje acumulado |
||
|
Válidos |
Atención Primaria |
54 |
24,1 |
24,1 |
24,1 |
|
Ingreso Centro Sociosanitario |
5 |
2,2 |
2,2 |
26,3 |
|
|
Ingreso hospitalario |
58 |
25,9 |
25,9 |
52,2 |
|
|
No conocido |
31 |
13,8 |
13,8 |
66,0 |
|
|
No soporte |
52 |
23,2 |
23,2 |
89,2 |
|
|
Equipo de soporte de atención |
7 |
3,1 |
3,1 |
92,3 |
|
|
Equipo de soporte (PADES) + Atención Primaria |
17 |
7,7 |
7,7 |
100,0 |
|
|
Total |
224 |
100,0 |
100,0 |
Figura 1– Lugar de defunción.
Figura 2 – Causas de defunción.
Figura 3 – Soporte sanitario.
Comentario
Al comparar con el análisis de la mortalidad en Cataluña publicado por el Instituto de Estadística de Cataluña8,9, vemos que las causas fundamentales de defunción que figuran en primer y segundo lugar coinciden con los resultados obtenidos en nuestro estudio (causa cardiovascular y causa neoplásica, respectivamente). No obstante, en tercer lugar, las causas fundamentales eran las enfermedades respiratorias, mientras que en nuestro estudio figuraban las enfermedades neurológicas. Esto se puede basar en que hemos incorporado diagnósticos como la demencia como causa de defunción.
En un estudio publicado por Dubon en 2005, vemos que en el conjunto de España las enfermedades cardiovasculares son la principal causa de muerte global; sin embargo, por grupos de edad solo lo son para los pacientes de mayor edad (más de 75 años) y son la segunda causa desde los 45 años. Hasta los 34 años, las principales causas de defunción son los accidentes; de los 35 a los 74, las neoplasias. La segunda causa de mortalidad entre los 35 y 44 años son los accidentes10,12. Los resultados coinciden con los obtenidos en nuestro estudio. Las enfermedades cardiovasculares son la principal causa de mortalidad desde los 75 años, pero son la segunda causa en pacientes de 45 a 74 años; la principal en este grupo de edad son las neoplasias.
Según un estudio publicado por I. Ramón en 2006, el 52 % de los individuos fallecieron en un hospital, el 22 % en domicilio y el 16 % en un centro socio-sanitario. Los cuidadores principales de los pacientes manifestaron que el 25 % de los difuntos hubiera preferido morir en un lugar diferente de donde se produjo el fallecimiento; este porcentaje es más elevado en los que fallecieron en hospital de agudos (92 %) que entre los que habían fallecido en el domicilio. El domicilio fue identificado por el 97 % de los cuidadores como el lugar preferido para morir5. No obstante, los resultados difieren de los obtenidos en nuestro estudio, en el que figura en primer lugar el domicilio propio, en segundo lugar, el hospital de agudos y en tercer lugar un centro socio-sanitario.
En un estudio realizado en Reino Unido por Ahmad, los fallecimientos en el hospital pasaron de 56,7 % en 1981 a 61,7 % en 200113. En el estudio de Pritchard, realizado en 5 zonas distintas de Estados Unidos durante los años 1992 y 1993, el porcentaje de fallecimientos en hospitales varió del 29 % al 66 %14. Un estudio que analizó el lugar de fallecimiento entre los pacientes de al menos 65 años, que seguían un programa de atención domiciliaria, identificó un 44 % de fallecidos en hospital y un 21 % en domicilio15-18.
En el estudio publicado por I. Ramón, un 48 % de los pacientes fueron visitados por el equipo de atención primaria en el domicilio, un 9 % fueron visitados por el PADES, un 68 % fueron ingresados en alguna ocasión en un hospital de agudos y un 22 % fueron ingresados en un hospital sociosanitario5. -En nuestro estudio en 31 % de los pacientes el seguimiento fue realizado por el equipo de atención primaria, en 11 % por el PADES y en 28 % por el hospital (hospital de agudos, centro socio-sanitario o residencia geriátrica).
Según un estudio publicado por el Instituto Nacional de Salud en 1999, el éxitus en el domicilio, como indicador de la calidad de la asistencia prestada, se produjo en 55,2 % de los pacientes (65 % en el caso de los oncológicos terminales y 87 % en los pacientes atendidos por el PADES), que es un resultado bastante positivo en comparación con la literatura científica (37-70 % en series nacionales y 8,2-56 % en internacionales)19.
En un estudio realizado en un PADES, publicado por Requena en 2001, se notificó el fallecimiento de 43,7 % del total de pacientes atendidos por dicho equipo; de ellos, 53 % fallecieron en su domicilio, 27,3 % en hospital y 19,7 % en otros lugares20. En nuestro estudio, 75 % de los pacientes que requirieron seguimiento por parte del PADES fallecieron en el domicilio.
No constaba la realización del documento de voluntades anticipadas en casi la totalidad de los pacientes del estudio. Por este motivo, podemos decir que hoy en día es un objetivo a implantar en la práctica habitual de la atención primaria.
La experiencia en la implantación del documento de voluntades anticipadas no es mucha. En el caso concreto de España, se ha comprobado que entre los pacientes crónicos es escasa la información sobre voluntades anticipadas (solo 19 % lo conoce) y son menos aún (3 %) los que han hablado con su médico sobre este tema21,24.
En un estudio publicado por Andrés-Pretel en 2012, la proporción de mayores que conocían el documento era del 11 % en la población general y del 16 % en sujetos que acuden a urgencias22,23, inferior a la observada en Reino Unido (23 %) o Estados Unidos (52 %).
Según diversos estudios, los pacientes que habían formalizado el documento de voluntades anticipadas eran: 1,5 % en Toledo24, 1,6 % en Valencia25 y 5 % en Barcelona26 (pacientes ingresados en unidades de cuidados intensivos). En un estudio realizado por Cugliari27, se comprobó que, al facilitar información a los pacientes sobre el documento, estos eran más partidarios de formalizarlo y llegaban a hacerlo el 40 %.
Pensamos que los profesionales sanitarios hemos de procurar conocer y respetar los deseos y preferencias de los pacientes en los estadios finales de su vida y mejorar su calidad de vida dentro de lo posible. Mantener una adecuada relación médico-paciente-familia, promover el uso de instrumentos tales como el testamento vital o el documento de voluntades anticipadas contribuirá a conocer las preferencias de los pacientes y a garantizar su cumplimiento en los instantes finales de sus vidas.
Creemos indispensable formar a los profesionales sanitarios de atención primaria en medicina paliativa y establecer sinergias con los distintos niveles asistenciales, entre ellos los servicios hospitalarios, con el fin de mejorar nuestra praxis asistencial hacia el paciente en cuidados paliativos y en la atención en el final de su vida. También serán necesarias más investigaciones y estudios, tanto en población rural como en población urbana, para conocer más en profundidad las preferencias de los pacientes y el adecuado cumplimiento de sus necesidades y preferencias en los estadios finales de su vida.
Como ya contempla el programa de Cronicidad del Departamento de Salud de Cataluña, es importante establecer medidas que permitan identificar los pacientes en los que se prevé que durante los próximos meses serán candidatos a medidas paliativas, con la finalidad de poder anticiparse a los acontecimientos y hacer una valoración de sus necesidades y deseos para favorecer la defunción en el domicilio si es la voluntad del paciente.
Agradecimientos
A Jordi Real y Josep Ramón Marsal, del Instituto de Investigación en Atención Primaria IDIAP-Jordi Gol de la subdelegación de Lleida, por su colaboración en el proceso de análisis estadístico de nuestro estudio.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de intereses
No existen conflictos de intereses. Este artículo no está financiado y no se centra ni en la evaluación de métodos diagnósticos ni en la eficacia de intervenciones farmacológicas.
Bibliografía
- Singer PA, Bowman BW. Quality care at the end of life. BMJ. 2002; 324: 1291-2.
- Rabow MW, Hardie GE, Fair JM, McPhee SJ. End-of-life care content in 50 textbooks from multiple specialties. JAMA. 2000; 283: 771-8.
- Lynn J, Teno JM, Phillips RS, Wu AW, Desbiens N, Harrold J, et al. Perceptions by family members of the dying experience of older and seriously ill patients. SUPPORT Investigators. Study to Understand Prognoses and Preferences for Outcomes and Risks of Treatments. Ann Intern Med. 1997; 126: 97-106.
- Morrison RS, Siu AL, Leipzig RM, Cassel CK, Meier DE. The hard task of improving the quality of care at the end of life. Arch Intern Med. 2000; 160: 743-7.
- Ramón I, Alonso J, Subirats E, Yáñez A, Santed R, Pujol R y el grupo de estudio “Morir de Mayor en Cataluña”. “El lugar de fallecimiento de las personas ancianas en Cataluña”. Rev Clin Esp. 2006; 206: 549-55.
- Pritchard RS, Fisher ES, Teno JM, Sharp SM, Reding DJ, Knaus WA, et al. Influence of patient preferences and local health system characteristics on the place of death. SUPPORT Investigators. Study to Understand Prognoses and Preferences for Risks and Outcomes of Treatment. J Am Geriatr Soc. 1998; 46: 1242-50.
- Larson DG, Tobin DR. End-of-life conversations: evolving practice and theory. JAMA. 2000; 284: 1573-8.
- Institut d’Estadística de Catalunya. Generalitat de Catalunya. Disponible en: www.idescat.es.
- Anàlisi de la mortalitat a Catalunya, avanç de resultats/2008. Actualitzat en 2011. Generalitat de Catalunya. Departament de Salut.
- Dubon Pretus Ll. Quantificació i explicació de la mortalitat recent: el cas de les Illes Balears en relació amb les comunitats autònomes espanyoles. Territoris Universitat Illes Balears 2005.
- Borrell C, Benach J. Evolució de les desigualtats en la salut a Catalunya. Informe CAPS-Fundació Jaume Bofill 2005.
- Métodos para la suavización de indicadores de mortalidad: aplicación al análisis de desigualdades en mortalidad en ciudades del Estado español (Proyecto MEDEA). Gac Sanit. 2008; 22: 596-608.
- Ahmad S, O’Mahony MS. Where older people die: a retrospective population- based study. Q J Med. 2005; 98: 865-70.
- Pritchard RS, Fisher ES, Teno JM, Sharp SM, Reding DJ, Knaus WA, et al. Influence of patient preferences and local health system characteristics on the place of death. SUPPORT Investigators. Study to Understand Prognoses and Preferences for Risks and Outcomes of Treatment. J Am Geriatr Soc. 1998; 46: 1242-50.
- Fried TR, Pollack DM, Drickamer MA, Tinetti ME. Who dies at home? Determinants of site of death for community-based long-term care patients. J Am Geriatr Soc. 1999; 47: 25-9.
- Palomo L, Gervas J. Mortalidad a los 2 años en pacientes crónicos confinados en el domicilio. Aten Primaria. 2000; 25: 176-80.
- Teno JM, Clarridge BR, Casey V, Welch LC, Wetle T, Shield R, et al. Family perspectives on end-of-life care at the last place of care. JAMA. 2004; 291: 88-93.
- Fried T. Factors associated with place of death. Oral Communication American Geriatric Society, 1999.
- Programa de Atención Domiciliaria con equipo de soporte (ESAD). MSC. Madrid: Instituto Nacional de la Salud; 1999.
- Requena López A, Moreno Mateo R, Torrubia Atienza P, Rodeles del Pozo R, Mainar García P, Moliner Izquierdo MA, et al. Análisis de la demanda de actuación de un equipo de soporte de atención domiciliaria (ESAD). Aten Primaria. 2001; 28: 652-6.
- Voluntades anticipadas: una herramienta para anticipar acontecimientos y facilitar la asistencia urgente. Emergencias. 2007; 19: 239-40.
- Andrés-Pretel F, Navarro Bravo B, Párraga-Martínez I, de la Torre, García MA, Jiménez del Val MD, López-Torres Hidalgo J et al. Conocimientos y actitudes de los mayores hacia las voluntades anticipadas. Gac Sanit. 2012; 26: 570-3.
- Ángel-López-Rey E, Romero-Cano M, Tébar-Morales JP. Conocimientos y actitudes de la población ante el documento de voluntades anticipadas. Enferm Clin. 2008; 18: 115-9.
- Antolín A, Ambrós A, Margirón P. Grado de conocimiento del documento de voluntades anticipadas por el enfermo crónico que acude a urgencias. Rev Clin Esp. 2010; 210: 379-88.
- Nebot C, Ortega B, Mira JJ. Morir con dignidad. Estudio sobre voluntades anticipadas. Gac Sanit. 2010; 24: 437-45.
- Arauzo V, Trenado J, Busqueta G. Grado de conocimiento sobre la ley de voluntades anticipadas entre los familiares de los pacientes ingresados en un servicio de medicina intensiva. Med Clin (Barc). 2010; 134: 448-51.
- Cugliari AM, Miller T, Sobal J. Factors promoting completion of advance directives in the hospital. Arch Intern Med. 1995; 155: 1893-8.