Arículo Original
Información del artículo
Historia del artículo:
Recibido el 14 de diciembre de 2017
Aceptado el 27 de mayo de 2018
On-line el 27 de septiembre de 2018
Palabras clave:
Pancreatitis
Obesidad
Amilasa
*Autor para correspondencia
Correo electrónico:
tmesino82@gmail.com
(T. Mesino Armenta)
Timoteo Mesino Armentaa,*, Heidi Natali García Lópezb
aHospital General de Zona más Medicina Familiar Nº 1. La Paz. bUnidad de Medicina Familiar Nº 10. Puerto Adolfo López Mateos. Baja California Sur. México.
Resumen
Antecedentes. La pancreatitis aguda (PA) tiene una etiología multifactorial. Su frecuencia es variada según el área geográfica y su principal causa es la obstrucción del conducto pancreático por litos procedentes de la vesícula biliar; la segunda causa en todo el mundo es el consumo de alcohol. Existen factores de riesgo para la aparición de PA y para su evolución desfavorable, que pueden detectarse en el paciente que se presente a los servicios médicos por dolor de abdomen debido a cólico biliar o colecistitis litiásica; su oportuna identificación da lugar a la optimización del protocolo de atención especializada.
Objetivo. Identificar los principales factores de riesgo para el desarrollo de PA de origen biliar en pacientes beneficiarios (en el presente trabajo se denominarán como derechohabientes) de los servicios de salud del Hospital General de Zona más Medicina Familiar Nº 1 (HGZ más MF Nº 1), La Paz, Baja California Sur, México.
Material y métodos. Estudio descriptivo. Se llevó a cabo en el HGZ más MF Nº 1. La muestra fue de 31 casos en el año 2015. Se revisaron expedientes electrónicos para buscar las variables de estudio relacionadas con los factores de riesgo. El estudio fue sometido a revisión y autorización del Comité Local de Investigación y Ética en Investigación en Salud (CLIEIS) Nº 301, instalado en el propio HGZ más MF Nº 1, La Paz, Baja California Sur, México.
Resultados. Se calculó una incidencia de PA de 1 caso por cada 1.734 derechohabientes, con predominio en mujeres. El 29% de la muestra tuvieron 55 o más años de edad; la obesidad y la litiasis vesicular despuntaron como principales factores de riesgo.
Conclusiones. La identificación temprana de estos pacientes ayudará a la disminución de las complicaciones de la propia enfermedad y de los costes hospitalarios.
© 2018 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Principal risk factors to develop acute pancreatitis of biliary origin
Keywords:
Pancreatitis
Obesity
Amylase
Abstract
Background. Acute pancreatitis (AP) usually has a multifactorial etiology, its frequency is varied according to its geographical area and its main cause is obstruction of the pancreatic duct by gallbladder stones; the second cause worldwide is the consumption of alcohol. There are risk factors in the appearance of AP and its unfavorable evolution; these can be detected in the patient who presents to the medical services due to abdominal pain due to biliary colic or lithiasic cholecystitis; its timely identification would result in the optimization of the specialized care protocol.
Objective. Identify the main risk factors for the development of AP of biliary origin in patients of the health services of the General Hospital of Zone plus Family Medicine No. 1 (HGZ plus MF No. 1), La Paz, Baja California Sur, Mexico.
Material and methods. Descriptive study. It was carried out in the HGZ plus MF No. 1, the sample was 31 cases in 2015. Electronic files were reviewed to look for study variables related to risk factors. The study was submitted to review and authorization of the Local Committee of Research and Ethics in Health Research (LCREHR) No. 301.
Results. An AP incidence of 1 case was calculated for every 1,734 beneficiaries, with predominance in women; 29% of the sample were 55 or more years of age, obesity and vesicular lithiasis emerged as the main risk factors.
Conclusions. The early identification of these patients will help to reduce the complications of the disease itself and the hospital costs.
© 2018 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
La pancreatitis es la inflamación del parénquima pancreático resultado de la activación inadecuada de zimógenos pancreáticos de manera intraparenquimatosa; puede llegar a involucrar órganos distantes.
La litiasis vesicular es la causa más común de pancreatitis aguda (PA): representa hasta 80 % de los casos. Otras causas son el consumo de alcohol y la hipertrigliceridemia. Se estima que 7 % de los pacientes con litiasis vesicular (LV) desarrollará pancreatitis a lo largo de su vida. Los litos menores de 5 mm se relacionan con cuadros de PA, dada su facilidad de migrar hacia los conductos biliares o pancreáticos1.
La fisiopatología de la PA por litos se origina en la obstrucción distal de la vía biliar. Por ello el contacto de bilis con el sistema pancreático genera la activación de la tripsina da lugar a lesión tisular por sus efectos proteolíticos. La identificación y la colecistectomía oportuna de pacientes con LV permiten prevenir cuadros recurrentes de pancreatitis y disminuyen el riesgo potencial de cuadros sépticos biliares2-8.
El diagnóstico de PA requiere dos de las siguientes tres características:
- Dolor abdominal, por lo regular intenso y localizado en el epigastrio, que se irradia hacia la región lumbar y es de inicio agudo.
- Niveles de lipasa o amilasa séricas más de tres veces por encima del límite normal.
- Características de inflamación pancreática aguda mediante estudios de imagen.
Los criterios del Consenso de Atlanta de 2012 sirven para clasificar la PA, según su gravedad, en:
- Leve, por ausencia de fallo orgánico y de complicaciones locales.
- Moderadamente grave: complicaciones locales o fallo orgánico que se resuelve en menos de 48 horas.
- Grave, por persistencia de la fallo orgánico durante más de 48 horas1,9-11.
La PA suele presentarse con relativa frecuencia en todo el mundo. Su incidencia varía según las poblaciones estudiadas: va desde los 4,9 hasta los 74 casos por cada 100.000 habitantes (h). Se ha observado que su desarrollo epidemiológico está relacionado con el comportamiento poblacional de sus dos principales factores de riesgo: la litiasis vesicular y el consumo de alcohol; se ha reportado que la PA clasificada como “grave” alcanza mortalidades de hasta 30 %12,13.
Los principales factores de riesgo para el desarrollo de PA por LV son:
- Índice de masa corporal (IMC) mayor de 30 (aumenta 3 veces el riesgo de gravedad y 2 veces el de mortalidad).
- Presencia de microlitiasis (litos menores de 5 mm), pues tienen más facilidad para migrar hacia los conductos biliares o pancreáticos.
- Edad mayor de 55 años (aumenta la mortalidad)2,16,17.
En un metanálisis de 12 estudios clínicos, publicado en el año 2012 por Chen y Xion, examinaron el impacto de la obesidad sobre la gravedad de la PA y demostraron un incremento del riesgo significativo de PA de curso grave y aumento de la mortalidad intrahospitalaria en pacientes obesos comparados con pacientes no obesos. Concluyeron que requieren especial atención los casos de LV que tengan un IMC superior a 30 (o mayor a 25 en la población asiática), especialmente en la oportuna valoración de la colecistectomía programada para prevenir el desarrollo de PA por esta causa18.
En 2013, Bota y cols publicaron un estudio con 422 casos de PA, de los que 39,1 % fueron graves; observaron que la litiasis vesicular, la gravedad, los días de estancia, las complicaciones y la necesidad de cirugía fueron más elevadas en el grupo de pacientes con IMC mayor de 30. Se concluyó que los sujetos con PA con obesidad o sobrepeso desarrollan más complicaciones que los que tienen peso normal. Esta y otras publicaciones han demostrado la asociación entre obesidad, litiasis biliar y gravedad de la PA; algunas otras ha reportado mayor mortalidad entre pacientes obesos19,20.
La indicación de cirugía (colecistectomía) tras un primer episodio de cólico biliar (esto incluye la presencia por ultrasonografía de litos de al menos 5 mm, microlitos o presencia de lodo biliar) pero sin PA, debería realizarse de forma individualizada y oportuna sobre todo en el paciente con IMC de al menos 30 y especialmente en mayores de 55 años, pues disminuirá la frecuencia de la PA. En México se sabe que 70 % de su población padece sobrepeso u obesidad y la PA se debe a LV en 49-52 % y a consumo de alcohol en 37-41 % de los casos21,22.
La mortalidad en México por PA de curso grave es de 5-14 %. Se ha observado que los pacientes menores de 40 años tuvieron bajo riesgo de muerte, al contrario que en los mayores de 40 años y sobre todo en el grupo de al menos 80 años, en que la mortalidad fue de 15 %20.
El HGZ más MF Nº 1 es un centro de referencia de segundo nivel para todo el estado de Baja California Sur. En 2015 se reportaron 31 casos de PA, lo cual supone una prevalencia de PA en la LV de 8,8 %.
El objetivo del presente estudio fue identificar los principales factores de riesgo presentes en los casos de PA de origen biliar en sus beneficiarios de los servicios de salud (que en el presente trabajo se denominarán “derechohabientes”), esto con el propósito de identificar y agilizar la colecistectomía temprana para prevenir cuadros de PA y sus complicaciones.
Material y métodos
Se realizó un estudio observacional, para el que la fuente primaria de información fue el expediente médico electrónico: 31 expedientes de pacientes reportados en 2015 en el HGZ más MF Nº 1 con diagnóstico de PA, de acuerdo con la clasificación internacional de enfermedades en su décima versión (CIE-10) (clave K85, que hace referencia a “pancreatitis aguda”; y K87, que se refiere a los “trastornos de la vesícula biliar, tracto biliar y páncreas en enfermedades clasificadas en otra parte”), en cuya nota médica se acentuó que la causa es biliar.
En la nota médica se buscaron los factores de riesgo de interés para el estudio: IMC de al menos 30, documentación de litiasis o microlitiasis vesicular y edad mayor de 55 años.
Este trabajo fue autorizado por el Comité Local de Investigación y Ética en Investigación en Salud Nº 301 con número de registro de R-2017-301-3. Se utilizó para el concentrado de datos la hoja de cálculo de Excel 2010 y el editor de datos estadísticos del programa Statistical Package for the Social Sciences (SPSS) para Windows V21 Inc. Para las variables numéricas, se empleó el análisis descriptivo con medidas de tendencia central (media, moda, mediana) y de dispersión (rango, desviación estándar); y para las variables cualitativas (dicotómicas y categóricas) se utilizaron frecuencias absolutas (%).
La información se agrupó de acuerdo a la variable sexo para la búsqueda de asociación entre este y los resultados obtenidos, para lo que se utilizó el análisis inferencial, con prueba de t de Student para las variables numéricas y para el caso de las variables evaluadas mediante frecuencias se utilizó Chi cuadrada de Pearson, con cálculo de intervalos de confianza a 95 % o prueba exacta de Fisher cuando fue necesario. Se consideró como estadísticamente significativo un valor de p de hasta 0,05.
En el presente estudio no existió conflicto de intereses por parte de los autores.
Resultados
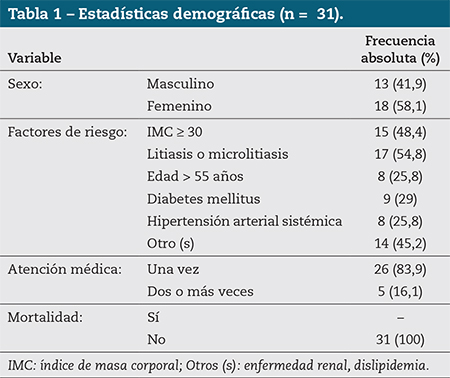
Se revisaron 31 expedientes electrónicos de pacientes con diagnóstico de PA de origen biliar. Se observó discreto predominio del sexo femenino (58,1 %). Las características demográficas de la población y el análisis de las variables (factores de riesgo, atención médica y mortalidad) se muestran en la tabla 1.
En 51,6 % de la muestra (16 casos) no existió registro del peso y de la talla en la nota médica. La falta de estos datos fue mayor en las mujeres (9 casos).
La información se agrupó según la variable del sexo y se buscó asociación entre esta y los resultados obtenidos; se tuvo en cuenta un intervalo de confianza de 95 % (IC 95 %).
En cada sexo la asociación con las variables edad de al menos 55 años, litiasis vesicular e IMC no hubo diferencia estadísticamente significativa (p= 0,22, p= 0,15 y p= 0,83, respectivamente).
Por último, en el caso de la variable denominada “atención médica” (definida como el número de veces que se solicitó la atención médica previo al padecimiento) no se detectaron diferencias estadísticamente significativas con relación al sexo (p= 0,62) (Tabla 2).
Comentarios
Los principales factores de riesgo para el desarrollo de PA y que predominaron en la población fueron identificados en el presente estudio, con lo que se da cumplimiento al objetivo general, además de observar que son similares a los descritos en la Guía de Práctica Clínica en PA 201415 (GPC 2014). Dicha guía menciona que al menos 7 % de los pacientes con LV desarrollará PA a lo largo de su vida.
La edad promedio de la población fue de 46 años, la mínima de 13 y la máxima de 83 años, con solo un caso para cada extremo. Solo 9 casos tenían más de 55 años cuando desarrollaron pancreatitis. Esto es diferente de lo que dice la literatura médica14, en la que se reporta que los casos de PA ocurren en personas de mayor edad. En la mayoría de los casos (71 %) los pacientes tenían 55 años o menos.
En más de 50 % de la muestra la LV se hizo presente (prevalencia de 8,8 %). Los resultados además dejaron a la vista otras patologías en el momento del diagnóstico de PA: enfermedad renal crónica, dislipidemia, hipotiroidismo, diabetes mellitus e hipertensión arterial sistémica. Del total de la muestra, 5 pacientes acudieron en dos o más ocasiones a la consulta de Urgencias por dolor abdominal. Esto sin duda deja una interrogante con respecto al abordaje inicial de estos pacientes y debe llamar la atención, pues significa que por cada 10 pacientes con PA en al menos 1,6 casos el diagnóstico oportuno pasará desapercibido.
Otras características clínicas que se asocian a PA de curso grave, descritas en la GPC 201415, son: cáncer, fallo cardiaco, fallo renal o fallo hepático. En 3 casos se refirió enfermedad renal como comorbilidad. En 16 casos existió subregistro de peso y talla en el expediente electrónico, lo que deja una falta de conocimiento, pues existe la posibilidad de que la frecuencia de la obesidad haya sido mayor que la reportada en el estudio (48,4 %).
En 2012 Rebollar y García23 hicieron mención a que la mayor parte de las pancreatitis agudas (80-85 % de los casos) son leves, con una recuperación rápida y un buen pronóstico; solo 15-20 % se presentará a su ingreso o durante su evolución como PA grave con incremento sustancial en su mortalidad. No hubo reporte de mortalidad asociada directa o indirectamente a la PA en los resultados obtenidos. Esto deja ver que en 84 % de los pacientes estudiados el abordaje fue oportuno; se trata de situaciones que favorecen un desarrollo más benigno de la enfermedad y que las complicaciones se presenten en menor medida.
Conclusiones
La prevalencia de PA fue de 8,8%, 1,8% más con respecto a la media nacional. No hubo diferencia para el desarrollo de PA entre los factores de riesgo y el sexo para esta población: enferman por igual tanto hombres como mujeres, e independientemente de la presencia o no de litiasis y del valor del IMC.
Un aspecto fundamental de este estudio ha sido identificar los posibles factores de riesgo implicados en la aparición de la PA con la finalidad de seleccionar a priori a los pacientes con diagnóstico de litiasis vesicular, con algún grado de obesidad y especialmente a los mayores de 55 años, ya sea en la consulta externa de Medicina Familiar o de Especialidad, o bien en el primer episodio de dolor abdominal de tipo cólico biliar pero que de momento no desarrolló PA. En ese sentido se pretende concluir el presente estudio: la identificación y la colecistectomía tempranas de esos pacientes a priori permitirá prevenir cuadros de PA y de sus complicaciones; si estas se presentan, su curso será más benigno.
Por último se resalta que el protocolo de estudio debe hacerse de forma individualizada y ajustada al contexto clínico del paciente y de los recursos hospitalarios disponibles.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- Tenner S, Baillie J, DeWitt J, Swaroop S. Management of Acute Pancreatitis. Am J Gastroenterol. 2013; 108: 1400-15.
- Mounzer R, Langmead CJ, Wu BU, Evans AC, Bishehsari F, Muddana V, et al. Comparison of existing clinical scoring systems to predict persistent organ failure in patients with acute pancreatitis. Gastroenterology. 2012; 142: 1476-82.
- Yadav D, O’Connell MP, Papachristou GI. Natural history following the first attack of acute pancreatitis. Am J Gastroenterol. 2012; 107: 1096-103.
- DiMagno MJ, DiMagno EP. Pancreas divisum does not cause pancreatitis, but associates with CFTR mutations. Am J Gastroenterol. 2012; 107: 318-20.
- Coté G, Imperiale TF, Schmidt SE, Fogel E, Lehman G, McHenry L, et al. Similar efficacies of biliary, with or without pancreatic, sphincterotomy in treatment of idiopathic recurrent acute pancreatitis. Gastroenterology. 2012; 143: 1502-9
- Gimenez TR, Calvo AG, Vicent JG. Etiology of acute pancreatitis. CEJ Med. 2014; 9: 530-42.
- Kumar S, Sagar S, Subramanian A, Albert V, Pandey RM, Kapoor N. Evaluation of amylase and lipase levels in blunt trauma abdomen patients. J Emerg Trauma Shock. 2012; 5: 135-42.
- Gil-Rojas N, Fosado-Gayosso M, Macías-Ángeles Y, Saraiba-Reyes M, Castillo-García G, Fátima M, Higuera de la Tijera MF, et al. Pancreatitis autoinmune. Rev Med Hosp Gen Mex. 2011; 74: 166-73.
- Gooszen HG, Besselink MG, Van Santvoort HC, Bollen TL. Surgical treatment of acute pancreatitis. Langenbecks Arch Surg. 2013; 398: 799-806.
- Wu BU, Banks PA. Clinical management of patients with acute pancreatitis. Gastroenterology. 2013; 144: 1272-81.
- Banks PA, Bollen TL, Dervenis C, Gooszen HG, Johnson CD, Sarr MG. Classification of acute pancreatitis 2012: revision of Atlanta classification and definitions by international consensus. Gut. 2013; 62: 102-11.
- Working Group IAP/APA Acute Pancreatitis Guidelines. IAP/APA evidence-based guidelines for the management of acute pancreatitis. Pancreatology. 2013; 13(suppl 2): e1-15.
- Greenberg JA, Hsu J, Bawazeer M, Marshall J, Friedrich JO, et al. Clinical practice guideline: management of acute pancreatitis. Can J Surg. 2016; 59: 128-40.
- Peery AF, Dellon ES, Lund J, Crockett SD, McGowan CE, Bulsiewicz WJ, et al. Burden of Gastrointestinal Disease in the United States: 2012 Update. Gastroenterology. 2012; 143: 1179-87.
- González JR, Luque de León E, Cedillo EJ, Juárez MA, González D, Moreno CO, et al. Guía de Práctica Clínica en pancreatitis aguda. Asociación Mexicana de Cirugía General AC. Oct 2014. Disponible en: https: //amcg.org.mx/images/guiasclinicas/apendicitis.pdf
- PS R, KD R, KS A. New Insights into the Pathogenesis of Pancreatitis. Curr Opin Gastroenterol. 2013; 29: 523-30.
- Martínez J, Johnson CD, Sánchez-Payá J, de Madaria E, Robles-Díaz G, Pérez-Mateo M. Obesity is a definitive risk factor of severity and mortality in acute pancreatitis: an updated meta-analysis. Pancreatology. 2006; 6: 206-9.
- Chen SM, Xiong GS, Wu SM. Is obesity an indicator of complications and mortality in acute pancreatitis? An updated meta-analysis. J Dig Dis. 2012; 13: 244-51.
- Bota S, Sporea I, Sirli R, Popescua A, Strain M, Focsa M, et at. Predictive factors for severe evolution in acute pancreatitis and a new score for predicting a severe outcome. Annals of Gastroenterology. 2013; 26: 156-62.
- González-González JA, Castañeda-Sepúlveda R, Martínez-Vázquez MA, García-Compean D, Flores-Rendón AR, Maldonado-Garza HJ. Características clínicas de la pancreatitis aguda en México. Rev Gastroenterologia Mex. 2012; 77: 167-73.
- Wilson CT, De Moya MA. Cholecystectomy for acute gallstone pancreatitis: early vs delayed approach. Scand J Surg. 2010; 99: 81-5.
- Hong S, Qiwen B, Ying J, Wei A, Chaoyang T. Body mass index and the risk and prognosis of acute pancreatitis: a meta-analysis. Eur J Gastroenterol Hepatol. 2011; 23: 1136-43.
- Rebollar RC, García-Álvarez J. Pancreatitis aguda grave de origen biliar y alcohólica. Rev Mex de Cirugia del Aparato Digestivo. 2012; 1: 13-7.