Clínica Cotidiana
Información del artículo
Historia del artículo:
Recibido el 8 de octubre de 2022
Aceptado el 30 de abril de 2024
On-line el 29 de mayo de 2024
Palabras clave:
Pie diabético
Úlceras
Plasma autólogo rico en plaquetas
*Autor para correspondencia
Correo electrónico:
jjaguaviva@hotmail.com
(J.J. Aguaviva Bascuñana).
Keywords:
Diabetic foot
Ulcers
Platelet-rich autologous plasma
Jesús Javier Aguaviva Bascuñanaa,*, Silvia Royo Royob, Amparo Moyano Ledesmab,
Marta López Espoliob, José Manuel Lou Bonafontec
aCentro Salud Albalate de Cinca. (Huesca). bCentro Salud Santo Grial (Huesca). cDepartamento de Famacología, Fisiología y Medicina Legal y Forense. Área de Fisiología. Universidad de Zaragoza.
Resumen
Las úlceras del pie diabético constituyen un problema de salud importante que en muchas ocasiones predispone a la amputación total o parcial de la extremidad. Ello genera un elevado gasto sanitario además de la pérdida objetiva de calidad de vida en los pacientes. La aplicación de plasma autólogo rico en plaquetas ha surgido como una terapia adyuvante prometedora para el tratamiento de las úlceras del pie diabético. En nuestro trabajo planteamos como objetivo dar a conocer detalladamente el abordaje de esta patología mediante el PARP.
© 2024 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Vascular ulcer in diabetic foot: handling with plasma-rich autologous plasma
Abstract
Diabetic foot ulcers are an important health problem that in many cases predisposes to the total or partial amputation of the limb. This generates a high health expenditure in addition to the objective loss of quality of life in patients. The application of autologous platelet-rich plasma has emerged as a promising adjunct therapy for the treatment of diabetic foot ulcers. In our work, we propose the objective of providing detailed information on the approach to this pathology using PARP.
© 2024 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Varón de 79 años de edad, con antecedentes personales de diabetes mellitus tipo 2, hipertensión arterial y tabaquismo activo de 2 paquetes diarios.
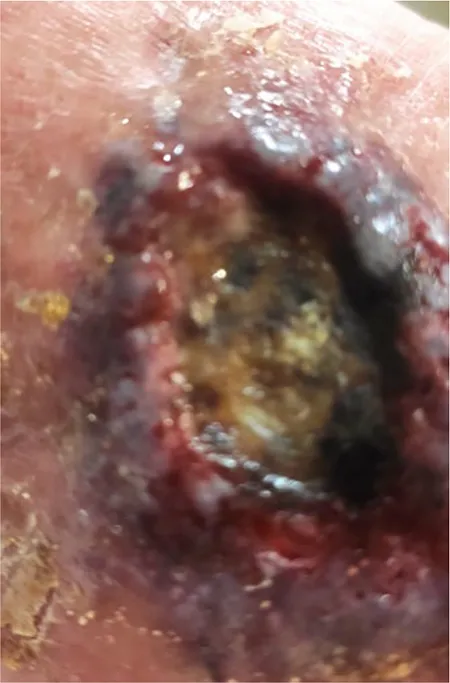
Acude a nuestra consulta presentando una úlcera supramaleolar externa, de 5 cm de diámetro, con bordes sobreelevados y con tejido necrótico tanto en los bordes como en el lecho.
Previamente se habían aplicado diversos tratamientos, así como apósitos hidrocoloides. El paciente acudía cada 2-3 días a la consulta para cambio de apósitos y control lesional. La evolución tras dos meses de tratamiento ha sido tórpida: crecimiento de la úlcera en extensión y profundidad y presencia evidente de tejido necrótico (figura 1).
Ante la mala evolución decidimos proceder a técnica de Friedrich para limpieza bajo anestesia troncular, así como a la toma de cultivos para micro y muestras para Anatomía Patológica.
A la espera de resultados, que son negativos para crecimiento bacteriano y malignidad, se realiza cura tópica cada 48 horas.
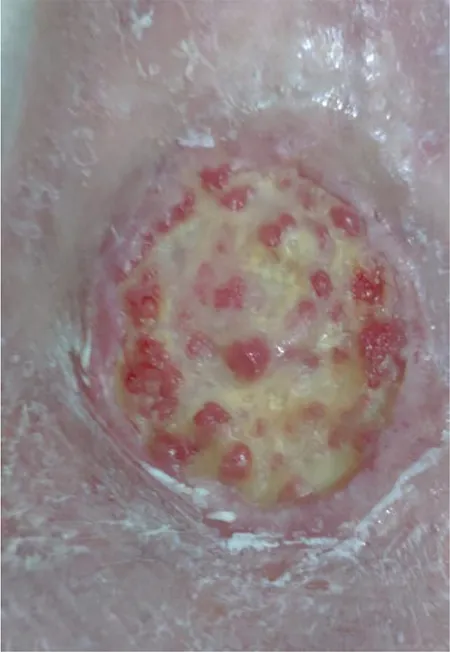
Posteriormente, se inicia el tratamiento con plasma autólogo rico en plaquetas (PARP). Al cabo de 24 días de la primera dosis, y todavía bajo un lecho de fibrina, se aprecia la aparición de tejido de granulación y el saneamiento de los bordes.
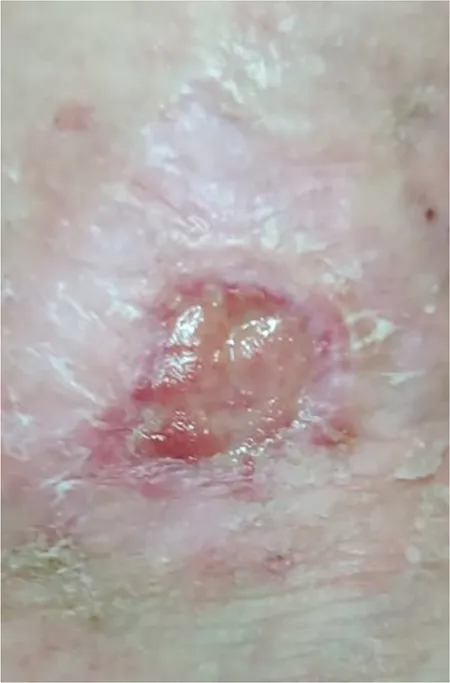
Al cabo de 40 días, el tejido de granulación ya predomina sobre la fibrina (figuras 2 y 3).
Se han realizado sesiones cada 10-14 días. En todas se ha procedido a la limpieza de los esfacelos y de la fibrina en caso necesario, aplicación de gel de PARP; la infiltración de los bordes solo ha sido en 5 ocasiones.
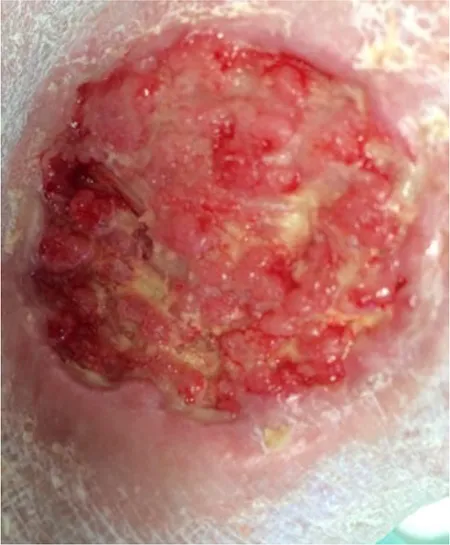
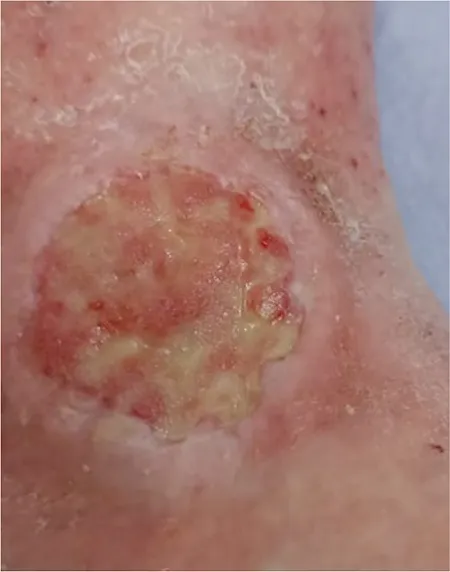
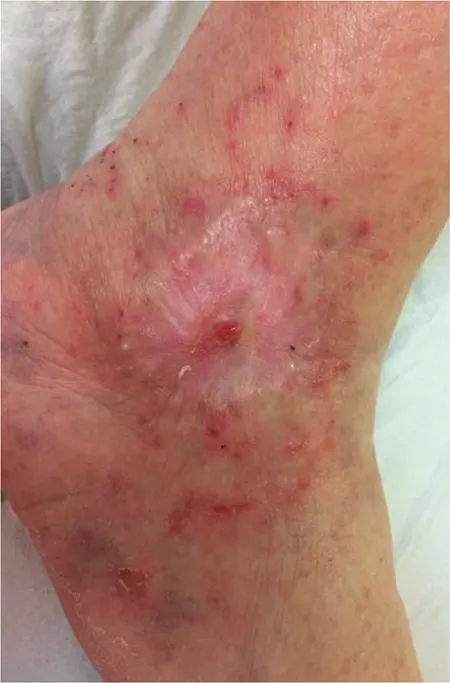
En las figuras 4 y 5 se puede apreciar la progresión de la curación de la úlcera.
La resolución del cuadro se ha producido en 6 meses y medio (figura 6).
Figura 1 – Lesión inicial.
Figura 2 – Evolución: tejido de granulación con lecho de fibrina.
Figura 3 – Colangiografía por el tubo de colecistostomía: vesícula repleccionada (asterisco), sin evidencia de fístula colecistoduodenal.
Figura 4 – Evolución al cabo de 3 meses y medio.
Figura 5 – Fase de epitelización..
Figura 6 – Previo al alta..
Comentario
Las úlceras en las extremidades inferiores constituyen una complicación importante de la diabetes mellitus y, a menudo, preceden a la amputación de dicha extremidad.
Entre los diferentes métodos para lograr la curación de úlceras, está ganando popularidad el uso de PARP, que posee múltiples factores de crecimiento y citocinas y puede generar similitudes con el proceso natural de curación de heridas1. Se cree que estimula el cierre de heridas al proporcionar factores de crecimiento esenciales para la curación2.
Hay experiencia previa en el uso de PARP para tratar úlceras cutáneas crónicas, en la mayoría de los casos con éxito y epitelización total y sin efectos adversos asociados3. En la actualidad continúa evolucionando como una modalidad de tratamiento importante con muchas aplicaciones en dermatología4.
Presentamos nuestra experiencia en el uso de PARP para tratar una úlcera vascular, en paciente diabético y fumador, que había tenido mala respuesta a tratamientos habituales.
Para obtener el PARP se procede a la extracción cuidadosa de sangre al paciente por flebotomía recogida en 5 tubos estériles de 2,7 ml con citrato trisódico como anticoagulante.
Ya en sala blanca, la sangre se procesa inmediatamente mediante centrifugado a 3.210 rpm durante 5 minutos a temperatura ambiente en una centrifugadora Fleta 40P. La columna de plasma obtenida se separa en tres fracciones similares de 0,4 ml: la porción superior es la denominada porción pobre en factores de crecimiento; la porción media posee una concentración intermedia de factores de crecimiento; y el tercio inferior es la porción rica de estos factores.
La parte rica es la utilizada para infiltrar los tejidos en caso necesario; el resto es la que se gelifica. Para realizar esta operación, es suficiente con acercarlo a la luz de una bombilla, de manera que en la medida que se calienta, el plasma irá pasando a un color amarillo pálido. La gelificación se consigue en un periodo de 4 a 5 minutos. Las jeringas, con tapón estéril y sobre unas compresas igualmente estériles, se mantienen a temperatura ambiente hasta que se enfríen y así quedan listas para su aplicación. El calentamiento del plasma permite obtener un material proteico ideal para ser inyectado5 o aplicado directamente sobre la piel, como es en nuestros caso.
Todo ello se realiza en una sala de cirugía menor, siguiendo las normas de rigurosa asepsia.
Previo al tratamiento es fundamental limpiar cuidadosamente la herida y eliminar completamente los esfacelos necróticos mediante técnica de Friedrich.
La porción rica se inyecta subcutánea, a lo largo de la lesión, siguiendo los 360 º de una espera de reloj. Se infiltra a partir de un perímetro de 0,5 cm. La aguja utilizada es de 23GA (38 mm).
Posteriormente se aplica con la jeringa el gel y se cubre con un apósito coloide o un paquete de gasas estériles. La cura se levanta a las 48-72 horas.
Intentar la curación de las úlceras vasculares en un pie diabético puede resultar frustrante tanto para el paciente como para los profesionales sanitarios, además de suponer un alto coste, ya que se requieren curas frecuentes, habitualmente prolongadas en el tiempo, el uso de materiales, fármacos y acceso al laboratorio. Además, la rutina acerca de las normas del estilo de vida saludable para esta patología puede llegar a producir el agotamiento tanto del profesional como del paciente6.
El PRP es cada día más utilizado en la práctica clínica en diversas especialidades para lograr una aceleración en los procesos de regeneración tisular; hasta la fecha es escaso su uso ambulatorio. Ello puede explicarse por el desconocimiento por parte de los profesionales y a la creencia de que el paciente pueda rechazar el tratamiento7.
En nuestra experiencia, al igual que en otros estudios1,8-10, la terapia con PARP es un procedimiento sencillo, mínimamente invasivo, seguro y eficaz, por cuanto claramente ha mejorado la calidad de vida del paciente; se han acortado los plazos terapéuticos (en tratamiento convencional consideramos que se hubieran requerido algunos meses más), se ha evitado una amputación casi segura, la asistencia en centros hospitalarios con cierta asiduidad, y se ha disminuido por ende, el gasto sanitario11.
Consideramos un tratamiento sencillo, para el que no existe posibilidad de rechazo o el desarrollo de reacciones alérgicas, que puede y debe realizarse en el medio ambulatorio.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- Del Pino-Sedeño T, Trujillo-Martín MM, Andia I, Aragón-Sánchez J, Herrera-Ramos E, Iruzubieta Barragán FJ, et al. Platelet-rich plasma for the treatment of diabetic foot ulcers: A meta-analysis. Wound Repair Regen. 2019; 27(2): 170-82.
- Ahmed M, Reffat SA, Hassan A, Eskander F. Platelet-rich plasma for the treatment of clean diabetic foot ulcers. Ann Vasc Surg. 2017;38:206-11.
- Burón Álvarez I, Fernández-Tresguerres A, Calvo M, Alfageme F, Villegas C, Fernández R. Tratamiento de úlceras cutáneas crónicas con plasma autólogo rico en plaquetas. Piel (Barc). 2012; 27(8): 429-34.
- Emer J. Platelet-rich plasma (PRP): Current applications in dermatology. Skin Therapy Lett. 2019 ;24(5):1-6.
- Díaz Y. Plasma gelificado: Técnica de obtención. (Plasma Gel). Dermatol Venez. 2017; 55(2): 49-53.
- Peña Revuelta MC, González Barrera S, Carrera Benito C, González Romero MA, Santibáñez MC, Soto Guati S. Uso de plasma autólogo-rica en plaquetas para la cicatrización de úlceras crónicas. Fecan (Fundación de enfermería de Cantabria). 2012; 2(8).
- Montón Echeverría J, Pérez Redondo S, Gómez Bajo GJ. Experiencia clínica en el empleo de factores de crecimiento autólogos obtenidos de plasma rico en plaquetas. Cir Plast Iberolatinoam. 2007; 33(3): 155-62.
- Suthar M, Gupta S, Bukhari S, Ponemone V. Treatment of chronic non-healing ulcers using autologous platelet rich plasma: a case series. J Biomed Sci. 2017; 24(1): 16.
- Singh SP, Kumar V, Pandey A, Pandey P, Gupta V, Verma R. Role of platelet-rich plasma in healing diabetic foot ulcers: a prospective study. J Wound Care. 2018; 27(9): 550-6.
- Dai J, Jiang C, Sun Y, Chen H. Autologous platelet-rich plasma treatment for patients with diabetic foot ulcers: a meta-analysis of randomized studies. J Diabetes Complications. 2020; 34(8): 107611.
- Li Y, Gao Y, Gao Y, Chen D, Wang C, Liu G, et al. Autologous platelet-rich gel treatment for diabetic chronic cutaneous ulcers: A meta-analysis of randomized controlled trials. J Diabetes. 2019; 11(5): 359-69.