Clínica Cotidiana
Información del artículo
Historia del artículo:
Recibido el 1 de octubre de 2018
Aceptado el 20 de febrero de 2019
On-line el 5 de marzo de 2019
Palabras clave:
Dolor abdominal
Dismenorrea
Endometriosis
*Autor para correspondencia
Correo electrónico:
patriciamarias@hotmail.com
(P. Martínez Arias).
Keywords:
Abdominal pain
Dysmenorrhea
Endometriosis
Patricia Martínez Arias*, Blanca Sanz Pozo, José Antonio López Freire
Centro de Salud Las Américas. Parla (Madrid).
Resumen
Paciente de 42 años de edad, que acude a consulta por un cuadro de dismenorrea asociado a una masa en la región de la cicatriz de la cesárea, coincidente con la aparición de la menstruación. El cuadro se complica y, tras pasar por varios tratamientos, incluido el quirúrgico, la paciente sigue presentando dolores que interfieren de forma importante en su calidad de vida. A los 3 años se consigue completar el diagnóstico, realizar un tratamiento adecuado y acabar con los síntomas de la paciente.
Este artículo da especial importancia a las repercusiones en la calidad de vida de los pacientes cuando no se consigue alcanzar un diagnóstico y/o tratamiento adecuado a la patología que presentan, y en cómo en ocasiones la patología psiquiátrica puede influir al personal médico para no seguir investigando en las posibles causas de un dolor.
© 2018 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Complicated endometriosis
Abstract
We report a case of a 42-year-old patient who attend for dysmenorrhea associated with a lump in the cesarean scar region, coinciding with the onset of menstruation. The case is going to complicate, and after going through several treatments, including surgery, the patient continues with pain that interfere significantly in her quality of life. After 3 years, the diagnosis is completed, an appropriate treatment is achieved and the symptoms of the patient are eliminated.
This article highlights the importance of quality of life of the patients when it is not possible to reach a diagnosis and/or treatment adapted to the pathology that they present, and how sometimes the psychiatric pathology can influence doctors not to follow investigating the possible causes of a pain.
© 2018 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Mujer de 42 años de edad, con antecedentes de cuadro ansioso depresivo en tratamiento con paroxetina y bromazepam a demanda, y cesárea en 2011, a partir de la cual comenzó con toma de anticonceptivos orales (ACO); no otros antecedentes importantes de interés. Acude a la consulta de atención primaria porque desde que suspendió los anticonceptivos ha comenzado a presentar dolor abdómino-pélvico y lumbar que coincide con el periodo de la menstruación, asocia dispareunia tras las relaciones, de intensidad en escala EVA de 8/10, sin disquecia, y asociado a sensación de plenitud e hinchazón abdominal. La dismenorrea le produce un dolor en escala EVA de 10/10, según refiere. Comenta que asociado a este cuadro ha notado la aparición de un bulto a la altura de la cicatriz de la cesárea, que desaparece cuando termina la menstruación.
En la exploración física durante un episodio de menstruación, presenta abdomen distendido, doloroso con la palpación profunda de forma difusa en el piso abdominal inferior, pero sin signos de irritación peritoneal; ruidos hidroaéreos conservados, Blumberg, Rovsing y Murphy negativos; puñopercusión renal bilateral negativa; no visceromegalias, pero palpación de masa dolorosa en la región de la cicatriz.
La analítica y el sistemático de orina son normales y se remite a la paciente a Cirugía General, donde realizan exéresis de un nódulo localizado en la cicatriz, que presenta características anatomopatológicas compatibles con endometrioma.
Dos meses después de la intervención, la paciente acude otra vez presentando de nuevo dolor que le recuerda al previo, relacionado igualmente con las menstruaciones y asociado a hinchazón abdominal. En el momento de la consulta no tiene la menstruación y la exploración abdominal es normal.
Iniciamos tratamiento con anticonceptivos orales y la derivamos a Ginecología para valoración.
En Ginecología la exploración física no presenta alteraciones reseñables. Se realiza exploración ecográfica, en la que se visualiza una imagen compatible con endometrioma o con formación funcional en el ovario derecho.
Dada la sintomatología importante de la paciente y el mal control con los anticonceptivos orales que habíamos pautado, se plantea la inserción de un dispositivo intrauterino (DIU) hormonal, que, tras varias revisiones, tampoco consigue controlar los síntomas. Para completar el diagnóstico y descartar afectación endometriósica extragenital, se realiza interconsulta a Digestivo.
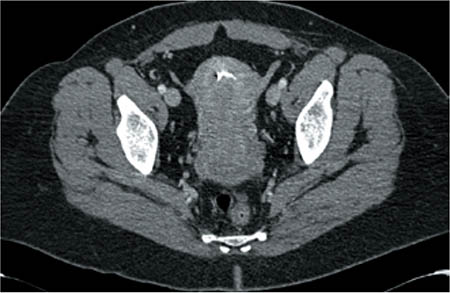
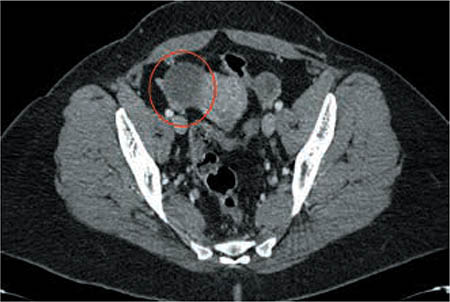
Entre las pruebas complementarias que se efectúan, destaca la TAC abdómino-pélvica, con imágenes compatibles con endometriosis (Figs. 1 y 2).
Figura 1 – TAC abdómino-pélvica: útero de tamaño y morfología normal, con DIU en la luz endometrial. El ovario izquierdo es de características morfológicas normales.
Figura 2 – TAC abdómino-pélvica: masa de aproximadamente 4 x 4,5 cm, adyacente al útero y cerca de su cuerno superior derecho, en la teórica zona del ovario derecho, compatible con sospecha clínica de endometriosis.
En este punto del diagnóstico, la paciente presenta reagudización de los síntomas ansioso-depresivos, con importante afectación en su calidad de vida, puesto que no ha notado mejoría con ninguno de los tratamientos realizados. Refiere sentimientos de desesperanza y agotamiento en lo referente al dolor, que tampoco mejora con una intensificación del tratamiento que instaura su psiquiatra.
Se le propone valoración en otro hospital con Unidad Especializada en Endometriosis. En esta ocasión, la ecografía revela nuevos hallazgos: se aprecian dos imágenes quísticas de contenido ecomixto, de punteado fino, de aproximadamente 22 y 23 mm, respectivamente, con densidad menor a la de los endometriomas típicos, así como adherencias firmes entre la vejiga y los tejidos circundantes a la cara la anterior del istmo y del cérvix, en la región de la cesárea anterior, donde se observa el istmocele descrito: no se visualizan nódulos endometriósicos; DIU normoinserto.
Se le propone un nuevo tratamiento a partir de estos hallazgos: corregir el istmocele y liberar las adherencias mediante laparoscopia, o realizar una histerectomía simple. La paciente opta por esta última técnica y desde entonces permanece asintomática.
En resumen, han transcurrido tres años desde el inicio de los síntomas, la paciente ha frecuentado el centro de salud en múltiples ocasiones, ha probado distintos tipos de analgésicos y antiinflamatorios, así como anticonceptivos orales. Ha sido remitida a varios especialistas para pruebas complementarias (analíticas con marcadores, ecografías, TAC…) y tratamientos (cirugía, DIU…); ha tenido recaídas en su estado anímico, probablemente intensificadas por el proceso intercurrente, que han conllevado distintos cambios de medicación, hasta que finalmente realizan el diagnóstico y tratamiento del istmocele y del síndrome adherencial.
Con ello queremos destacar la importancia en casos complejos como este de continuar investigando, de no dejar de lado a los pacientes que nos ocasionan dudas o incertidumbre, y de no presuponer síntomas somáticos en pacientes con patología anímica de base, aunque supongan un mayor reto.
Comentarios
La endometriosis consiste en la aparición de tejido endometrial fuera de la cavidad uterina. Las lesiones se localizan típicamente en la pelvis, pero pueden ocurrir en múltiples sitios, incluyendo el intestino, el diafragma y la cavidad pleural. Mientras que la endometriosis es un proceso común y no maligno, el tejido endometrial ectópico y la inflamación resultante pueden causar dismenorrea, dispareunia, dolor crónico e infertilidad. Los síntomas pueden estar tanto ausentes o ser mínimos, como pueden llegar incluso a ser limitantes.
No se ha establecido de manera definitiva la patogénesis de la endometriosis. Parece ser multifactorial, incluyendo la inmunidad alterada, la proliferación celular anormal, la apoptosis, la señalización endocrina aberrante y los factores genéticos1-3.
Las mujeres con endometriosis clásicamente presentan dolor pélvico (incluyendo dismenorrea y dispareunia), infertilidad o una masa ovárica. Los síntomas menos comunes incluyen la disfunción del intestino y la vejiga (disquecia y disuria), sangrado uterino anormal, dolor lumbar o fatiga crónica4,5.
Los hallazgos en el examen físico son variables y dependen de la ubicación y el tamaño de los implantes6. Incluyen sensibilidad aumentada en el examen vaginal, nódulos dolorosos palpables en el fondo de saco posterior, ligamentos útero-sacros o tabique rectovaginal, masas anexiales y colocación lateral del cuello uterino o inmovilidad del útero5. En raras ocasiones se visualiza una lesión de endometriosis en el cuello uterino o la mucosa vaginal. Si bien los hallazgos del examen físico son útiles, el examen también puede ser normal: la falta de hallazgos no excluye la enfermedad.
La endometriosis tampoco causa anormalidades en pruebas de laboratorio. Aunque puede causar una elevación en los niveles del antígeno carcinoembrionario Ca-125, estos niveles no son útiles en el diagnóstico primario de endometriosis, ya que muchos otros procesos pueden elevarlos7.
Los hallazgos en las pruebas de imagen que sugieren endometriosis incluyen endometriomas ováricos, nódulos profundos del tabique rectovaginal y lesiones del detrusor de la vejiga. La endometriosis de la pared abdominal aparece en ecografía como una masa hipoecoica, vascular y/o sólida (aunque pueden existir cambios quísticos)8. Los márgenes son irregulares, a menudo espiculados, y pueden parecer infiltrados en los tejidos adyacentes9.
El diagnóstico definitivo de endometriosis se realiza mediante evaluación histológica de las lesiones biopsiadas durante la cirugía10, aunque se puede hacer un diagnóstico de presunción a partir de la historia clínica, el examen físico y los hallazgos de las pruebas de imagen.
Las indicaciones para la exploración quirúrgica incluyen el diagnóstico de dolor pélvico persistente que no responde al tratamiento médico, la presencia de síntomas graves que limitan la función y el tratamiento de las anomalías anatómicas, como las lesiones de la vejiga. La cirugía, casi siempre laparoscópica, permite tanto el diagnóstico definitivo como el tratamiento11,12.
El diagnóstico de un istmocele consiste en una saculación localizada de la pared anterior del istmo uterino, justo en el área de la cicatriz de una cesárea previa. Se produce como consecuencia de un defecto de cicatrización en este punto. En este sentido, algunos médicos recomiendan la exploración uterina de rutina después de una cesárea sin complicaciones, mientras que otros solo realizan la exploración si se presenta alguna complicación, como la retención de placenta o hemorragia13.
La identificación de un defecto uterino asintomático después del parto no justifica una terapia inmediata. Estas pacientes requieren evaluación y posible tratamiento del istmocele de forma diferida14.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- Figueira PG, Abrão MS, Krikun G, Taylor HS. Stem cells in endometrium and their role in the pathogenesis of endometriosis. Ann N Y Acad Sci. 2011; 1221: 10-7.
- Tran LV, Tokushige N, Berbic M, Markham R, Fraser IS. Macrophages and nerve fibres in peritoneal endometriosis. Hum Reprod. 2009; 24: 835-41.
- McKinnon BD, Bertschi D, Bersinger NA, Mueller MD. Inflammation and nerve fiber interaction in endometriotic pain. Trends Endocrinol Metab. 2015; 26: 1-10.
- Vercellini P, Viganò P, Somigliana E, Fedele L. Endometriosis: pathogenesis and treatment. Nat Rev Endocrinol. 2014; 10: 261-75.
- Hickey M, Ballard K, Farquhar C. Endometriosis. BMJ. 2014; 348: g1752.
- Vercellini P, Trespidi L, De Giorgi O, Cortesi I, Parazzini F, Crosignani PG. Endometriosis and pelvic pain: relation to disease stage and localization. Fertil Steril. 1996; 65: 299-304.
- Mol BW, Bayram N, Lijmer JG, Wiegerinck MA, Bongers MY, Van der Veen F, et al. The performance of CA-125 measurement in the detection of endometriosis: a meta-analysis. Fertil Steril. 1998; 70: 1101-8.
- Hensen JH, Van Breda Vriesman AC, Puylaert JB. Abdominal wall endometriosis: clinical presentation and imaging features with emphasis on sonography. AJR Am J Roentgenol. 2006; 186: 616-20.
- Francica G, Giardiello C, Angelone G, Cristiano S, Finelli R, Tramontano G. Abdominal wall endometriomas near cesarean delivery scars: sonographic and color doppler findings in a series of 12 patients. J Ultrasound Med. 2003; 22: 104-7.
- Martin DC, Ahmic R, El-Zeky FA, Vander Zwaag R, Pickens MT, Cherry K. Increased histologic confirmation of endometriosis. J Gynecologic Surg. 1990; 6: 275.
- Pardanani S, Barbieri RL. The gold standard for the surgical diagnosis of endometriosis: Visual findings or biopsy results? J Gynecological Techniques. 1998; 4: 121.
- Almeida Filho DP, Oliveira LJ, Amaral VF. Accuracy of laparoscopy for assessing patients with endometriosis. Sao Paulo Med J. 2008; 126: 305-8.
- Lurie S, Hagay Z, Goldschmit R, Insler V. Routine previous cesarean scar exploration following successful vaginal delivery. Is it necessary? Eur J Obstet Gynecol Reprod Biol. 1992; 45: 185-6.
- Tulandi T, Cohen A. Emerging Manifestations of Cesarean Scar Defect in Reproductive-aged Women. J Minim Invasive Gynecol. 2016; 23: 893-902.