Artículo Original
Información del artículo
Historia del artículo:
Recibido el 20 de julio de 2021
Aceptado el 7 de abril de 2022
On-line el 23 de mayo de 2022
Palabras clave:
Porcentaje de grasa corporal
Resistencia a la insulina
Presión del pulso
*Autor para correspondencia
Correo electrónico:
eduardooscar.mill@gmail.com
(E. Mill Ferreyra).
Keywords:
Percentage of body fat
Insulin resistance
Pulse pressure
Eduardo Mill Ferreyra*, María Begoña López Rodríguez, Marta Rodríguez Arce, Marta Azuara Azuara, Fadoua Ait Sliman
Área Básica de Salud Malgrat Palafolls. Barcelona. Corporaciò de Salut del Maresme i la Selva
Resumen
Objetivo. Estimar en población general asistida en un centro de atención primaria la probabilidad de resistencia insulínica periférica (RIP) a partir del porcentaje de grasa corporal (GC), índice de masa corporal (IMC) y presión del pulso (PP).
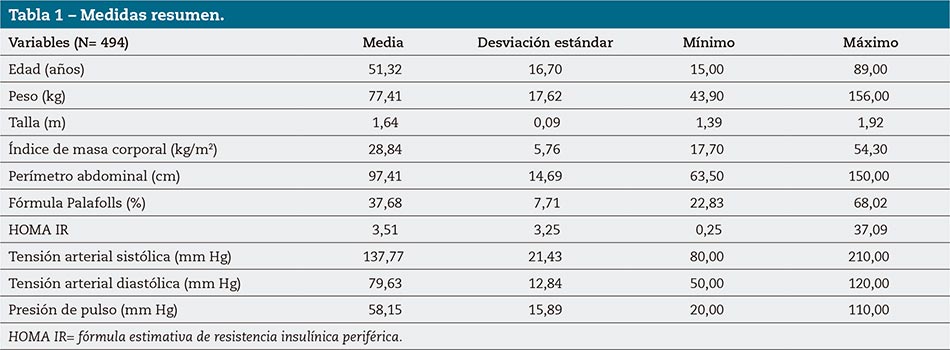
Material y métodos. Trabajo prospectivo, que incluye 494 pacientes de ambos sexos, con motivo de consulta control de salud, edad entre 15 y 90 años. Se midió peso, talla, perímetro abdominal (PA), IMC, GC calculada por fórmula Palafolls (FP), tensión arterial sistólica (TAS) y diastólica (TAD), glucemia basal (GB), insulina basal (IB). Se calculó la RIP por fórmula HOMA IR; PP= TAS-TAD. Se estudió con valores descriptivos (VD) media y desviación estándar, distribución con test de Shapiro-Wilks, correlación numérica (Spearman), t de Student para comparar medias y estudio de probabilidad por odds ratio (OR).
Resultados. En el estudio de correlación numérica el IMC, PA, GC y PP mostraron significación estadística (p< 0,0001). En la comparación de medias por t de Student los tres primeros obtuvieron p< 0,0001, mientras PP mostró p= 0,0003. Se determinó el punto de corte de PP mediante el percentil correspondiente al valor de HOMA IR= 3,2 (62 mmHg). El estudio de la probabilidad por OR de PP con PC= 50 mmHg respecto de HOMA IR mostró valores de IMC y GC no significativos, mientras que con el PC 62 mmHg en sujetos clasificados como normales repite valor no significativo. En sujetos clasificados como SP+OB, OR= 1,81 (1,19- 2,74), p= 0,0051; GC SP+OB, OR= 1,79 (1,21-2,65), p= 0,0036.
Conclusión y comentario. Los pacientes con IMC o GC en clasificación de sobrepeso u obesidad y con PP en valores iguales o superiores a 62 mmHg cuentan con un riesgo de 81 % y 79 %, respectivamente. El punto de corte de PP propuesto muestra efectividad en relación con la utilizada con finalidad de riesgo cardiovascular de 50 mmHg.
© 2022 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Estimation of the likelihood of peripheral insulin resistance by means of anthropometric and hemodynamic data
Abstract
Objective. Estimate the probability of peripheral insulin resistance (RIP) in the general population assisted in a primary care center based on the percentage of body fat ( % BF), body mass index (BMI) and pulse pressure (PP).
Material and methods. Prospective work, 494 patients of both sexes were included for health control consultation, age between 15 and 90 years. Is mid tio weight, height, waist circumference (PA), BMI, % GC calculated by formula Palafolls (FP), systolic blood pressure (SBP) and diastolic (DBP), basal plasma glucose (FPG), insulin basal (IB), is calculates RIP by formula HOMA IR, PP = TAS-TAD . It is studied with descriptive values (DV) mean and standard deviation, distribution with the Shapiro Wilks Test, numerical correlation (Spearman), Student’s t to compare means, study of probability by Odds Ratios (OR).
Results. In the numerical correlation study, BMI, BP, %BF and PP showed statistical significance p< 0.0001. The comparison of means by Student’s T test for the first three obtained p< 0.0001, while PP showed p= 0.0003. The cut-off point for PP was determined using the percentile corresponding to the value of HOMA IR= 3.2, this being 62 mmHg. The study of the probability by OR of PP with CP= 50 mmHg compared to HOMA IR showed values for BMI and %BF NS, while with CP 62 mmHg in subjects classified as normal, they repeat the value p= NS. In subjects classified as SP+OB OR= 1.81 (1.19-2.74), P= 0.0051. %CG SP+OB, OR= 1.79 (1.21-2.65), P= 0.0036.
Conclusion and discussion. In patients with BMI or % BF in the classification of overweight or obesity and with PP with values qual to or greater than 62 mmHg, there is a risk of 81 % and 79 %, respectively. The proposed PP cut-off point shows effectiveness in relation to the one used for cardiovascular risk of 50 mmHg.
© 2022 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Introducción
El exceso de grasa corporal es una reconocida condición que genera aumento del riesgo cardiovascular1,2 y mayor incidencia de fibrilación auricular. Esta frecuente arritmia está relacionada de forma directa con el índice de masa corporal (IMC)3,4 y con alteración metabólica, con eje central en la resistencia insulínica en tejidos periféricos como elemento principal; por tanto, es un factor que predispone al desarrollo de enfermedades como la diabetes mellitus tipo 2 (DM2), entre otras5-7.
La presión del pulso (PP) es esencialmente la diferencia entre la presión sistólica y diastólica; está considerada como la expresión de la elasticidad de la pared arterial8,9. Su implicación con esta condición está directamente relacionada con el riesgo cardiovascular en morbilidad y mortalidad10,11; estos mismos autores toman 50 mmHg como punto de corte para propósitos de clasificación del riesgo cardiovascular. De forma paralela se ha relacionado recientemente a la PP con la resistencia a la insulina en tejidos periféricos en una cohorte de pacientes de Corea del Sur12 y con diabetes mellitus tipo 2 en una muestra poblacional estudiada en China13.
Estos datos muestran la posibilidad de explorar esta vinculación. Nos propusimos como objetivo calcular la probabilidad que tiene de forma individual cada paciente de padecer resistencia insulínica periférica en función de la composición corporal de grasa estimada por fórmula Palafolls como dato antropométrico, y la presión de pulso como dato hemodinámico, y determinar un punto de corte para la condición metabólica de este valor hemodinámico.
Material y métodos
Para este trabajo se hizo un análisis retrospectivo de los datos incluidos en una cohorte seleccionada en una consulta de atención primaria de población general, cuyo motivo era un control de salud general. El cálculo de la muestra poblacional se hizo con un intervalo de confianza del 95 % para una población de la Ciudad de Palafolls, que cuenta con aproximadamente 10.000 habitantes, lo que supone una muestra necesaria mínima de 370 pacientes. El periodo de inclusión se extendió desde el 1 de noviembre de 2019 hasta el 1 de marzo de 2020. Se detuvo la inclusión de los mismos por el inicio de la pandemia de coronavirus.
Los criterios de inclusión fueron:
- Pacientes de ambos sexos, con más de 15 años de edad.
- Que hayan aceptado su inclusión, con la firma del consentimiento informado.
Los criterios de exclusión fueron:
- Pacientes asistidos por patologías con necesidad de atención urgente.
- Pacientes con patologías agudas no urgentes.
- Pacientes asistidos en etapa de inestabilidad aguda de enfermedades crónicas.
- Pacientes portadores de tratamientos con antiarrítmicos, betabloqueantes, bloqueantes cálcicos, tiroxina, digoxina, cuyas acciones farmacológicas pueden modificar las mediciones y valores de la tensión arterial.
- Pacientes con tratamientos que influyen en la secreción de insulina, como glucocorticoides, condiciones patológicas como Síndrome de Cushing o enfermedad tiroidea.
- Pacientes con enfermedades que afectan el equilibrio electrolítico, como insuficiencia renal crónica con filtrado glomerular menor de 30 ml/minuto.
- Pacientes a los que por impedimentos físicos no puedan ser medidos sus parámetros antropométricos.
Los datos incluidos en este trabajo son edad medida en años, peso corporal medido en kg (utilizando balanza de precisión de 100 g y peso máximo tolerado de 140 kg). La talla medida en m, con los pacientes en ropa interior, sin calzado, en posición de bipedestación, tallímetro incorporado a la balanza con desplazamiento superior móvil, con medida máxima de 2 m y precisión de un mm, según especificaciones del fabricante (SECA Vogel & Haike, Hamburgo, Alemania). La cabeza se posiciona en el plano de Frankfurt (plano horizontal nariz-trago).
El índice de masa corporal (IMC) se midió en kg/m2, perímetro abdominal (PA) medido en centímetros (cm), con cinta métrica no extensible, a la altura del ombligo en línea paralela al suelo, respiración tranquila, brazos paralelos al tronco en posición fisiológica14. El porcentaje de grasa corporal ( %GC) se calculó mediante la fórmula Palafolls.
La tensión arterial sistólica (TAS) y diastólica (TAD) se midió en cada participante con tensiómetro aneroide tomando como valor sistólico el ruido de la primera fase de Korotkoff y valor diastólico a la extinción del ruido en la 5ª fase, medidas en mmHg; igual unidad se utiliza para el valor del cálculo de la PP.
La glucemia basal (GB) y la insulinemia basal (IB) fue medida en mmol/ml.
Según HOMA IR se separaron los pacientes según punto de corte en 3,2, para poder hacer luego comparativa entre los resultados obtenidos. Se dividió la muestra en grupo con valor normal (grupo control) y los pacientes con valores superiores se consideraron como grupo de estudio.
Los cálculos de las variables se hacen mediante las siguientes fórmulas:
- IMC= peso/talla2. Se tomó como punto de corte 25 kg/m2, medida de separación entre valor normal y los valores de clasificación de sobrepeso y obesidad.
- El porcentaje de grasa corporal se calcula por la fórmula Palafolls = (IMC*PA)*10+10*sexo (hombres= 0, mujeres= 1).
- La resistencia insulínica periférica se calcula mediante la fórmula HOMA IR= IB*GB/22,5. Su punto de corte es 3,2.
- La PP= TAS-TAD.
Las pruebas de laboratorio fueron programadas con cita previa para contar con mayor seguridad de ayuno. La extracción se realizó entre las 8 y las 9 horas de la mañana por punción venosa, con un volumen extraído de 15 ml ejecutada por personal de enfermería, con ayuno mínimo de 12 horas.
Estas muestras incluyen otros parámetros bioquímicos que no se utilizan en este trabajo. Se confeccionó una muestra para plasma y suero conservada a -80 ºC. Las extracciones se realizaron en la zona destinada en el centro de atención primaria a tal fin, con las condiciones de tranquilidad necesarias.
Estas muestras fueron remitidas según condiciones de seguridad al laboratorio central del Hospital Comarcal de Calella para su procesamiento.
El protocolo de este trabajo y la confección de la cohorte utilizada fueron evaluados y aprobados por el Comité de Ética de la Zona a la que pertenece el centro donde se desarrolló.
El estudio estadístico se realizó con revisión de medidas descriptivas centradas en media, desviación estándar (DE), valor máximo y mínimo; la distribución se estudió mediante test de Shapiro-Wilks; los valores con distribución no gaussiana fueron modificados mediante conversión logarítmica, correlación numérica por test de Spearman, comparación de grupos por t de Student, análisis de predicción mediante regresión logística y estudio de probabilidad por odds ratio. El análisis de variables de confusión se inició con estudio estratificado y revisión de relación mediante regresión logística. Consideramos como valores de p significativos resultados menores a 0,05. Se utilizó el software estadístico Infostat en su versión actualizada el 29 de septiembre de 2020.
Resultados
Se incluyó a 494 pacientes, 204 hombres y 290 mujeres. Estos fueron los que completaron todas las pruebas de un grupo de 556 en total, incluidos por criterios.
En la tabla 1 se muestran los valores descriptivos de las variables incluidas. La edad mínima era de 15 años, la máxima de 89. La correlación numérica muestra los siguientes valores: talla 0,06 (p= 0,2085); edad 0,24; peso 0,5; IMC 0,56; PA 0,58; %GC 0,26; TAS 0,33; TAD 0,27; PP0,23 (p< 0,0001).
La determinación del punto de corte con fines de carácter metabólico del PP se hace mediante la determinación del percentil correspondiente al punto de corte de HOMA IR de 3,2 (percentil 63), que en forma paralela se traslada a valores de PP (62 mmHg con finalidad de estimación del riesgo metabólico).
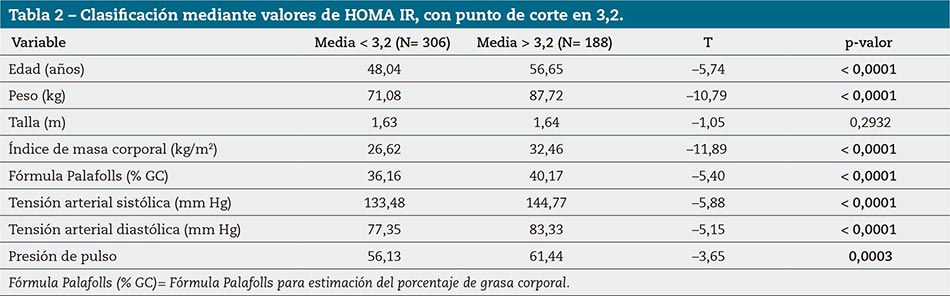
En la tabla 2 se muestra la comparación de las medias de las variables utilizadas y con clasificación mediante HOMA IR con punto de corte de 3,2.
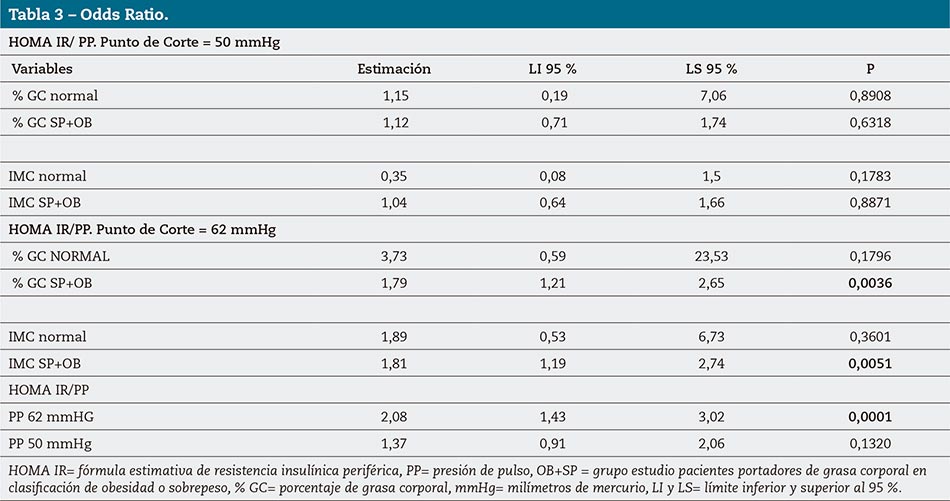
En la tabla 3 se muestran los valores correspondientes a la estimación de probabilidad de resistencia insulínica a partir de PP clasificados por grasa corporal estimada e IMC. Se estudia también la relación sin partición entre PP y HOMA IR.
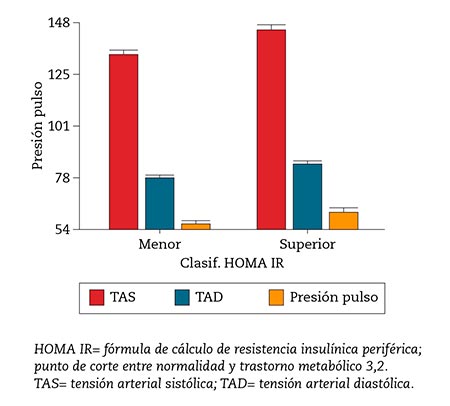
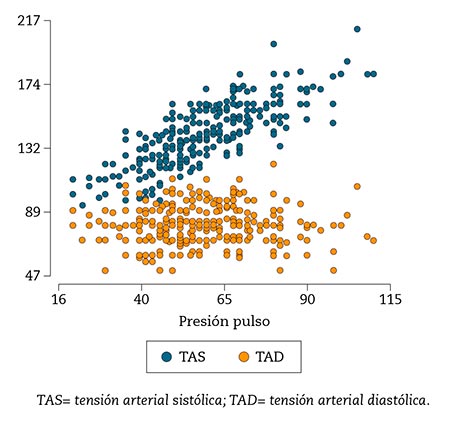
En la figura 1 se evidencian las diferencias de parámetros hemodinámicos TAS, TAD, PP según clasificación de HOMA IR. En la figura 2, con formato de diagrama de dispersión, se muestra la relación entre TAS, TAD, en relación con la PP. En la figura 3 se muestra, también en diagrama de dispersión la distribución de la PP en relación con el %GC con diferentes puntos de corte y diferenciado por sexo.
Por ser la rigidez arterial una variable en íntima relación con la PP, admitimos la edad como variable de confusión. Iniciamos la exploración con punto de corte en 45 años, con análisis estratificado, comparando mediante t de Student las medias de los valores de PP y mostrando t = –9,02, p< 0,0001. Ante esta diferencia significativa exploramos mediante regresión logística la relación entre PP y HOMA IR con partición por edad, con igual punto de corte. Obtenemos en menores de 45 años un valor de error estándar (EE)= 0,09, OR= 0,99 (0,83-1,17); p= 0,8759. En mayores de 45 años se obtiene EE= 0,03; OR= 1,04 (0,98-1,12); p= 0,1968. R2= 21 %. En el análisis estratificado según sexos muestra el HOMA IR una varianza de 9,7 en hombres y 10,93 en mujeres, p= 0,3627; PP 235,19 y 256,21, respectivamente con p= 0,5150.
Figura 1 – Diferencias de TAS, TAD, PP en relación a resistencia insulínica periférica.
Figura 2 – Relación entre la tensión arterial sistólica y diastólica con la presión de pulso.
Figura 3 – Dispersión de presión de pulso en relación con el porcentaje de grasa corporal calculada mediante Fórmula Palafolls, clasificado por sexo.
Comentario
Nuestra muestra poblacional presenta edad entre 40 y 60 años, con mayor cantidad de mujeres que hombres; por ser este grupo etario más afectado por trastornos cardiovasculares y complicaciones metabólicas14, se constituye en muestra apta para los fines propuestos.
En los valores descriptivos encontramos que el IMC se encuentra dentro de la franja de sobrepeso. La composición corporal es francamente alta en su %GC, lo que define al grupo con estas características antropométricas con aumento de riesgo cardiovascular15 y metabólico. Otros valores que se relacionan con dicho posicionamiento son los de estimación de resistencia insulínica periférica al igual que la TAS y la PP16.
La PP está definida extensamente en la bibliografía como la diferencia entre la TAS y la TAD; genera un valor con franca relación con el riesgo cardiovascular17. Estos mismos autores adoptan como punto de corte 50 mmHg y dividen a la población en dos grupos bien definidos. La fisiopatología de las condiciones de pacientes con mayor riesgo cardiovascular relaciona al PP con la TAS más que con la tensión diastólica; por tanto, constituye una conexión con el grado de rigidez de la pared vascular, que, como sabemos, se encuentra aumentada en dichos pacientes.
Además de los factores antes descritos, la edad del paciente y algunas condiciones del entorno ambiental, como también factores genéticos, variantes polimórficas de la fibrilina 1, receptores tipo 1 de angiotensina II y del receptor de endotelina18, son fenómenos que generan hipoxia y producen cambios con pérdida de estructuras elásticas en la pared arterial, que son reemplazadas por tejido conectivo cuya flexibilidad se ve comprometida19. Estas condiciones vinculan a la PP con enfermedad coronaria, isquemia cerebral y fallo cardiaco20-22.
En nuestro caso estudiamos en primera instancia la relación entre la PP (con punto de corte en 50 mmHg) con la resistencia insulínica periférica; los resultados obtenidos no fueron estadísticamente significativos. Mediante la técnica de la clasificación del percentil correspondiente modificamos el punto de corte en la PP al percentil de HOMA IR 3,2 (percentil 63); con finalidad metabólica se posicionó el punto de corte de la PP en 62 mmHg.
La comparación de medias obtenida en los valores antropométricos y hemodinámicos clasificados según HOMA IR con punto de corte en 3,2 mostró significación estadística en todos los parámetros, excepto la talla, que no cuenta con implicación desde el punto de vista metabólico.
En sujetos con y sin DM 2, el aumento de la PP es predictivo de muerte cardiovascular de forma indepenciente23; la resistencia a insulina en órganos periféricos es pronóstico de desarrollo de eventos cardiovasculares, modificación del grosor arterial, reducción del flujo general y coronario25. El espesor de la pared arterial se relaciona de forma directa con la remodelación ventricular y su grosor, modificación de la fracción de eyección26, alteraciones que sustentan el riesgo cardiovascular de este parámetro.
En pacientes con DM2 y obesidad, portadores de resistencia insulínica periférica, la masa de células beta pancreáticas se encuentra reducida como consecuencia de una acción mediada por apoptosis y necrosis26,27. Estos mecanismos están relacionados con hipoxia por afectación de la microcirculación y modificaciones genéticas ya descritas19.
En la figura 1 podemos evidenciar cuán diferentes se muestran los valores de TAS, TAD y PP en relación con HOMA IR: visualmente se demuestra lo expresado por los resultados estadísticos proporcionados.
Podemos ver la relación entre los valores de la PP y las TAS y TAD en la figura 2, donde muestra una franca correlación lineal positiva con la variable sistólica, sinónimo de la expresión de una rigidez de pared aumentada en el contexto de una menor expansión de la sección vascular al paso del volumen sistólico y relacionado con hipoxia y fibrosis, condiciones ampliamente vinculadas con la RIP19-21,26,27.
En el estudio de las probabilidades de sufrir resistencia insulínica periférica estudiamos la relación que vincula el IMC, el %GC y la PP en el punto de corte de riesgo cardiovascular (50 mmHg) y el desarrollado en nuestro trabajo con finalidad metabólica (62 mmHg). Encontramos ausencia total de relación en el caso del estudio con valores del primer punto de corte de PP, pero significativo para nuestra propuesta tanto en IMC (OR= 81 %) para SP+OB, y en exceso de %GC (79 %).
Estos hallazgos muestran eficacia en los valores de estimación de %GC como del punto de corte establecido de PP para la estimación de las modificaciones metabólicas.
En renglones inferiores de la tabla 3 podemos comprobar el cálculo de la odds ratio de los valores de PP con resultados iguales o mayores a 62 mmHg. En este caso se llega al punto de 108 % de probabilidades, lo que nos hace reflexionar sobre la implicación que presenta el desorden metabólico de la resistencia insulínica periférica y las modificaciones en el tejido elástico cardiovascular, con efectiva modificación de la TAS y PP, como se evidencia en el gráfico correspondiente.
El impacto de la afectación metabólica con estos valores de PP (62 mmHg) no es igual que cuando se evalúa el riesgo cardiovascular con valores de 50 mmHg, con los que los resultados obtenidos no son significativos.
Si atendemos a que la odds ratio muestra probabilidad y es una medida de la magnitud de efecto28, al llegar a estos valores de clasificación de un paciente estamos intuyendo el daño sufrido por el tejido vascular en cuanto a su elasticidad reducida, que se relaciona con un trastorno metabólico que implica la vinculación de fenómenos fisiopatológicos metabólicos y su impacto cardiovascular, a través de medidas tan básicas y elementales como el % GC calculado, el IMC, la TAS y la PP.
El estudio de la edad como variable de confusión, con punto de corte en 45 años, muestra en análisis estratificado diferencia significativa. Por ello se analiza mediante regresión logística este parámetro y se obtienen resultados no significativos. El coeficiente de variabilidad estudiada por regresión lineal solo logra explicar un valor de 21 %, que no es significativo según los resultados obtenidos.
El estudio del sexo como factor de confusión no muestra significación en el análisis de la varianza de ausencia de diferencia significativa, por lo que nuestro tratamiento general se sostiene.
Las limitaciones de nuestro trabajo se centran en la imposibilidad en nuestro servicio de poder contar con una medición de la grasa corporal. A la vez, nuestra muestra poblacional es de un tamaño que nos permite solo describir una condición con alta probabilidad, aunque con posibilidad de poder ser aplicada en la consulta asistencial.
Conclusión
El exceso de grasa corporal unido a la detección de valores de PP iguales o superiores a 62 mmHg constituye un predictor de alta probabilidad de padecer resistencia insulínica periférica.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- Hubert HB, Feinleib M, McNamara PM, Castelli WP. Obesity as an independent risk factor for cardiovascular disease: a 26-year follow-up of participants in the Framingham Heart Study. Circulation. 1983; 67: 968-77.
- Kannel WB, Plehn JF, Cupples LA. Cardiac failure and sudden death in the Framingham Study. Am Heart J. 1988; 115: 869-75.
- Dublin S, French B, Glazer NL, Wiggins KL, Lumley T, Psaty BM, et al. Risk of new-onset atrial fibrillation in relation to body mass index. Arch Intern Med. 2006; 166: 2322-8.
- Wang TJ, Parise H, Levy D, D’Agostino RB, Wolf PH, Vasan RS, et al. Obesity and the risk of new-onset atrial fibrillation. JAMA. 2004; 292: 2471-7.
- Chen C, Cohrs CM, Stertmann J, Bozsak R, Speier S. Human beta cell mass and function in diabetes: recentadvances in knowledge and technologies to understand disease pathogenesis. Mol Metab. 2017; 6: 943-57.
- Cernea S, Dobreanu M. Diabetes and beta cell function: from mechanisms to evaluation and clinical implications, Biochem Med (Zagreb). 2013; 23: 266-80.
- León BM, Maddox TM. Diabetes and cardiovasculardisease: epidemiology, biological mechanisms, treatmentrecommendations and future research. World J Diabetes. 2015; 6: 1246-58.
- Kelly RP, Tunin R, Kass DA. Effect of reduced aorticcompliance on cardiac efficiency and contractile function ofin situ canine left ventricle, Circ Res. 1992; 71: 490-502.
- Alfie J, Waisman GD, Galarza CR, Camera MI. Contribution of stroke volume to the change in pulsepressure pattern with age. Hypertension. 1999; 34: 808-12.
- Bangalore S, Messerli FH, Franklin SS, Mancia G, Champion A, Pepine CJ. Pulse pressure and risk ofcardiovascular outcomes in patients with hypertension andcoronary artery disease: an INternational VErapamilSR-trandolapril STudy (INVEST) análisis. Eur Heart J. 2009; 30: 1395-401.
- Panagiotakos DB, Kromhout D, Menotti A, Chrysohoou C, Dontas A, Pitsavos C, et al. Therelation between pulse pressure and cardiovascularmortality in 12,763 middle-aged men from various parts ofthe world: a 25-year follow-up of the seven countries study. Arch Intern Med. 2005; 165: 2142-7.
- Lee KS, Gi MY, Cha JA, Lee JM, Jung SH, Yoon H. The relationship between pulse pressure, insulin resistance, and beta cell function in non-diabetic Korean adults. Prim Care Diabetes. 2019; 13: 422-9.
- Zhang L, Wang B, Wang C, Li L, Ren Y, Zhang H, et al. High pulse pressure isrelated to risk of type 2 diabetes mellitus in Chinese middle-aged females. Int J Cardiol. 2016; 220: 467471.
- Formiguera X. Circunferencia de la cintura y riesgo cardiovascular en población española. Clin Invest Arteriosclerosis. 2007; 19: 90-101.
- Castellano JM, Narula J, Castillo J, Fustera V. Promoción de la salud cardiovascular global: estrategias, retos y oportunidades. Rev Esp Cardiol. 2014; 67: 724-30.
- Estadella C, Vázquez S, Oliveras A. Rigidez arterial y riesgo cardiovascular. Hipert Riesgo Vasc. 2010; 27: 203-10.
- Kannel WB, Wolf PA, McGee DL, Dawber TR, McNamara P, Castelli WP, et al. Systolic blood pressure, arterial rigidity, and risk of stroke. The Framingham study. JAMA. 1981; 245: 1225-9.
- Hernández Gárciga FF, Gonzalez Chacón Y. Presión del pulso y su relación con el riesgo cardiovascular incrementado. Rev Cub Investig Biomed. 2015; 34: 245-53.
- Oliver JJ, Webb DJ. Noninvasive Assessment of Arterial Stiffness and risk of Atherosclerotic Events. Arterioscler Thromb Vasc Biol. 2003; 23: 554-66.
- Laurent S, Katsahian S, Massot C, Tropeano A I, Gautier I, Laloux B, et al. Aortic StiffnessIs an Independent Predictor of Fatal Stroke in Essential Hypertension. Stroke. 2003; 34: 1203-6.
- Egan BM, Kai B, Wagner CS, Fleming DO, Henderson JH, Chandler AH, et al. Low blood pressure isassociated with greater risk for cardiovascular events intreated adults with and without apparenttreatment-resistant hypertension. J Clin Hypertens (Greenwich). 2017; 19: 241-9.
- Franklin SS, Khan SA, Wong ND, Larson MG, Levy D. Is pulse pressure useful in predicting risk for coronary heartdisease? The Framingham heart study. Circulation. 1999; 100: 354-60.
- Vaccarino V, Holford TR, Krumholz HM. Pulse pressureand risk for myocardial infarction and heart failure in theelderly. J Am Coll Cardiol. 2000; 36: 130-8.
- Gomadam P, Shah A, Qureshi W, Yeboah PN, Freedman BI, Bowden D, et al. Blood pressureindices and cardiovascular disease mortality in persons with or without diabetes mellitus. J Hypertens. 2018; 36: 85-92.
- Westergren HU, Michaëlsson E, Blomster JI, Miliotis T, Svedlund S, Gan LM. Determinants of coronary flow reservein non-diabetic patients with chest pain without myocardial perfusion defects. PLoS One. 2017; 12: e0176511.
- Ohyama Y, Ambale-Venkatesh B, Noda C, Chugh AR, Teixido-Tura G, Kim JY, et al. Association of aortic stiffness with left ventricular remodeling and reduced left ventricular function measured by magnetic resonance imaging: The multi-ethnic study of atherosclerosis. Circ Cardiovasc Imaging. 2016; 9: e004426.
- Hedblad B, Nilsson P, Engström G, Berglund G, Janzon L. Insulin resistance in non-diabetic subjects is associatedwith increased incidence of myocardial infarction anddeath. Diabet Med. 2002; 19: 470-5.
- Dominguez-Lara SA. El odds ratio y su interpretación como magnitud del efecto en investigación. Educación Med. 2018; 19: 65-6.