Artículo Original
Información del artículo
Historia del artículo:
Recibido el 12 de febrero de 2022
Aceptado el 4 de abril de 2022
On-line el 23 de mayo de 2022
Palabras clave:
Impacto clínico
Impacto económico
Anticoagulación
Fibrilación auricular no valvular
*Autor para correspondencia
Correo electrónico:
ma_casado@porib.com
(M.Á. Casado Gómez).
Keywords:
Clinical impact
Economic cost
Anticoagulation
Non-valvular atrial fibrillation
Vivencio Barriosa, Isabel Egocheaga Cabellob, Olga Gavín Sebastiánc, Alfonso Martín Martínezd, Javier Gallardo-Escuderoe, Ana de las Heras Vidale, Javier Soto Álvarezf, Ainara Echeto Garcíag, Miguel Ángel Casado Gómeze,*, Sergio Cinza-Sanjurjoh
aServicio de Cardiología. Hospital Universitario Ramón y Cajal. Madrid. bCentro de Salud Isla de Oza. Madrid. cServicio de Hematología. Hospital Clínico Universitario Lozano Blesa. Zaragoza. dServicio de Urgencias. Hospital Universitario. Móstoles (Madrid). ePharmacoeconomics & Outcomes Research Iberia (PORIB). Madrid. fFarmacoeconomía e Investigación de Resultados, Pfizer S.L.U. Madrid. gHealth Economics and Outcomes Research. Bristol-Myers Squibb. Madrid. hInstituto de Investigación Sanitaria. Santiago de Compostela (La Coruña).
Resumen
Objetivo. Evaluar el impacto clínico y económico de no tratar con anticoagulantes orales (ACO) a los pacientes con fibrilación auricular no valvular (FANV) que presentan un riesgo cardioembólico medio-alto en España.
Materiales y Métodos. Se desarrolló un análisis coste-consecuencia, estimando diferencias en eventos cardioembólicos, sangrados mayores, mortalidad por cualquier causa, años potenciales de vida perdidos (APVP) y costes asociados, entre un escenario actual, reflejando la presente situación en España con un 37,4 % de estos pacientes sin tratamiento anticoagulante, frente a un escenario alternativo, en el cual se aumentaba el número de pacientes en tratamiento anticoagulante, para ajustarse a las recomendaciones de las guías clínicas. Se estimó población diana, tasas de eventos y costes (€, 2021) de fuentes nacionales. La perspectiva fue del Sistema Nacional de Salud con un año de horizonte temporal. Se realizaron análisis de sensibilidad para evaluar la consistencia de los resultados.
Resultados. Se analizó una cohorte hipotética de 937.592 pacientes. En comparación con el escenario actual, el tratamiento con ACO evitaría en el escenario alternativo un total de 927, 1.854, 2.781 y 3.709 episodios clínicos, en función del aumento de pacientes anticoagulados (25 %, 50 %, 75 % y 100 % respectivamente), así como un máximo de 195.598 APVP. Los costes evitados alcanzarían los 23.524.170 €. Los análisis de sensibilidad situaron los costes evitados en un máximo de 25.859.036 €.
Conclusiones. Aumentar el tratamiento con ACO en pacientes con FANV y riesgo cardioembólico medio-alto en España generaría mejores resultados en salud y menores costes asociados y fomentaría un uso más eficiente de los recursos sanitarios.
© 2022 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Clinical and economical impact of anticoagulation/no anticoagulation in patients with non-valvular atrial fibrillation in Spain
Abstract
Objectives. To assess the clinical and economic impact of not treating with oral anticoagulants (OAC) patients with non-valvular atrial fibrillation (NVAF) who present a medium-high cardioembolic risk in Spain.
Methods. A cost-consequence analysis was performed, estimating differences in cardioembolic events, major bleeding, all-cause mortality, potential years of life lost (PYLL), and associated costs, between a current scenario, which reflected the present situation in Spain with 37.4% of patients without anticoagulant treatment, compared to an alternative scenario, where the number of patients on anticoagulant treatment was increased, in order to comply with the recommendations of clinical guidelines. Target population, event rates and costs (€, 2021) were estimated from national sources. The perspective was of the National Health System with a time horizon of one year. Sensitivity analyses were performed to assess the robustness of the results.
Results. A hypothetical cohort of 937,592 patients was analysed. Compared with the current scenario, treatment with OAC would prevent a total of 927, 1,854, 2,781 and 3,709 clinical events in the alternative scenario, depending on the increase in anticoagulated patients (25%, 50%, 75% and 100%, respectively), as well as a maximum of 195,598 PYLL. Avoided costs could reach €23,524,170. The results of the sensitivity analyses place the avoided costs at a maximum of €25,859,036.
Conclusions. Increasing treatment with OAC in patients with NVAF and medium-high cardioembolic risk in Spain would generate better health outcomes and diminution of related costs, promoting a more efficient use of health resources.
© 2022 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Introducción
La fibrilación auricular no valvular (FANV) es una enfermedad que padece en torno al 4 % de la población española, con una tendencia notablemente creciente a partir de los 65 años1,2. La incidencia de la FANV en países desarrollados es elevada (Europa y Estados Unidos); se estima que 1 de cada 4 adultos acabará padeciendo FANV a lo largo de su vida3.
La FANV supone una elevada carga asistencial y económica para los sistemas de salud y los pacientes, ya que se asocia con un aumento del riesgo de ictus y otras complicaciones clínicas, con el consecuente impacto en disminución de la calidad de vida relacionada con la salud y aumento de la mortalidad de estos pacientes4,5.
El tratamiento de elección para la prevención de episodios cardioembólicos y mortalidad en pacientes con FANV y riesgo cardioembólico medio-alto son los anticoagulantes orales (ACO), que comprenden los antagonistas de la vitamina K (AVK) y los anticoagulantes orales de acción directa (ACOD)3,6, que en las últimas guías de práctica clínica son posicionados como la principal estrategia en el abordaje terapéutico del paciente con FANV7. A pesar de ello, aproximadamente el 20-30 % de los pacientes con FANV con riesgo moderado-alto de padecer un ictus están recibiendo un tratamiento inadecuado, como antiagregantes plaquetarios (AAP) o, directamente, no recibiendo ningún tratamiento específico para la prevención del ictus asociado a FANV8,9. Este inadecuado abordaje de la patología se traduce en un incremento en el riesgo de sufrir episodios cardioembólicos y mortalidad2,10.
Aunque se dispone de datos sobre el número de pacientes con FANV candidatos a recibir tratamiento farmacológico con ACO en España1,2,11,12, se desconoce a fecha de hoy el impacto clínico y económico de no anticoagular a este grupo de pacientes.
El objetivo de este trabajo fue, por tanto, evaluar de forma conjunta el impacto de los episodios clínicos, consumo de recursos sanitarios y mortalidad, asociados a la ausencia de tratamiento anticoagulante en pacientes con FANV susceptibles de ser tratados con ACO. Además, se analizó la situación actual de estos pacientes en España y se estimó, desde la perspectiva del Sistema Nacional de Salud (SNS) español, la disminución en número de episodios clínicos y costes evitados asociados al aumento del número de pacientes anticoagulados, lo cual significaría incrementar el grado de adecuación a las recomendaciones de las guías de práctica clínica7.
Material y métodos
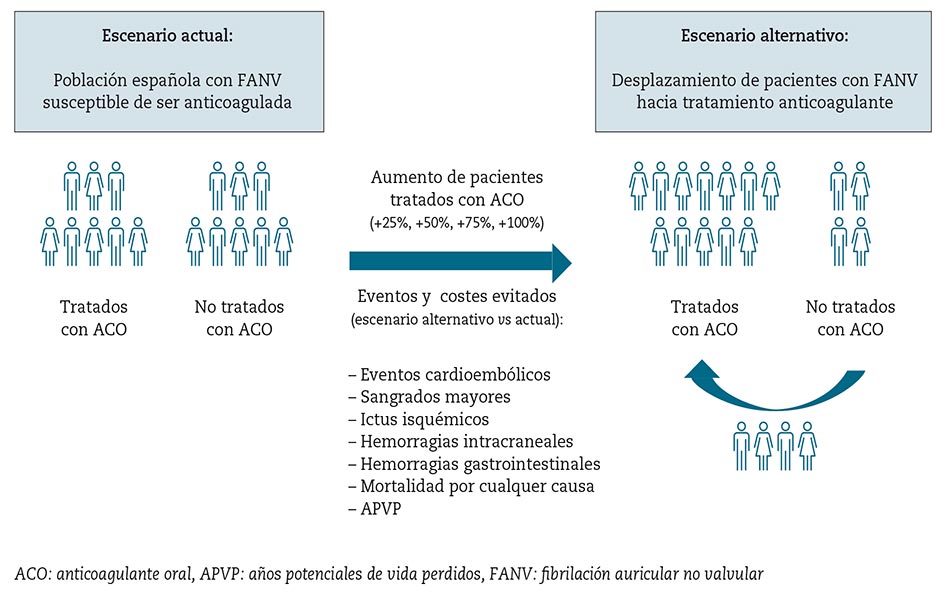
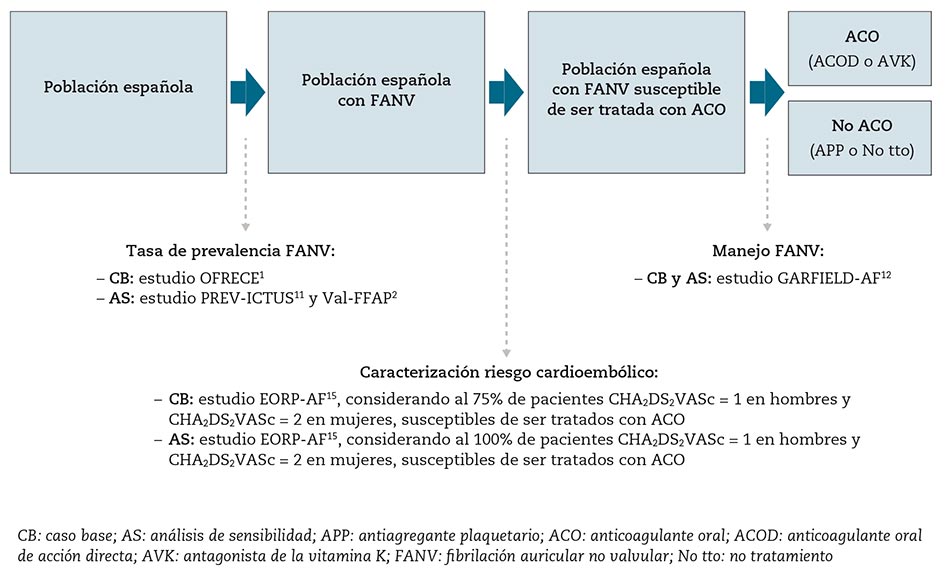
Por medio del programa Microsoft Excel 2013 se desarrolló un modelo de análisis coste-consecuencia13, para reflejar tanto el impacto económico (costes) como los resultados en salud (consecuencias), derivados del tratamiento o no tratamiento con ACO de los pacientes con FANV susceptibles de ser anticoagulados en España. A partir de esta población diana, se plantearon dos escenarios: escenario actual y escenario alternativo (figura 1).
En el escenario actual, a partir de datos de estudios en vida real (RWE, del inglés Real World Evidence) publicados en España, se analizó la situación y el abordaje terapéutico de la población diana, para estimar el número de pacientes que están en tratamiento con ACO (AVK o ACOD) o sin tratamiento con ACO (AAP o ausencia de tratamiento) en España. En el escenario alternativo, partiendo del número de pacientes no anticoagulados del escenario actual, se desplazó una proporción de estos pacientes hacia el tratamiento con ACO (+25 %, +50 %, +75 % y +100 %), lo que reflejaría un aumento paulatino del cumplimiento de las recomendaciones de las guías clínicas3.
Los resultados del análisis se expresaron como número de episodios clínicos y costes evitados en los distintos supuestos del escenario alternativo en comparación con el escenario actual. El análisis fue desarrollado desde la perspectiva del SNS, evaluando costes sanitarios directos y considerando un horizonte temporal de un año.
El modelo analítico y los parámetros de partida fueron validados por un comité científico (1 cardiólogo, 1 hematólogo, 1 médico de urgencias y 2 médicos de atención primaria) con amplia experiencia en el abordaje de la FANV.
Población diana
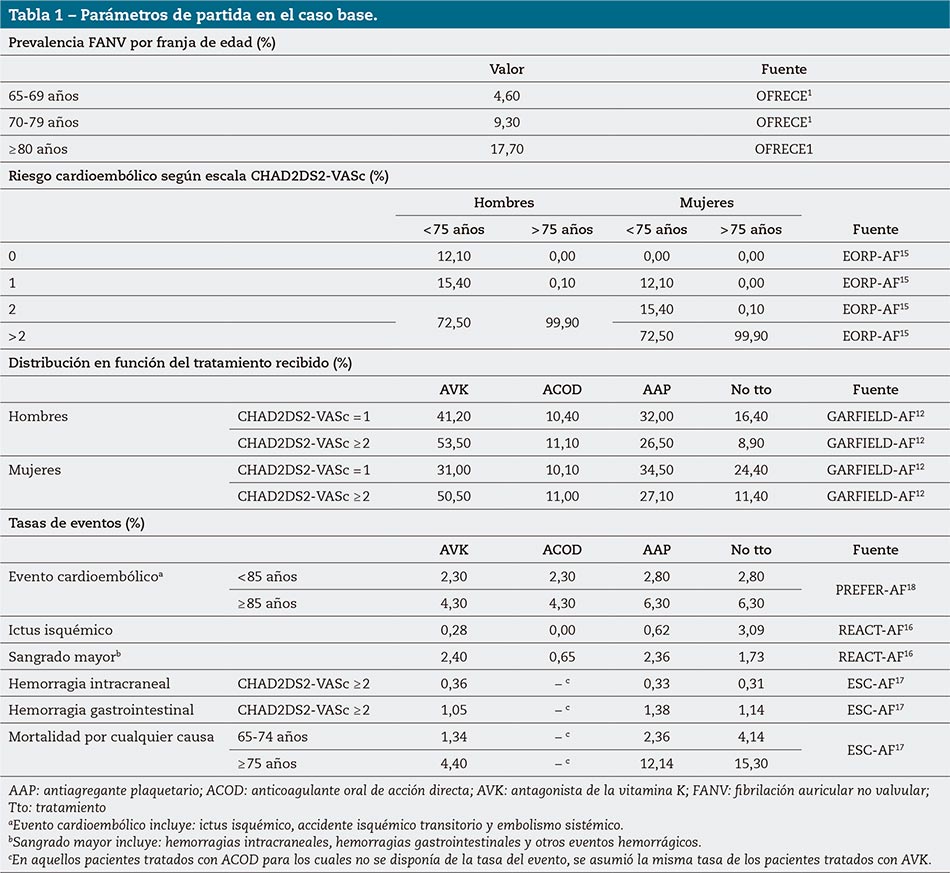
Se consideró como población diana a la cohorte de pacientes españoles con FANV, de al menos 65 años de edad, susceptibles de recibir tratamiento anticoagulante. Para estimar el número de pacientes con FANV de estas características presentes en España, se partió de la cifra de población residente en España de al menos 65 años de edad del Instituto Nacional de Estadística (INE)14, sobre la cual se aplicaron las tasas de prevalencia de FANV del estudio OFRECE1, desagregadas por franjas de edad y sexo. Para determinar qué pacientes eran susceptibles de ser tratados con ACO, se caracterizó a la población diana en función de su riesgo cardioembólico, por medio de la escala CHA2DS2-VASc, aplicando las tasas obtenidas en el estudio europeo EORP-AF15. En línea con las recomendaciones de las guías de práctica clínica de la Sociedad Europea de Cardiología (ESC)7, se consideró población susceptible de recibir tratamiento anticoagulante al 100 % de hombres con puntuación CHAD2DS2-VASc ≥ 2, y al 100 % de mujeres con CHAD2DS2-VASc ≥ 3. De acuerdo con la experiencia clínica del comité científico, también se consideró al 75 % de hombres con puntuación CHAD2DS2-VASc = 1 y al 75 % de mujeres con CHAD2DS2-VASc = 2. Estos pacientes fueron clasificados a su vez en 2 grupos: pacientes anticoagulados (AVK o ACOD) y no anticoagulados (AAP o ausencia de tratamiento), según datos del estudio GARFIELD-AF12 (tabla 1).
Adicionalmente, se llevaron a cabo análisis de sensibilidad utilizando otras tasas de prevalencia de FANV2,11 y modificando la proporción de pacientes a anticoagular según la puntuación CHAD2DS2-VASc (figura 2).
Resultados en salud
Se asoció a cada grupo de pacientes una tasa relativa de episodios clínicos: cardioembólicos (ictus isquémico, embolismo sistémico y accidente isquémico transitorio) y sangrados mayores (hemorragias intracraneales –HIC-, hemorragias gastrointestinales –HGI- y otros episodios hemorrágicos), así como el número de ictus isquémicos, HIC y HGI de forma desagregada16–18 (tabla 1).
Mortalidad por cualquier causa y años potenciales de vida perdidos
Se evaluó la mortalidad por cualquier causa y su impacto a través de la estimación de los años potenciales de vida perdidos (APVP)17,19. Para el cálculo de los APVP, se siguió la metodología de otras publicaciones de referencia20.
Costes
Los costes de los episodios clínicos fueron expresados en euros del año 2021, actualizándose desde el año de la fuente original a partir de la variación del Índice de Precios al Consumo (IPC)21 en los casos en que fuera necesario. El coste unitario de los episodios clínicos considerados se obtuvo de fuentes presentes en la literatura4,5,17,22.
Figura 1 – Representación esquemática del modelo coste-consecuencia.
Figura 2 – Estimación de la población diana en el caso base y en los análisis de sensibilidad.
Resultados
A partir de los datos epidemiológicos incluidos en la tabla 1, se estimó que existía un total de 951.099 pacientes con FANV y riesgo cardioembólico medio-alto en España, de los cuales un 37,4 % no recibían tratamiento con ACO. Esta cohorte total de pacientes contaba con una media de edad de 79,8 años; el 54,4 % eran mujeres y el 97,7 % de los pacientes presentaba un riesgo cardioembólico CHAD2DS2-VASc ≥ 2.
En el escenario actual, en que 355.529 pacientes no recibirían tratamiento anticoagulante, se estimaron 30.885 episodios cardioembólicos y 20.223 sangrados mayores, 6.028 ictus isquémicos, 3.224 HIC y 10.669 HGI, lo cual supuso un total de 51.109 episodios clínicos al año (suma de eventos cardioembólicos y sangrados mayores), lo que incurriría anualmente en un coste total de 282.243.596€ y 56.920 muertes por cualquier causa.
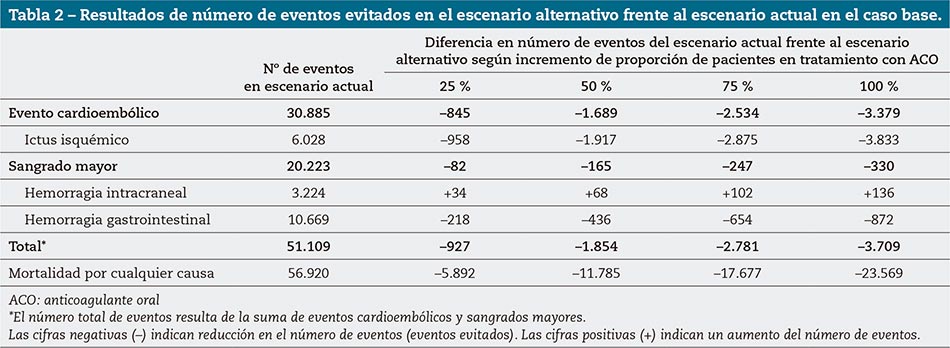
Al realizar la comparativa del escenario alternativo frente al escenario actual, se evitarían un total de 927, 1.854, 2.781 y 3.709 episodios clínicos anuales al desplazar el 25 %, 50 %, 75 % y 100 % de los pacientes sin tratamiento ACO a tratamiento con ACO, respectivamente (tabla 2).
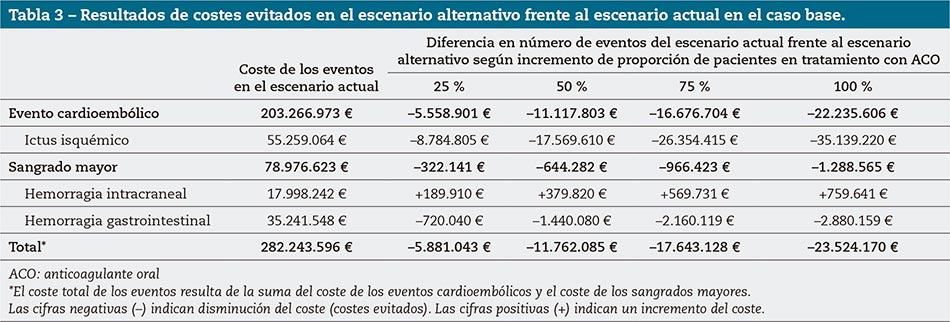
Esta disminución del número de episodios supondría una reducción de costes anuales, en el caso base, de 5.881.043 € (25 % del número de episodios), 11.762.085 € (50 %), 17.643.128 € (75 %) y 23.524.170 € (100 %), respectivamente (tabla 3).
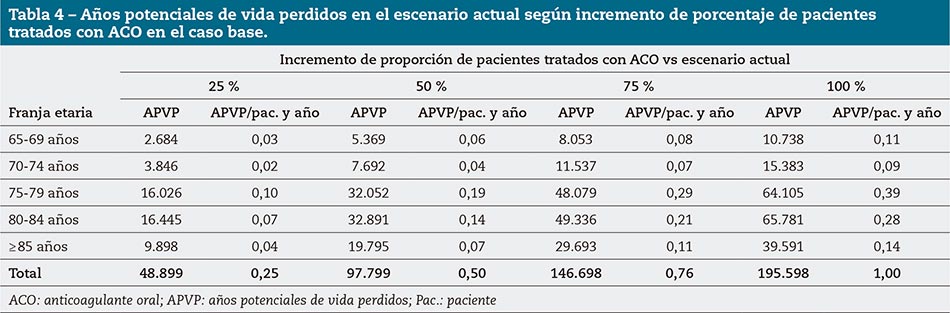
El incremento del número de pacientes anticoagulados evitaría, además, que en el escenario actual se perdieran hasta 195.598 años potenciales de vida (tabla 4).
Análisis de sensibilidad
Los resultados de los análisis de sensibilidad, considerados como diferencia en número de episodios del escenario actual frente al escenario alternativo según incremento de proporción de pacientes en tratamiento con ACO, utilizando distintas tasas de prevalencia de FANV y modificando las consideraciones iniciales sobre el riesgo cardioembólico, fueron consistentes con los resultados del caso base:
- Análisis de sensibilidad 1, considerando la tasa de prevalencia de FANV del estudio PREV-ICTUS11, la disminución del número de episodios supondría una reducción de costes anuales de 5.929.926 € (25 % del número de episodios), 11.859.851 € (50 %), 17.789.777 € (75 %) y 23.719.703 € (100 %), respectivamente.
- Análisis de sensibilidad 2, considerando la tasa de prevalencia de FANV del estudio Val-FAAP2, la disminución del número de episodios supondría una reducción de costes anuales de 6.464.759 € (25 % del número de episodios), 12.929.518 € (50 %), 19.394.277 € (75 %) y 25.859.036 € (100 %), respectivamente.
- Análisis de sensibilidad 3, considerando un 100 % de hombres CHAD2DS2-VASc ≥ 1 y 100 % de mujeres CHAD2DS2-VASc ≥ 2, la disminución del número de episodios supondría una reducción de costes anuales de 5.939.368 € (25 % del número de episodios), 11.878.736 € (50 %), 17.818.104 € (75 %) y 23.757.472 € (100 %), respectivamente.
Es decir, la reducción de costes anuales oscilaría entre 5.929.926 € y 25.859.036 € en función de las consideraciones de partida.
Comentario
En el presente trabajo, se realiza una estimación del número de pacientes con FANV en España y riesgo cardioembólico medio-alto con indicación de ser tratados con ACO, y se analiza el número de episodios clínicos, los costes y la mortalidad asociados a la ausencia de anticoagulación oral.
En este sentido, se comprobó cómo el incremento de la anticoagulación oral se asocia a una reducción de los episodios clínicos y mortalidad de los pacientes, y genera un ahorro de costes directos para el SNS español, que aumenta cuanto mayor es el porcentaje de pacientes en tratamiento con ACO.
Estudios previos han evaluado la carga clínica y económica relacionada con el mal control de la anticoagulación con AVK en pacientes con FANV en España. Se estima un impacto anual de 2.143 ictus isquémicos, 80.830 APVP, y costes asociados de aproximadamente 100 millones de euros20. Pero hasta la fecha, no existen publicaciones que evalúen el impacto clínico y económico de la ausencia de anticoagulación en pacientes con FANV e indicación para ACO en España, a pesar de que estudios recientes con pacientes españoles indican que un porcentaje importante de estos no están siendo anticoagulados12.
Existen diversas causas que pueden justificar el uso insuficiente de ACO en España: edad, presencia de comorbilidades, falta de adherencia al tratamiento, acceso limitado a ACOD en determinadas Comunidades Autónomas o limitación en el uso de AVK dada su dificultad en el control de la anticoagulación, entre otras6,15,16,23,24. Como ejemplo de este hecho en la práctica clínica habitual, el estudio EORP-AF reportó un menor nivel de anticoagulación oral en los pacientes mayores de 75 años de edad con enfermedad renal crónica, para quienes los AAP fueron la terapia de elección15. Esta mayor utilización de antiagregantes para evitar anticoagular a pacientes de mayor edad posiblemente es consecuencia de pretender buscar una estrategia que reduzca el riesgo de hemorragias. Recientemente, Raposeiras et al han mostrado cómo la anticoagulación cuenta con un balance beneficio-riesgo favorable en nonagenarios25, por lo que se debe priorizar la anticoagulación incluso en pacientes de edad avanzada7,15. La necesidad actual de que los pacientes con FANV y riesgo cardioembólico medio-alto sean anticoagulados resulta todavía más evidente con la presente pandemia de COVID-19, que ha sido estrechamente relacionada con un incremento del riesgo trombótico26.
El análisis de prevalencia de FANV en nuestro país se realizó a partir del estudio OFRECE1, ya que se consideró uno de los estudios de referencia de ámbito nacional con datos actualizados de prevalencia de FANV en España, desagregados por edad y sexo. Se descartaron estudios previos, como PREV-ICTUS11 y Val-FAAP2; sin embargo, se utilizaron en el análisis de sensibilidad para evaluar su impacto en los resultados.
En la evaluación del riesgo cardioembólico se utilizó la escala CHAD2DS2-VASc, por ser la escala de referencia en pacientes con fibrilación auricular7. Con relación a los pacientes con puntuación CHAD2DS2-VASc = 1 y mujeres con puntuación CHAD2DS2-VASc = 2, aunque las guías clínicas reconocen que la anticoagulación podría proporcionar beneficio clínico a estos pacientes, no existe una evidencia suficientemente sólida al respecto, y por ello se recomienda la evaluación individual del riesgo de este grupo de pacientes para decidir sobre la indicación del tratamiento anticoagulante7. En vista de estos precedentes, se decidió considerar al 75 % del total de estos pacientes como susceptibles de recibir tratamiento con ACO, a partir de las tendencias actuales de tratamiento en España y la experiencia clínica de los expertos participantes en este trabajo. Para evaluar la incertidumbre asociada a esta asunción, se efectuó un análisis de sensibilidad en el que se consideraron el 100 % de pacientes con estas puntuaciones. Una vez establecidas estas consideraciones, se seleccionó el estudio EORP-AF15 para la caracterización del riesgo cardioembólico de la población de referencia, asignando a cada grupo de pacientes una puntuación CHAD2DS2-VASc según su franja etaria.
Para analizar el abordaje actual de la FANV y la utilización de los distintos tratamientos farmacológicos (ACO o no ACO) en España, se tomó como referencia el estudio GARFIELD-AF12, ya que era el único que contaba con cifras desagregadas según el sexo y riesgo cardioembólico a través de la puntuación CHAD2DS2-VASc.
Resulta necesario mencionar que en el presente análisis no se ha asociado un coste a la mortalidad de los pacientes, así como tampoco se han tenido en cuenta costes directos no sanitarios ni costes indirectos, por lo que es probable que el impacto económico real de la ausencia de anticoagulación de los pacientes con FANV y riesgo cardiovascular medio-alto en España sea mayor que las cifras referidas en este trabajo.
Existen diversas consideraciones y limitaciones a tener en cuenta en este trabajo. En primer lugar, en el cálculo de la población diana se han aplicado las tasas de prevalencia del estudio OFRECE1, referidas por franjas etarias de 10 años a las cifras de población española del INE14, segmentadas por intervalos de edad de 5 años, lo que puede generar una infravaloración de la prevalencia de la FANV en los grupos de mayor edad para cada intervalo.
Otra de las limitaciones está relacionada con las tasas de algunos de los episodios clínicos considerados. En el estudio REACT-AF16, los datos no estaban desagregados en función de la puntuación CHAD2DS2-VASc del paciente, por lo que se ha tenido que asumir la misma tasa de ictus isquémicos y sangrados mayores para todos los pacientes considerados en el análisis, independientemente de su riesgo cardioembólico. Del mismo modo, el estudio ESC-AF17 no disponía de datos para pacientes tratados con ACOD, por lo que se asumió para este grupo de pacientes la misma tasa que para los tratados con AVK, lo cual puede haber provocado una sobreestimación del número de episodios y costes asociados en estos pacientes.
En cualquier caso, ambos aspectos supondrían que los resultados reflejarían el mejor escenario posible, ya que conducirían a una infraestimación de la prevalencia y de la incidencia de episodios.
Las tasas de HIC se obtuvieron del estudio ESC-AF17, similares entre los pacientes que no reciben ningún tratamiento, los tratados con AAP y los tratados con AVK. Esta circunstancia puede justificarse de varias maneras: puede existir un sesgo inherente a los estudios de RWE dadas sus características, puesto que, en este caso, los pacientes que presentan un mayor riesgo de sangrado podrían no estar siendo tratados con anticoagulantes ni antiagregantes precisamente por esto, lo cual elevaría las tasas de las hemorragias, aun perteneciendo a un grupo de menor riesgo al no ser tratados. Si bien esto pudiera ser una limitación, dicho estudio fue realizado con una muestra de pacientes representativa (22.205 pacientes con FANV en España), que refleja un escenario que se acerca a la situación real, con un aumento progresivo del uso de las terapias anticoagulantes en pacientes con FANV. Además, otras publicaciones han expresado resultados similares a los de este estudio. El trabajo de Friberg et al mostró la misma tasa de HIC de 0,6 % tanto en los pacientes que recibieron warfarina como en los que no fueron tratados27; y otro estudio desarrollado en Suecia registró una tasa de accidente cerebrovascular hemorrágico del 0,6 % con warfarina, 0,6 % con aspirina y 0,4 % sin tratamiento28. En esta misma línea, en los ensayos clínicos con AVK, ACOD o AAP, en los que no existe una pauta de prescripción influida por el riesgo hemorrágico de los pacientes, se mostraron tasas similares de hemorragia. Así, el estudio AVERROES29, que comparó apixabán con ácido acetilsalicílico, mostró una incidencia de HIC del 0,4 % por año para ambas moléculas; o el estudio ARISTOTLE30, que comparó apixabán frente a warfarina, mostró una incidencia del 0,33 % y 0,8% por año, respectivamente.
Otro de los aspectos a reseñar es el hecho de que las tasas de episodios fueron extraídas de distintas publicaciones de referencia (tabla 1). Estas publicaciones fueron seleccionadas al ser las únicas referidas en la bibliografía que incluían información sobre episodios clínicos en una cohorte de pacientes españoles con FANV en función de edad, tratamiento farmacológico o puntuación CHAD2DS2-VASc. En el análisis se presentan los resultados de episodios cardioembólicos tomando como referencia las tasas del estudio PREFER-AF18 y las tasas de sangrados mayores del estudio REACT-AF16; en ambos casos se trata de variables compuestas formadas por episodios particulares cuyas tasas no se encontraban desagregadas. Por ello, para reflejar mejor el impacto de la ausencia de anticoagulación en episodios clínicos concretos, se tomaron las tasas de ictus isquémicos del estudio REACT-AF16 y las tasas de HIC y HGI del estudio ESC-AF17. Al provenir estas tasas individuales de estudios distintos, no se puede establecer que el número específico de episodios particulares (ictus isquémico, HIC y HGI) reportados en este análisis estén contemplados en las cifras de episodios cardioembólicos y sangrados mayores. Por consiguiente, y para evitar una doble contabilización y solapamiento de episodios clínicos, el número total de los episodios evitados únicamente hace referencia a la suma de los cardioembólicos y los sangrados mayores, basadas en las tasas de los estudios PREFER-AF18 y REACT-AF16. Este supuesto puede llegar a infraestimar el impacto en los eventos evitados totales, ya que el número de ellos en las variables individuales (ictus isquémico, HIC y HGI) es mayor que el que se observa en las variables compuestas (cardioembólicos y sangrados mayores) (tabla 2).
A pesar de estas limitaciones, los resultados reportados ponen de manifiesto la relevancia del impacto clínico y económico de la ausencia de anticoagulación en los pacientes con FANV con riesgo cardioembólico medio-alto en España.
Conclusiones
A partir de los resultados del presente análisis, aumentar el número de pacientes con FANV y riesgo cardioembólico medio-alto en tratamiento con ACO, para adecuarse a las actuales recomendaciones de las guías de práctica clínica, generaría un descenso en el número de episodios cardioembólicos totales en estos pacientes, y evitaría unos costes asociados que podrían ascender hasta los 25 millones de euros.
Estas cifras subrayan la creciente necesidad de adoptar estrategias que promuevan el incremento de pacientes con FANV tratados con ACO en nuestro país, con el fin de obtener mejores resultados en salud para los pacientes y promover una mayor eficiencia para el SNS.
Financiación
El presente trabajo ha sido financiado por Bristol Myers Squibb y Pfizer.
Agradecimientos
El análisis objeto de este artículo fue diseñado por Pharmacoeconomics & Outcomes Research Iberia (PORIB), una consultora especializada en Evaluación Económica de Intervenciones Sanitarias. Los autores quieren agradecer a Ramón de Burgos Pol su inestimable apoyo y colaboración en el desarrollo de este proyecto.
Conflicto de intereses
V. Barrios, O. Gavín, I. Egocheaga, A. Martín y S. Cinza-Sanjurjo declaran no tener conflictos de intereses para este artículo. J. Soto es empleado de Pfizer. A. Echeto es empleado de Bristol Myers Squibb. J. Gallardo-Escudero, A. de las Heras y M.Á. Casado son empleados de PORIB, y recibieron honorarios por parte de Bristol Myers Squibb y Pfizer por sus servicios de consultoría con relación al desarrollo de este trabajo.
Bibliografía
- Gómez-Doblas JJ, Muñiz J, Martin JJA, Rodríguez-Roca G, Lobos JM, Awamleh P, et al. Prevalencia de fibrilación auricular en España. Resultados del estudio OFRECE. Rev Esp Cardiol. 2014; 67: 259-69.
- Barrios V, Calderón A, Escobar C, de la Figuera M. Pacientes con fibrilación auricular asistidos en consultas de atención primaria. Estudio Val-FAAP. Rev Esp Cardiol. 2012; 65: 47-53.
- Kirchhof P, Benussi S, Kotecha D, Ahlsson A, Atar D, Casadei B, et al. Guía ESC 2016 sobre el diagnóstico y tratamiento de la fibrilación auricular, desarrollada en colaboración con la EACTS. Rev Esp Cardiol. 2017; 70(1): 50.e1-50.e84.
- Alvarez-Sabín J, Quintana M, Masjuan J, Oliva-Moreno J, Mar J, González-Rojas N, et al. Economic impact of patients admitted to stroke units in Spain. Eur J Health Econ. 2017; 18: 449-58.
- Ministerio de Sanidad, Consumo y Bienestear Social. Instituto de Información Sanitaria. Registro de altas – CMBD. Disponible en: https://pestadistico.inteligenciadegestion.mscbs.es/publicoSNS/C/rae-cmbd/rae-cmbd/grupos-relacionados-por-el-diagnostico-grd/grd-estadisticos-por-comunidad-autonoma-grupo-de-hospitales-servicios; 2021 [consultada el 30 de abril de 2021].
- Agencia Española de Medicamentos y Productos Sanitarios. Criterios y recomendaciones generales para el uso de los anticoagulantes orales directos (ACOD) en la prevención del ictus y la embolia sistémica en pacientes con fibrilación auricular no valvular. Disponible en: https://www.aemps.gob.es/medicamentosUsoHumano/informesPublicos/docs/criterios-anticoagulantes-orales.pdf; 2016 [consultada el 5 de enero de 2021].
- Hindricks G, Potpara T, Dagres N, Arbelo E, Bax JJ, Blomström-Lundqvist C, et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS): The Task Force for the diagnosis and management of atrial fibrillation of the European Society of Cardiology (ESC) Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. Eur Heart J. 2021; 42: 373-498.
- Polo García J, Vargas Ortega D, Formiga F, Unzueta I, Fernández de Cabo S, Chaves J. Profiling of patients with non-valvular atrial fibrillation and moderate-to-high risk of stroke not receiving oral anticoagulation in Spain. Semergen. 2019; 45: 396-405.
- Huisman MV, Rothman KJ, Paquette M, Teutsch C, Diener H-C, Dubner SJ, et al. The changing landscape for stroke prevention in AF: Findings From the GLORIA-AF registry phase 2. J Am Coll Cardiol. 2017; 69: 777-85.
- Ogilvie IM, Newton N, Welner SA, Cowell W, Lip GYH. Underuse of oral anticoagulants in atrial fibrillation: a systematic review. Am J Med. 2010; 123: 638-45.e4.
- Cea-Calvo L, Redón J, Lozano JV, Fernández-Pérez C, Martí-Canales JC, Llisterri JL, et al. Prevalencia de fibrilación auricular en la población española de 60 o más años de edad. Estudio PREV-ICTUS. Rev Esp Cardiol. 2007; 60: 616-24.
- Lip GYH, Rushton-Smith SK, Goldhaber SZ, Fitzmaurice DA, Mantovani LG, Goto S, et al. Does sex affect anticoagulant use for stroke prevention in nonvalvular atrial fibrillation?: The prospective global anticoagulant registry in the FIELD-Atrial fibrillation. Circ Cardiovasc Qual Outcomes. 2015; 8: S12-20.
- Mauskopf JA, Paul JE, Grant DM, Stergachis A. The role of cost-consequence analysis in healthcare decision-making. Pharmacoeconomics. 1998; 13: 277-88.
- Instituto Nacional de Estadística. Población residente en España por año, sexo y edad. Disponible en: https://www.ine.es/jaxiT3/Datos.htm?t= 31304#!tabs-tabla; 2020 [consultada el 30 de noviembre de 2020].
- Fumagalli S, Said SAM, Marchionni N, Boriani G, Rasmussen LH. Age-related differences in presentation, treatment, and outcome of patients with atrial fibrillation in Europe: The EORP-AF general pilot registry (EURObservational Research Programme-Atrial Fibrillation). JACC Clin Electrophysiol. 2015; 1: 326-34.
- de Andrés-Nogales F, Oyagüez I, Betegón-Nicolás L, Canal-Fontcuberta C, Soto-Álvarez J. Situación del tratamiento anticoagulante oral en pacientes con fibrilación auricular no valvular en España. Estudio REACT-AF. Rev Clin Esp (Barc). 2015; 215: 73-82.
- Giner-Soriano M, Roso-Llorach A, Vedia Urgell C, Castells X, Capellà D, Ferreira-González I, et al. Effectiveness and safety of drugs used for stroke prevention in a cohort of non-valvular atrial fibrillation patients from a primary care electronic database: Real-use data on stroke prevention in atrial fibrillation. Pharmacoepidemiol Drug Saf. 2017; 26: 97-107.
- Patti G, Lucerna M, Pecen L, Siller-Matula JM, Cavallari I, Kirchhof P, et al. Thromboembolic risk, bleeding outcomes and effect of different antithrombotic strategies in very elderly patients with atrial fibrillation: A sub-analysis from the PREFER in AF (PREvention oF Thromboembolic Events-European Registry in Atrial Fibrillation). J Am Heart Assoc. 2017; 6: e005657.
- Instituto Nacional de Estadística. Tablas de mortalidad proyectadas 2016-2065: Esperanza de vida por edad y sexo. Disponible en: https://ine.es/jaxi/Datos.htm?path= /t20/p278/p04/e2/l0/&file= 01002.px#!tabs-tabla; 2020 [consultada el 30 de noviembre de 2020].
- Barrios V, Cinza-Sanjurjo S, Gavín O, Egocheaga I, Burgos-Pol R, Soto J, et al. Carga y coste del mal control de la anticoagulación con antagonistas de la vitamina K en pacientes con fibrilación auricular no valvular en España. Rev Esp Cardiol. 2021; 74: 773-80.
- Instituto Nacional de Estadística. Cálculo de variaciones del Índice de Precios de Consumo. Disponible en: https://www.ine.es/calcula/calcula.do; 2021 [consultada el 30 de abril de 2021].
- Oblikue Consulting. Base de datos de costes sanitarios eSalud. Disponible en: http://esalud.oblikue.com/index.asp; 2021 [consultada el 30 de abril de 2021].
- Segú JL. Acceso a los anticoagulantes de acción directa en España. Rev Esp Cardiol. 2016; 16: 55-9.
- Barrios V, Escobar C, Prieto L, Osorio G, Polo J, Lobos JM, et al. Control de la anticoagulación en pacientes con fibrilación auricular no valvular asistidos en atención primaria en España. Estudio PAULA. Rev Esp Cardiol. 2015; 68: 769-76.
- Raposeiras-Roubín S, Alonso Rodríguez D, Camacho Freire SJ, Abu-Assi E, Cobas-Paz R, Rodríguez Pascual C, et al. Vitamin K antagonists and direct oral anticoagulants in nonagenarian patients with atrial fibrillation. J Am Med Dir Assoc. 2020; 21: 367-73.e1.
- Vivas D, Roldán V, Esteve-Pastor MA, Roldán I, Tello-Montoliu A, Ruiz-Nodar JM, et al. Recomendaciones sobre el tratamiento antitrombótico durante la pandemia COVID-19. Posicionamiento del Grupo de Trabajo de Trombosis Cardiovascular de la Sociedad Española de Cardiología. Rev Esp Cardiol. 2020; 73: 749-57.
- Friberg L, Rosenqvist M, Lip GYH. Net clinical benefit of warfarin in patients with atrial fibrillation. Circulation. 2012; 125: 2298-307.
- Forslund T, Wettermark B, Wändell P, von Euler M, Hasselström J, Hjemdahl P. Risks for stroke and bleeding with warfarin or aspirin treatment in patients with atrial fibrillation at different CHA(2)DS(2)VASc scores: experience from the Stockholm region. Eur J Clin Pharmacol. 2014; 70: 1477-85.
- Connolly SJ, Eikelboom J, Joyner C, Diener H-C, Hart R, Golitsyn S, et al. Apixaban in patients with atrial fibrillation. N Engl J Med. 2011; 364: 806-17.
- Granger CB, Alexander JH, McMurray JJV, Lopes RD, Hylek EM, Hanna M, et al. Apixaban versus warfarin in patients with atrial fibrillation. N Engl J Med. 2011; 365: 981-92.
Artículo Original
Información del artículo
Historia del artículo:
Recibido el 15 de diciembre de 2020
Aceptado el 17 de febrero de 2021
On-line el 9 de marzo de 2021
Palabras clave:
Covid-19
Personal de salud
Atención primaria de salud
*Autor para correspondencia
Correo electrónico:
jonimanol.sanmiguelzabala@osakidetza.eus
(J.I. Sanmiguel Zabala).
Keywords:
COVID-19
Healthcare professionals
Health care centre
Jon Imanol Sanmiguel Zabalaa,*, Claudia Sánchez Ruipéreza, Luis Ignacio Mendíbil Crespob
aCentro de Salud de Deusto (OSI Bilbao – Basurto). bUnidad Docente Multiprofesional de Atención Familiar y Comunitaria de Bizkaia.
Resumen
Fundamento. Los profesionales sanitarios han sido un grupo con alto índice de contagios por el coronavirus. En los primeros momentos de la pandemia (febrero-abril de 2020) existía una importante incertidumbre acerca de los síntomas y debida al escaso acceso a pruebas PCR. El objetivo de este trabajo fue conocer los síntomas relacionados con la covid-19 que presentaron los profesionales y la prevalencia de la enfermedad en el Centro de Salud de Deusto-Arangoiti (OSI Bilbao).
Métodos. Se realizó un estudio descriptivo transversal. Se ofreció a los 74 trabajadores en activo del Centro de Salud de Deusto una encuesta autocumplimentada en abril. Se midieron variables sociodemográficas, síntomas compatibles con infección por SARS-Cov-2, utilización de mascarillas y resultados diagnósticos. Se estimaron medias y proporciones.
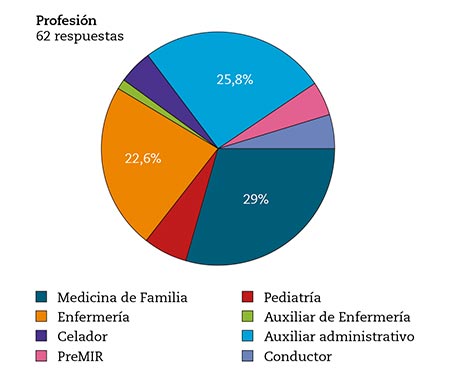
Resultados. Respondió el 84 % (62 personas), 77 % mujeres, de 46 años de edad media. Pertenecían a 8 categorías (desde 29 % médicos a 2 % auxiliares de enfermería). Atendieron a pacientes sospechosos el 60 % de ellos. El 18 % usó mascarillas defectuosas N95.s El 83 % presentó al menos un síntoma compatible con la enfermedad. La percepción de haber pasado la enfermedad tuvo una media de 3,72 sobre 10. Tras los test, la prevalencia de la enfermedad en esta población fue de 1,6 %.
Conclusiones. Se encontró una amplia variabilidad en los síntomas y la baja prevalencia de covid-19 entre los profesionales de este centro de salud.
© 2022 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Symptoms of COVID-19 in healthcare professionals in a health care center in Bilbao during the first wave
Abstract
Background. Healthcare professionals have been a group with great contagiousness due to the coronavirus, in a context of significant uncertainty about the symptoms and little access to PCR tests during the first months of the pandemic (February – April 2020). The goal of the study was to understand the symptoms related to COVID-19 that professionals had and its prevalence in the Healthcare Center of Deusto- Arangoiti (OSI Basurto)
Methods. A descriptive cross-sectional study was carried out. A self-completed survey was offered to the 74 active workers at the Deusto Healthcare Center in April. Sociodemographic variables, compatible symptoms with Sars-Cov2, the use of masks and diagnostic results have been measured. Means and proportions were estimated.
Results. 84% of the people (62) answered the survey, 77% were women and the average was 46 years old. They belonged to 8 categories (from 29% physicians to 2% nursing assistants). Suspicious patients were attended by 60% of the workers. 18% used a defective N95 mask. 83% presented at least one compatible symptom with the disease. The perception of having passed the disease had a mean of 3.72 out of 10. The prevalence, after the tests, was 1.6%.
Conclusions. It was found variability in the symptoms and low prevalence of COVID-19 among the healthcare professionals working in this Healthcare centre.
© 2022 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Introducción
En diciembre de 2019 surgió un agrupamiento de casos de neumonía en la ciudad de Wuhan (provincia de Hubei, China), a partir de una exposición común en un mercado mayorista de marisco, pescado y animales vivos. El 7 de enero de 2020, las autoridades chinas identificaron como agente causante del brote un nuevo virus de la familia Coronaviridae que posteriormente fue denominado SARS-CoV-21. La secuencia genética fue compartida por las autoridades chinas el 12 de enero. La enfermedad causada por este nuevo virus se ha denominado por consenso internacional covid-19. El Comité de Emergencias del Reglamento Sanitario Internacional (RSI, 2005) declaró el brote como una Emergencia de Salud Pública de Importancia Internacional (ESPII) en su reunión del 30 de enero de 2020. Posteriormente, la OMS lo reconoció como una pandemia global el 11 de marzo de 20202.
Desde el inicio de la epidemia y hasta el 7 de junio de 2020 se habían alcanzado casi los seis y medio millones de casos notificados en todo el mundo y más de 241.000 en España3.
En concreto, en España, se han contagiado hasta dicha fecha, más de 40.000 sanitarios, con lo que se convierte en uno de los países con mayor tasa de contagios de sanitarios4.
Según un estudio de SEMFYC5, hasta el 11 de abril se habían atendido en atención primaria en España 900.000 casos leves sospechosos, a los que no se hizo PCR, de 1 millón de casos totales.
Teniendo en cuenta la importancia de la atención primaria y, en concreto, de sus profesionales, en este contexto se quiso analizar la situación de contagios en un centro de salud durante la pandemia.
Dicho centro de salud tuvo la característica de valorar específicamente a pacientes con sospecha de infección por SARS-Cov-2 desde el 13 de marzo y localizarse en él uno de los cuatro centros de síndromes respiratorios en OSI Bilbao-Basurto a partir del 26 de marzo. Desde el 18 de mayo se mantuvo hasta el verano como uno de los dos centros de referencia para valoración de síndromes respiratorios de la OSI Bilbao-Basurto. Desde el 13 de marzo hasta el 10 de abril el Centro de Salud no pudo atender otros pacientes, que fueron remitidos al Centro de Salud de San Ignacio. Se comenzó a atender de forma presencial a pacientes no sospechosos de padecer covid-19 el 18 de mayo de 2020. La asistencia domiciliaria también fue sectorizada, y los sanitarios del Centro de Salud atendimos a dichos pacientes en sus domicilios6,7.
El objetivo de este trabajo fue conocer los síntomas relacionados con la covid-19 que han tenido los profesionales y la prevalencia del mismo en el Centro de Salud de Deusto-Arangoiti (OSI Bilbao).
Material y métodos
Se realizó un estudio descriptivo transversal. Se ofreció participar a los 74 trabajadores del Centro de Salud de Deusto-Arangoiti que estaban en activo el 23 de abril de 2020. Se trataba de 8 categorías de trabajadores, incluyendo los conductores contratados para trasladar a los profesionales a los domicilios y los llamados “preMIR”. Los profesionales en situación de Incapacidad Temporal por cualquier motivo no formaron parte de la población a estudiar (ninguno de ellos había sido diagnosticado de covid-19).
Se registraron:
- Las características sociodemográficas (edad, sexo y categoría profesional).
- Si habían atendido a pacientes con covid-19, tanto de forma presencial como en el domicilio.
- El uso de mascarillas Gerry Galaxy N95.
- El contacto con covid-19 fuera del ámbito laboral.
- Síntomas percibidos desde el 1 de febrero al 23 de abril de 2020: febrícula (37-37,9 °C) y duración de la misma; fiebre (al menos 38 °C) y duración de la misma.
- Otras 11 variables sobre la percepción de síntomas compatibles con covid-19 (son los incluidos en el formulario de Osabide Global AP de Osakidetza)6: disnea, fatiga, tos, expectoración, dolor costal, dolores musculares, dolor de garganta, pérdida de olfato, pérdida del gusto, vómitos, diarrea, dolor de cabeza, otros; fecha de inicio de estos síntomas.
- Percepción de haber tenido covid-19 (escala ordinal 0-10).
- Realización de test previamente.
- Resultado test de PCR y de la prueba de detección de anticuerpos totales para SARS-COV-2 realizados entre el 27 de abril y el 2 de mayo de 2020 por Osakidetza.
Se envió un correo electrónico corporativo a todos los profesionales de la Unidad de Atención Primaria, en el que se incluía la hoja de información a participantes y se solicitaba su participación. Quienes aceptaron, rellenaron los datos de una encuesta online de preguntas cerradas previa a la realización de test PCR y de la prueba de detección de anticuerpos totales.
Análisis estadístico: se estimaron medias y proporciones.
Esta investigación fue aprobada por el Comité de Ética e Investigación de la Organización Sanitaria Integrada de Bilbao-Basurto con el nº 62.20.
Resultados
Respondieron 62 personas (sin respuesta 16 %), 77 % mujeres y media de edad de 46 años de edad. Por profesiones se distribuyeron desde el 29 % de médicos, 26 % auxiliar administrativo, hasta el 2 % de auxiliares de enfermería (Fig. 1).
El 60 % atendió pacientes sospechosos de padecer covid-19, tanto en su domicilio como de forma presencial. El 6,5 % tuvo contacto con alguien que hubiera padecido covid-19 confirmado fuera del ámbito laboral (solo 1 de los 4 contactos fuera del ámbito laboral había atendido a pacientes sospechosos y ninguno de ellos se realizó test tras contacto). El 6,5 % se realizó test PCR o prueba de detección de anticuerpos totales antes de los realizados por Osakidetza.
El 18 % usó mascarillas defectuosas N95 marca Gerry Galaxy.
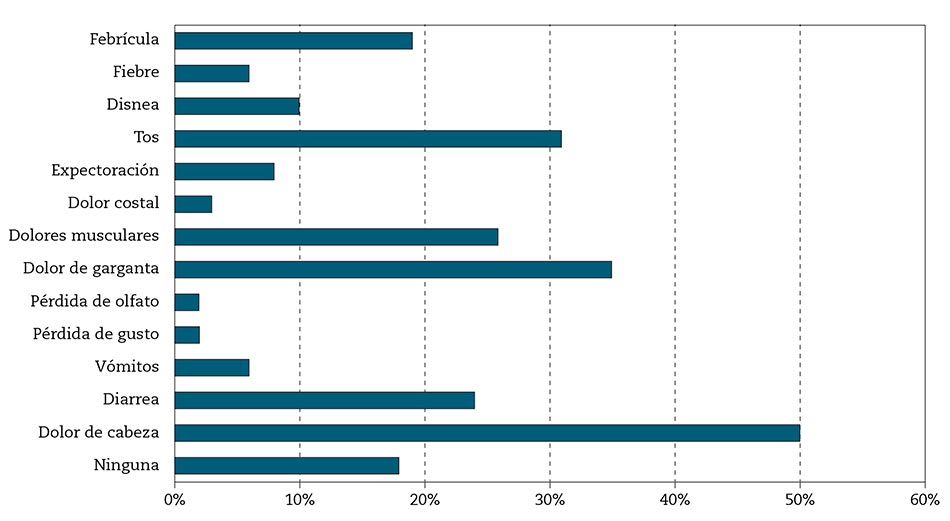
El 83 % manifestó haber tenido al menos 1 síntoma de los recogidos como posibles de la covid-19 entre el 2 de febrero y el 21 de abril. De los que tuvieron síntomas, el 37 % los iniciaron entre el 10 y el 20 de marzo. Los síntomas más referidos fueron: cefalea (50 %), dolor de garganta (35,5 %), tos (31 %), dolores musculares (26 %), diarrea (24 %), febrícula (19 %) (Fig. 2).
La percepción de haber sufrido covid-19 tuvo una mediana de 3 y una media de 3,72 (sobre 10).
Tras la realización de las PCR y de la detección de anticuerpos totales realizados por Osakidetza, dos trabajadores dieron positivo. Uno de los trabajadores dio positivo en PCR (al ser repetida dio negativo) y no le fueron detectados anticuerpos, por lo que se descartó como caso. El otro trabajador tuvo una serología positiva con PCR negativa, lo que confirmó la covid-19 pasada (prevalencia 1,6 %).
Figura 1 – Distribución de los participantes por profesión.
Figura 2 – Proporción de trabajadores con síntomas 1/02/2020 – 23/04/2020.
Comentario
La tasa de contagios en sanitarios del centro de salud fue de 1,6 %, inferior a la de la población de Bizkaia (4 % en test rápidos), según el estudio de seroprevalencia ENE-COVID19 en primera ronda8. También fue inferior a la de un estudio en médicos y enfermeros de atención primaria de León9, en el que se observa una prevalencia del 5,9 % (detectados por test rápidos), mientras que la tasa de seroprevalencia poblacional en León era del 7 % según estudio ENE-COVID19. Por otro lado, la prevalencia en trabajadores de salud en España fue de 8,3 % (IC95 %: 6,1-11,2)8.
La temprana implantación de la medidas preventivas acordadas (uso de mascarilla, distancia interpersonal, evitar reuniones…) pudo ser una de las causas de no tener casos de covid-19 entre el personal del centro de salud.
A pesar de no haber presentado los síntomas más referidos de entre los relacionados con la covid-19 (cefalea, tos y dolor de garganta), su descripción coincide con la del estudio de seroprevalencia español ENE-COVID 19; no obstante, en nuestro estudio aparecen con mayor frecuencia y quizás los resultados no sean significativos por su pequeño tamaño poblacional.
En el 37 % de los trabajadores que tuvieron síntomas estos se iniciaron entre los 5 días previos y los 5 días posteriores a la declaración del Estado de Alarma (15 de marzo de 2020).
La mayor disponibilidad de test rápidos de anticuerpos totales y no por inmunoensayo pueden haber influido los resultados. Otra limitación de este estudio es su tamaño muestral y su ámbito, restringido a un único centro de salud.
Se deben continuar estudiando los factores que influyen en el contagio del personal sanitario por esta enfermedad.
Conclusiones
Este estudio muestra la variabilidad existente en los síntomas y la baja prevalencia de covid-19 entre los profesionales de este centro de salud.
Agradecimientos
A todos los trabajadores del Centro de Salud de Deusto-Arangoiti que ayudaron a la realización de este estudio.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Financiación
No se ha dispuesto de ningún tipo de financiación para este estudio.
Bibliografía
- https://www.who.int/dg/speeches/detail/who-director-general-s-remarks-at-the-media-briefing-on-2019-ncov-on-11-february-2020
- https://www.who.int/es/dg/speeches/detail/who-director-general-s-opening-remarks-at-the-media-briefing-on-covid-19—11-march-2020
- https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov-China/situacionActual.htm
- https://www.isciii.es/QueHacemos/Servicios/VigilanciaSaludPublicaRENAVE/EnfermedadesTransmisibles/Documents/INFORMES/Informes%20COVID-19/COVID-19%20en%20personal%20sanitario%2029%20de%20mayo%20de%202020. pdf
- https://www.semfyc.es/la-semfyc-cuantifica-en-cerca-de-un-millon-los-afectados-por-cuadro-clinico-covid-19-en-espana-con-mas-de-900-000-leves-y-sin-test-atendidos-en-atencion-primaria/
- Protocolo de Vigilancia Epidemiológica Coronavirus Sars-Cov2 del 12 de abril de 2020. Osakidetza.
- Acciones a implementar en la Gestión de la Emergencia Sanitaria por Sars-Cov2 OSI Bilbao-Basurto. Escenario Atención Primaria. Osakidetza. 20/04/2020.
- Pollán M, Pérez-Gómez B, Pastor-Barriuso R, Oteo J, Hernán M, Pérez-Olmeda M, et al. Prevalence of SARS-CoV-2 in Spain (ENE-COVID): a nationwide, population-based seroepidemiological study. Lancet. 2020; 396): P535-44.
- Martín V, Fernández-Villa T, Lamuedra Gil de Gomez M, Mencía-Ares O, Rivero Rodríguez A, et al. Prevalence of SARS-CoV-2 infection in general practitioners and nurses in primary care and nursing homes in the Healthcare Area of León and associated factors. Semergen. 2020; 46 (Suppl 1): 35-9.