Clínica Cotidiana
Información del artículo
Historia del artículo:
Recibido el 14 de noviembre de 2018
Aceptado el 22 de enero de 2019
On-line el 23 de abril de 2019
Palabras clave:
Tumor primario múltiple
Linfoma no-Hodgkin
Carcinoma folicular de tiroides
*Autor para correspondencia
Correo electrónico:
mbls1401@gmail.com
(M.B. López Sabater).
Keywords:
Multiple primary tumor
Non-Hodgkin lymphoma
Follicular thyroid cancer
María Belén López Sabatera,*, Anna López Abadalb
aCentro de Salud de Meco. Madrid. bEstudiante de Medicina de 5º curso de la Universidad Autónoma de Barcelona.
Resumen
Por tumor primario múltiple (TPM) se entiende la presencia de más de un cáncer en un mismo paciente, ya sea simultáneamente (sincrónico) o después de un tiempo del diagnóstico de una primera neoplasia (metacrónico). Se excluyen todas las neoplasias multifocales en el mismo órgano (tumores de vejiga), las neoplasias simultáneas en el mismo órgano o en órganos pares (cáncer de mama), neoplasias asincrónicas en el mismo órgano o en órganos pares (pólipos de colón) y enfermedad neoplásica progresiva (carcinoma cervical in situ y, subsiguientemente, carcinoma de cérvix). El estudio de los TPM adquiere cada vez mayor importancia por el aumento en su incidencia y prevalencia en las últimas décadas.
Presentamos el caso de un varón de 61 años de edad, diagnosticado de linfoma no-Hodgkin, en quien meses más tarde se diagnostica un carcinoma folicular de tiroides.
© 2019 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Multiple primary tumors
Abstract
Multiple primary tumor (MPT) is understood to be the presence of more than one tumor in the same patient, whether simultaneously (synchronic) or some time after the diagnosis of a primary neoplasm (metachronic). All the multifocal neoplasms in the same organ (bladder tumors), the simultaneous neoplasms in the same organ or in paired organs (breast cancer), asynchronic neoplasms in the same organ or in paired organs (colon polyps) and progressive neoplastic disease (in situ cervical carcinoma and subsequently, cervical cancer) are excluded. The study of the MPT is acquiring increasingly greater importance due to the increase of its incidence and prevalence in recent decades.
We present the case of the 61 year old male, diagnosed of Non-Hodgkin lymphoma, who was diagnosed of follicular thyroid cancer some months later.
© 2019 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Varón de 61 años de edad, con antecedentes personales de diabetes mellitus tipo 2 en tratamiento con metformina, dislipemia, cólicos renoureterales de repetición e hipertrofia prostática benigna. Hace 10 meses fue diagnosticado de linfoma no-Hodgkin (LNH) folicular grado 1-2 (estadio II-A), tratado con rituximab.
Acude a consulta de atención primaria para actualizar el tratamiento crónico en receta electrónica. Al observarlo llama la atención una tumoración en la región cervical anterior que el paciente no había percibido.
Durante la exploración física se palpa un nódulo de aproximadamente 1,5 cm de diámetro a la altura del lóbulo tiroideo derecho (LTD).
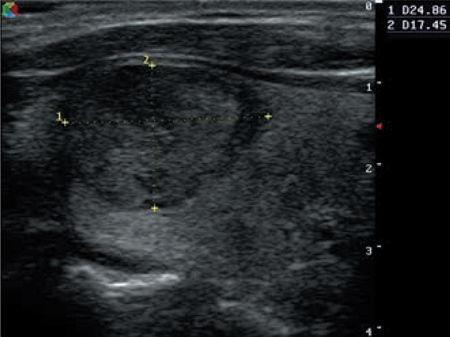
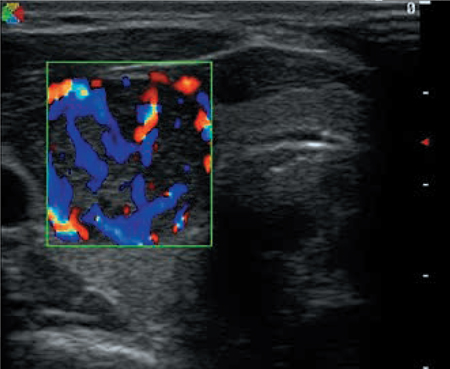
Se realiza exploración ecográfica para confirmar y caracterizar los hallazgos exploratorios. Se observa en LTD un nódulo sólido, de ecogenicidad heterogénea, con halo hipoecoico que rodea parcialmente su contorno y vascularización mixta; el tamaño es de 19 x 17 x 24 mm a la altura del LTD; además hay otro nódulo más pequeño en el istmo, de 4,6 x 3,2 x 5,5 mm; no se aprecian adenopatías (Figs. 1, 2 y 3).
Se revisan las pruebas de imagen efectuadas previamente al paciente. Ya en la primera TAC para estadiaje del LNH, realizada 10 meses atrás, se informaba de la presencia de un nódulo hipodenso, de 18 mm, en LTD, y otro de 6 mm en el istmo.
Dado el tamaño y las características ecográficas del nódulo tiroideo, creemos oportuno remitir al paciente a Endocrinología para ampliar el estudio con punción aspirativa con aguja fina (PAAF). También se solicita estudio analítico con hormonas tiroideas.
Analítica: normofunción tiroidea (TSH 1,53 µU/ml y T4 libre 1,29 ng/dl). El resultado de la PAAF es sospechoso de neoplasia folicular.
El paciente es sometido a hemitiroidectomía derecha con istmectomía. El estudio anatomopatológico confirma el diagnóstico de carcinoma folicular tipo mínimamente invasivo, con infiltración capsular multifocal no completa e imágenes compatibles con infiltración vascular.
En el Comité de Tumores se comenta el caso y se recomienda seguimiento con supresión de TSH.
Figura 1 –
Figura 2 –
Figura 3 –
Comentario
Por tumor primario múltiple (TPM) se entiende la presencia de más de un cáncer en un mismo paciente, ya sea simultáneamente (sincrónico) o después de un tiempo del diagnóstico de una primera neoplasia (metacrónico). Se excluyen todas las neoplasias multifocales en el mismo órgano (tumores de vejiga), las neoplasias simultáneas en el mismo órgano o en órganos pares (cáncer de mama), neoplasias asincrónicas en el mismo órgano o en órganos pares (pólipos de colón) y enfermedad neoplásica progresiva (carcinoma cervical in situ y, subsiguientemente, carcinoma de cérvix). El estudio de los TPM adquiere cada vez mayor importancia por el aumento en su incidencia y prevalencia en las últimas décadas1-4. Este aumento significativo se debe, entre otros, a:
- El tabaco es un reconocido y potente carcinógeno que induce no solo carcinomas de pulmón sino también de labio, cavidad oral, faringe, laringe, esófago y vejiga3.
- Algunos virus son oncogénicos. Así el virus Epstein-Barr se relaciona con carcinomas nasofaríngeos, linfoma Hodgkin, ciertos carcinomas gástricos; el virus del papiloma humano con carcinomas de vulva, cérvix uterino, en la región perianal y probablemente algunos de piel o labio.
- Una prolongada o intensa exposición a estrógenos (hiperestrogenismo, esterilidad o nuliparidad…) se relaciona con carcinomas de endometrio, mama y ovario.
- Las dietas hipercalóricas, con bajo contenido en fibra vegetal y con elevado consumo de hidratos de carbono refinados, se relacionan con el desarrollo de carcinoma colorrectal.
- La obesidad se considera un factor de riesgo para el carcinoma de endometrio.
- La mayor longevidad de la población general y las mayores tasas de supervivencia en el cáncer, gracias al diagnóstico precoz y a los avances terapéuticos es un hecho que facilita la aparición de TMP.
- Los tratamientos del cáncer (quimioterapia y radioterapia) son oncogénicos en sí mismos y pueden inducir segundas neoplasias. El tamoxifeno utilizado en el tratamiento del cáncer de mama favorece el carcinoma de endometrio.
- La inmunodepresión causada por el primer tumor, exhaustivas exploraciones radiológicas, alteraciones genéticas hereditarias, …
La posibilidad de que una persona con cáncer desarrolle una segunda neoplasia maligna es mayor que la incidencia de cáncer en población general. La frecuencia de TPM se sitúa alrededor de 5 % de los pacientes con una neoplasia previa y oscila ampliamente entre el 1 % y el 11 %1, diferencias que se explican por la utilización de diferentes criterios en el registro y por la antigüedad de los registros. En un intento de unificar criterios, la Agencia Internacional de Investigación y Cáncer (IARC) ha establecido la definición de TPM y las reglas generales para su registro con la finalidad de poder comparar diferentes registros de tumores y así alcanzar una idea más precisa de su magnitud y de las asociaciones de tumores más frecuentes4.
Las localizaciones más frecuentes de los tumores que constituyen neoplasias múltiples son: pulmón (14,2 %), colorrectal (12,2 %), próstata (10,2 %), mama (10 %), vejiga (9,8 %), tumores hematológicos (7,1 %) y laringe (6,7 %)1.
En pacientes con LNH se ha encontrado riesgo incrementado de segunda neoplasia para melanoma, sarcoma de Kaposi, cáncer de labio, tejido conectivo y nervios periféricos, ojos, tiroides, linfoma Hodgkin y leucemia mieloide5-7.
Actualmente el seguimiento oncológico es realizado casi exclusivamente en referencia al aspecto de la recidiva loco-regional o una metástasis a distancia del cáncer primario; esto hace que segundas enfermedades malignas primarias al inicio o acaecidas durante el seguimiento puedan pasar desapercibidas. Es posible que con la mejora de los registros de tumores y, a partir de los datos que nos muestren, el concepto de seguimiento en pacientes con cáncer tenga que ser revisado.
En el caso de nuestro paciente, fue el azar y la posterior revisión y estudio realizado por el médico de atención primaria lo que puso de manifiesto la segunda neoplasia, el cáncer de tiroides, y posibilitó el tratamiento más oportuno de la misma.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- García de la Torre JP, Lanzós González E, dir. Registro hospitalario de Tumores: Metodología y productos de información [tesis doctoral en Internet] Madrid 2003 [citado 22 de agosto de 2018] Recuperado a partir de: https://bit.ly/2MK6p2N
- Chirlaque MD, Salmerón D, Glaceran J, Ameijide A, Mateos A, Torrella A, et al. Cancer survival in adult patients in Spain. Results from nine population-based cancer registries. Clin Transl Oncol. 2018; 20: 201-11.
- Las Heras Alonso MM, Gelabert Mas A. Tumores primarios múltiples independientes y segundas neoplasias primarias. Relación con el hábito de fumar. Actas Urol Esp. 2010; 34: 516-21.
- International rules for multiple primary cancers (ICD-0 third edition). Working Group Report. Eur J Cancer Prev. 2005; 14: 307-8.
- Royle JS, Baade P, Joske D, Fritschi L. Risk of second cancer after lymphohematopoietic neoplasm. Int J Cancer. 2011; 129: 910-9.
- Hemminki K, Lenner P, Sundquist J, Bermejo JL. Risk of subsequent solid tumors after non-Hodgkin’s lymphoma: effect of diagnostic age and time since diagnosis. J Clin Oncol. 2008; 26: 1850-7.
- Travis LB, Curtis RE, Glimelius B, Holowaty E, Van Leeuwen FE, Lynch CF, et al. Second cancers among long-term survivors of non-Hodgkin’s lymphoma. J Natl Cancer Inst. 1993; 85: 1932-7.