Artículo Original
Información del artículo
Historia del artículo:
Recibido el 22 de diciembre de 2018
Aceptado el 10 de agosto de 2019
On-line el 26 de noviembre de 2019
Palabras clave:
Dolor articular
Osteoartritis
Artrosis
Encuesta
Estudio transversal
Sensibilización central
*Autor para correspondencia
Correo electrónico:
fsantolayas@semg.es
(F. Santolaya Sardinero).
Keywords:
Articular pain
Osteoarthritis
Arthrosis
Survey
Cross-sectional study
Central sensitization
Fátima Santolaya Sardineroa,*, Carlos Ignacio García Fernándezb
aCentro de Salud Ciudad San Pablo. Coslada (Madrid). bDepartamento Médico de Grunenthal Pharma S.A. Madrid.
Resumen
Objetivo. Evaluar las características de la ruta asistencial del paciente adulto con dolor crónico articular en España. Esta información será de utilidad para optimizar la calidad asistencial en beneficio de paciente y de la disminución de la carga económica para el sistema de salud.
Métodos. Estudio observacional, multicéntrico y transversal tipo encuesta, en el que 363 médicos de atención primaria (AP) (n= 216) y atención hospitalaria (AH) (n= 147) completaron una encuesta sobre diferentes aspectos de la atención del paciente con dolor crónico articular en España.
Resultados. Un 46 % de los encuestados consideraba que los pacientes con dolor crónico articular representaban del 26 al 50 % de todos los pacientes atendidos la última semana. El 58 % de los participantes consideraba que conocía el fenómeno de sensibilización central pero no lo suficientemente. El 65 % de los participantes consideraban que menos de 25 % de pacientes remitidos desde AH a AP y viceversa aportaba un informe clínico con información necesaria para el seguimiento. Un 78 % de los participantes reconocían dificultades en la comunicación entre ambos niveles de asistencia, que era calificada por solo un 17,3 % como “buena” o “excelente”. Respecto a las mejoras sugeridas, un 72 % consideraba necesario establecer protocolos conjuntos de derivación y seguimiento, y un 64 %, favorecer el uso de la historia clínica electrónica.
Conclusiones. La continuidad asistencial en el tratamiento del dolor articular no es satisfactoria para los profesionales de ambos niveles, por lo que es necesario optimizar el tratamiento del dolor articular, reducir los tiempos de espera y hacer un correcto abordaje desde el tratamiento temprano para evitar la cronificación del dolor.
© 2019 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Evaluation of the characteristics of the care route for the chronic joint pain patient in Spain (RADAR study)
Abstract
Objective. To assess the characteristics of the circuit of care in the adult patient with chronic articular pain in Spain. This information will be helpful to optimize the quality of care for the benefit of the patient and to reduce the economic burden for the health care system.
Methods. Observational, multicenter and cross-sectional survey in which 363 physicians of the Primary Care (PC) setting (n=216) and the Hospital Care (HC) setting (n=147) completed a questionnaire on different aspects on different aspects of the care provided to the patient with chronic articular pain in Spain.
Results. A total of 46% of respondents considered that patients with chronic articular pain accounted for 26% to 50% of all patients attended in the last week. Also, 58% of participants considered that they were aware of the phenomenon of central sensitization, although the level of knowledge was insufficient. Sixty-eight percent of participants considered that < 25% referred from PC to HC and vice versa provided de clinical report with the information necessary for the follow-up, and 78% recognized difficulties in the communication between both levels of care, being qualified by only 17.3% as “good” or “excellent”. Regarding the suggested improvements, 72% considered it necessary to establish joint referral and follow-up protocols, and 64%, to favour the use of the electronic medical record.
Conclusions. The continuity of care in the management of articular pain is not satisfactory for professionals of both levels of care, so it is necessary to optimize the treatment of articular pain, to reduce waiting times, and to make a correct approach from early treatment to avoid pain chronification.
© 2019 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Introducción
El dolor crónico es la causa más frecuente de visitas en atención primaria (AP). Según la encuesta National Health and Wellness Survey (NHWS)1 de 2010 para la población adulta española, un 17 % de las personas refería dolor en el último mes, de intensidad grave en un 11,2 % de los casos y moderada en un 64,2 %; el dolor lumbar (60,5 %) y el dolor articular (40,2 %) eran los más prevalentes. Asimismo, el dolor tenía un impacto notable en la calidad de vida, bajas por enfermedad y consumo de recursos sanitarios2. En un estudio más reciente en muestra representativa de 1.957 sujetos de la población española, la prevalencia del dolor crónico era del 16,6 %3. Un 50 % reconocía limitaciones en las actividades de la vida diaria, un 30 % presentaba síntomas asociados de ansiedad y/o depresión y en un 47 %, el dolor afectaba a la vida familiar.
La osteoartritis (OA), principalmente de la rodilla, es la causa más habitual de dolor y discapacidad5. En estudios de cohortes, se ha descrito una prevalencia de OA de rodilla sintomática del 15 %6,7. Además, el fenómeno de sensibilización central (SC) puede estar presente en un 30 % de los pacientes con dolor crónico por OA8 y se manifiesta por persistencia del dolor, a menudo de intensidad desproporcionada a las características radiológicas de las lesiones, curso impredecible y difícil tratamiento que reduce la calidad de vida, empeora la funcionalidad y puede ser responsable de una peor respuesta a la artroplastia en pacientes con OA de rodilla9,10. La hiperexcitabilidad neuronal en el sistema nervioso central (SNC) es el principal mecanismo que contribuye a la generación y el mantenimiento de estados clínicos de dolor patológico11.
Por ello, es de gran importancia conocer con detalle y optimizar la ruta de atención del paciente con dolor articular, de forma que su diagnóstico y tratamiento se realicen lo más precozmente posible, para evitar que el dolor se cronifique debido a la SC. En España existe una gran variabilidad en los modelos organizativos, lo que, sin duda, repercute en las rutas de atención del paciente con dolor articular. Por este motivo, el objetivo de este estudio era evaluar las características de la ruta asistencial del paciente adulto con dolor crónico articular en España. Los objetivos secundarios eran los siguientes:
- Determinar los criterios utilizados para la derivación y posterior seguimiento del paciente con dolor articular.
- Comparar la opinión de los profesionales de AP, AH y otras especialidades respecto a la interrelación de los diferentes niveles asistenciales.
Esta información será de utilidad para optimizar la calidad asistencial en beneficio del paciente y de la disminución de la carga económica para el sistema de salud.
Métodos
Diseño del estudio
Se llevó a cabo un estudio observacional, multicéntrico y transversal tipo encuesta (estudio RADAR) en el marco de las consultas de centros públicos y privados de los profesionales que atienden al paciente adulto con dolor crónico articular en España, incluyendo médicos de AP, traumatólogos, rehabilitadores, reumatólogos, especialistas de unidades de dolor y otras especialidades (geriatría, urgencias, medicina interna y oncología). RADAR es el acrónimo de Ruta de Atención del paciente con Dolor ArticulaR en España. El protocolo del estudio fue aprobado por el Comité Ético de Investigación Clínica del Hospital Clínico San Carlos de Madrid, España.
Participantes y procedimientos
Para llevar a cabo el estudio se estableció un comité científico formado por una coordinadora, especialista en Medicina Familiar y Comunitaria, que contaba con el asesoramiento de especialistas implicados en el abordaje del paciente con dolor articular, que fueron los encargados de elaborar el cuestionario.
El cuestionario final incluía 27 ítems y estaba dividido en cuatro secciones:
- La sección 1 (prevalencia del dolor articular) incluyó 5 ítems con preguntas sobre el centro de trabajo y la frecuencia de visitas de pacientes con dolor articular.
- La sección 2 (diagnóstico) incluyó 7 ítems con preguntas sobre el diagnóstico, la presencia de SC y la respuesta al tratamiento.
- La sección 3 (circuito de atención) incluyó 12 ítems relacionados con las condiciones y características del nivel asistencial y criterios de derivación.
- La sección 4 (tratamiento) incluyó 3 ítems referentes al abordaje farmacológico y no farmacológico del paciente con dolor articular.
Asimismo, se recogían datos del investigador (años de ejercicio, centro de trabajo…). El cuestionario se describe en el Anexo.
Los candidatos a participar en el estudio eran médicos que realizaban su labor asistencial en centros de ámbito público y privado correspondientes a unidades de dolor, centros de AP, servicios de traumatología y unidades de rehabilitación, lo que incluía especialistas en el abordaje del dolor, traumatólogos, médicos de familia y rehabilitadores.
El trabajo de campo se realizó en un periodo de 4 meses, del 1 de abril al 31 de julio de 2018. Los participantes fueron reclutados mediante la entrega de un díptico de invitación a los médicos que eran especialistas en las disciplinas antes mencionadas, registrados en la base de datos Medynet (http://cme.medynet.com/). A partir de esta base de datos, se utilizó una selección no aleatorizada, estratificada con afijación no proporcional al universo de médicos de AP, familia, traumatólogos, rehabilitadores y especialistas en el tratamiento del dolor adscritos en cada comunidad autónoma y que trabajan en centros de ámbito público y privado del territorio nacional. La participación en el estudio fue anónima y voluntaria. El cuestionario del estudio se alojaba en una plataforma de Internet.
Análisis estadístico
Para determinar el tamaño muestral, se utilizó el cálculo probabilístico basado en la distribución binomial adaptada a las recomendaciones de Farmaindustria para este tipo de estudios, de modo que con un margen de error del 5 %, nivel de confianza del 95 % y una heterogeneidad del 50 %, se obtenía un tamaño muestral como mínimo de 240 participantes. El cálculo del tamaño muestral no se basaba en la proporción de la variable resultado de estudios previos; por ello la heterogeneidad del 50 % utilizada maximiza el margen de error (se asume que un 50 % de la muestra opina una cosa y el otro 50 % lo contrario). El análisis descriptivo de los datos incluía la descripción de frecuencias y porcentajes para las variables categóricas y la media y desviación estándar (DE) para las variables cuantitativas. Las diferencias en la distribución de variables categóricas entre AP y AH se analizaron con la prueba exacta de Fisher, aceptando un nivel de significación estadística de p < 0,05. Los datos se analizaron con el programa estadístico SAS (Statistical Analysis Systems, SAS Institute, Cary, NC, USA) versión 9.1.3 para Windows.
Resultados
Características de los participantes
Participaron en el estudio 363 médicos, 287 varones (79,1 %) y 76 mujeres, con una edad media de 50,1 (DE 10,1) años. El 97,2 % eran españoles. La media de años de experiencia era de 22,5 (DE 10,6) años. El 99,7 % tenían experiencia en el abordaje del paciente con dolor articular en su práctica clínica, un 49,3 % había participado en algún programa de formación sobre dolor articular en los últimos 12 meses y el 9,9 % participaba o había participado en proyectos de investigación sobre esta patología.
Respecto al nivel asistencial, 216 (59,5 %) participantes ejercían en AP y 147 (40,5 %) en AH, de los cuales el 67,3 % (n= 99) realizaba su labor asistencia en servicios de traumatología, seguidos de un 15,0 % (n= 22) en servicios de rehabilitación. Solo 2 profesionales (1,4 %) trabajaban en unidades de dolor. El 53,7 % (n= 195) trabajaba en un centro de salud y el 40,8 % en un hospital. El 59,8 % (n= 217) indicó que no existía unidad de dolor en su centro de trabajo, pero un 70,5 % tenía la posibilidad de derivar directamente al paciente a una unidad de dolor. Asimismo, el 57 % de los participantes (n=207) era miembro de alguna sociedad médica; destacaba la Sociedad Española de Cirugía Ortopédica y Traumatología (SECOT) en el 19 % de los casos, la Sociedad Española de Medicina Familiar y Comunitaria (semFYC) en un 12,4 %, la Sociedad Española de Médicos de Atención Primaria (SEMERGEN) en un 8,8 % y la Sociedad Española de Médicos Generales y de Familia (SEMG) en un 6 %.
Prevalencia del dolor crónico articular
Tal como se muestra en la tabla 1, un 36,6 % de los participantes había atendido entre 101 y 200 pacientes la semana anterior y un 28,4 % de 51 a 100 pacientes. Un 46 % de los encuestados consideraba que los pacientes con dolor crónico articular representaban 26-50 % de todos los pacientes atendidos la última semana. Asimismo, un 53,2 % de los participantes refería que el fenómeno de SC afectaba a menos del 25 % de los pacientes. En todos los ítems, los porcentajes registrados para AP eran significativamente superiores que en AH.
Diagnóstico del dolor crónico articular
Los resultados de esta sección del cuestionario se detallan en la tabla 1. Un 54 % utilizaba escalas/cuestionarios para valorar la intensidad del dolor: la escala analógica visual (EVA) era la empleada en el 86 % de los casos, en tanto que solo un 22 % utilizaba cuestionarios para valorar la calidad de vida. En ambos casos, el uso de escalas/cuestionarios era significativamente más común en AH. El 42,4 % de los participantes consideraba que entre el 51-75 % de los pacientes alcanzaba el control del dolor y el 38,4 % consideraba que 26-50 %. El 92,3 % de los participantes usaba pruebas de imagen en el cribado del dolor crónico articular, pero el uso de herramientas diagnósticas validadas era significativamente más frecuente en AH.
El 58,1 % de los participantes consideraba que conocía el fenómeno de SC, pero no lo suficiente como para repercutir en su práctica clínica. El abordaje de SC en la práctica diaria mediante diagnóstico y/o tratamiento de los pacientes era significativamente superior en AH. El 46,8 % de los participantes consideraba que entre 26-50 % de los pacientes con artrosis de rodilla y dolor moderado-intenso presentaba una mala respuesta a analgésicos convencionales; un 52,9 %, que existía una mala correlación clínico-radiológica, más frecuentemente observada en AP (Tabla 1).
Características del circuito de atención del dolor articular
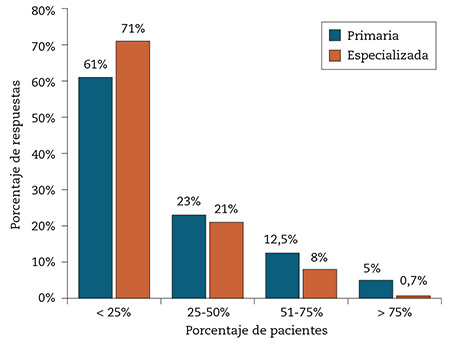
Un total de 308 participantes (84,8 %) señalaba que en su centro no existían pautas o protocolos para el seguimiento del paciente con dolor articular; en los 55 casos en que sí existían, los utilizaban el 76,4 % de los profesionales. Un 77,7 % (n= 282) de los encuestados señalaban la carencia de protocolos comunes entre AP y AH para el abordaje del dolor articular. También, la mayoría (78,5 %, n= 285) no seguía ninguna guía para el tratamiento; entre los que la seguían, la guía del dolor de la Organización Mundial de la Salud (OMS) era la más utilizada (16,7 %). El porcentaje de pacientes con informes clínicos remitidos desde AP o AH con suficiente información para el seguimiento era muy reducido (Fig. 1). La facilidad para la comunicación entre ambos niveles de asistencia era considerada mala o muy mala por un 45,9 % y un 49,7 % de profesionales de AP y AH, respectivamente; la historia clínica electrónica y los protocolos conjuntos de derivación y seguimiento se mencionaban como medios relevantes para mejorar la interrelación (Tabla 2). El 92,3 % de los participantes indicaba que el tratamiento inicial lo establecía el médico de AP, y solo un 5,2 % manifestaba que existía un plan de cuidados específicos de enfermería para el paciente con dolor articular.
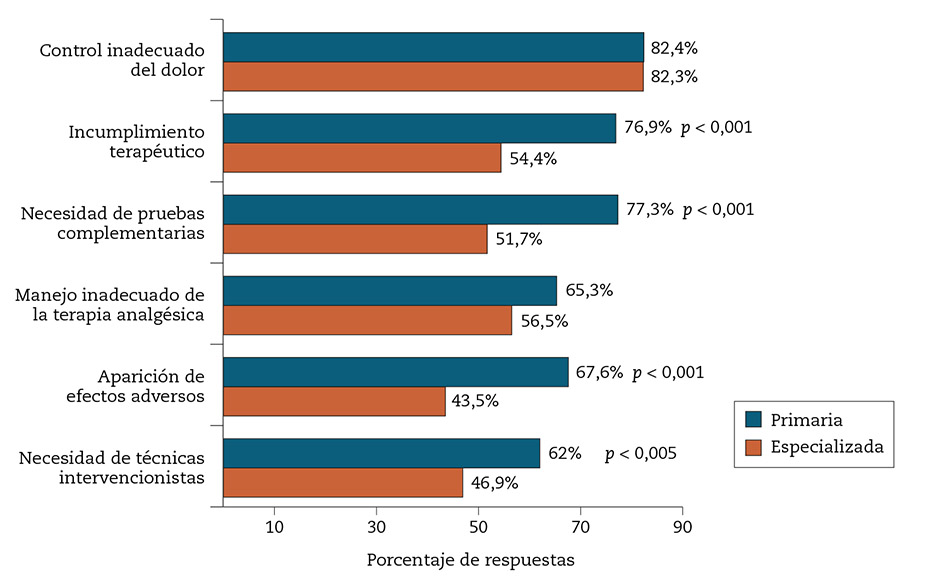
Los aspectos evaluados antes de derivar al paciente con dolor articular se detallan en la figura 2. El incumplimiento terapéutico, los efectos adversos, la necesidad de pruebas complementarias y de técnicas intervencionistas eran significativamente más frecuentes en AP. En el grupo de AP, la valoración de cirugía (89,4 %), medidas ortoprotésicas/infiltraciones (65,7 %), reintervención quirúrgica (60,5 %) o el control inadecuado del dolor (52,3 %) fueron las principales razones para la derivación a traumatología; el control inadecuado del dolor (65,7 %) y la valoración del grado de funcionalidad de la articulación (62,5 %) eran las razones principales para la derivación a rehabilitación. El tiempo de espera entre 1 y 3 meses fue la opción elegida más frecuentemente, tanto para traumatología (40,5 %) como para rehabilitación (43,8 %).
Tratamiento del dolor articular
Los resultados de esta sección de la encuesta se describen en la tabla 3. El ejercicio era el tratamiento no farmacológico más utilizado (89,3 %), seguido de la educación del paciente sobre dolor crónico (72,2 %). En el tratamiento farmacológico, el mayor nivel de acuerdo (89 %) entre los participantes se refería a los ítems: “el tratamiento temprano del dolor articular tiene gran impacto sobre la funcionalidad del paciente” y “adapto el tratamiento analgésico al tipo de dolor”. Los anti-inflamatorios no esteroideos (AINE) eran significativamente más utilizados en AH que en AP (Tabla 3). El 49,6 % de los participantes consideraba que, en más del 75 % de los pacientes que tenían pautado un tratamiento específico, valoraban los efectos adversos, lo que era significativamente más común en AP que en AH.
Figura 1 – Proporción de pacientes con dolor articular que aportan un informe clínico con información necesaria para el seguimiento.
Figura 1 – Aspectos analizados por los participantes antes de derivar al paciente con dolor crónico articular. Diferencias entre atención primaria y atención hospitalaria.
Comentarios
Los resultados de este estudio ofrecen una visión general del estado de la atención del paciente con dolor crónico articular en AP y AH en nuestro país. Los datos obtenidos no se pueden comparar con otros estudios, ya que no se han encontrado publicaciones similares de estudios sobre este tema efectuados en nuestro país.
Los datos de prevalencia recogidos en la encuesta confirman la relevancia del dolor crónico articular como motivo de consulta, especialmente en AP. Un 90 % de los profesionales de AP, frente a un 51 % de AH, manifestaban que hasta el 50 % de los pacientes atendidos en la última semana presentaban dolor crónico articular. Asimismo, se observa un alto porcentaje de médicos que estiman que el fenómeno de SC está presente en el 26-50 % de sus pacientes; este porcentaje es significativamente más elevado en AH (44,2 %) que en AP (35,2 %). A pesar de ello, un 67 % de profesionales de AP y un 55 % de AH manifestaban desconocer el fenómeno de SC o que no lo conocían suficientemente como para que pudiera tener repercusión clínica en la práctica diaria. El posible impacto de la SC en la cronicidad del dolor articular se pone en evidencia por el alto porcentaje de encuestados que reconocen una mala respuesta a los analgésicos convencionales (un 80 % reconoce mala respuesta en 26-75 % de los pacientes) y una mala correlación clínico-radiológica (un 75,7 % reconoce mala correlación clínico-radiológica en 26-75 % de los pacientes). Aunque los criterios diagnósticos de la SC no están bien establecidos, se aceptan como características distintivas la presencia de dolor intenso de curso impredecible, la mala respuesta a las medicaciones analgésicas usuales, la desproporción entre la intensidad del dolor y las lesiones radiológicas, y la presencia de síntomas concomitantes de ansiedad y depresión10,11,20.
Un hallazgo relevante del estudio es la escasa utilización de medidas objetivas para evaluar la intensidad del dolor. Menos de la mitad de los participantes (46 %) usaban herramientas para medir el dolor; destaca el mayor uso por parte de los médicos de AH frente a los médicos de AP y el empleo mayoritario de una EVA. El uso de otras herramientas, como el índice WOMAC (The Western Ontario and McMaster Universities Osteoarthritis Index), KOOS (Knee injury and Osteoarthritis Outcome Score), DN4 (The Doleur Neuropathique 4 questionnaire), LANSS (Leeds Assessment of Neuropathic Symptoms and Signs) o PBI (Pain Brief Inventory) era casi anecdótico. Los resultados respecto a la evaluación del impacto del dolor en la calidad de vida aún fueron más demostrativos y pusieron de manifiesto que el 78 % de los participantes no utilizaba ningún instrumento, debido posiblemente a la falta de tiempo en las consultas, a pesar de que algunos cuestionarios como el SF-12 versión reducida del cuestionario de salud SF-36, es de fácil administración.
Respecto al abordaje terapéutico del paciente con dolor crónico articular, el 90 % de los participantes estaban de acuerdo en la necesidad del tratamiento farmacológico temprano del dolor para reducir el impacto de la enfermedad en la funcionalidad del paciente. En cuanto al tratamiento no farmacológico, también había mayoría en indicar la práctica de ejercicio físico (89 % de los participantes) e implementar estrategias para la educación del paciente con dolor crónico articular (72 % de los participantes). A pesar de que el ejercicio físico terapéutico puede reducir los dolores osteoarticulares, la implementación de esta medida en la práctica clínica es pobre y está limitada por diversas barreras que dificultan el cumplimiento.
También es importante remarcar la opinión del 65 % de los participantes, que consideraban que menos del 25 %, remitidos desde AH a AP y viceversa, aportaba un informe clínico con información necesaria para el seguimiento. Otra cuestión relevante es el hecho de que el 78,5 % de los encuestados no seguían ninguna recomendación o guía de práctica clínica sobre el tratamiento del dolor articular, sin diferencia en función del nivel asistencial.
Por otra parte, este estudio pone de manifiesto las dificultades existentes en la ruta de atención del paciente con dolor crónico articular relacionadas con diversas carencias, incluyendo la falta de protocolos comunes reconocida por un 78 % de los participantes, o la dificultad para mantener comunicación entre ambos niveles de asistencia calificada por solo un 17,3 % de los participantes como “buena” o “excelente”. Respecto a las mejoras sugeridas, un 72 % consideraba necesario establecer protocolos conjuntos de derivación y seguimiento entre AP y AH, y un 64 % favorecer el uso de la historia clínica electrónica. Asimismo, un 45 % de los profesionales refería un tiempo de espera de los pacientes para ser atendidos por un servicio de traumatología superior a los 3 meses.
Los resultados del presente estudio deben interpretarse teniendo en cuenta algunas limitaciones, especialmente en el hecho de que la selección de los participantes no fue aleatoria ni con afijación proporcional, por lo que no es posible establecer el grado de representatividad de los participantes en el estudio respecto a los niveles de AP y AH. Tampoco se recogieron datos de la procedencia de las consultas de AP (rural/urbana), lo que puede ser de interés para estudios futuros.
En resumen, cabe destacar varias deficiencias mencionadas por los participantes en las características de la ruta de atención del paciente con dolor articular, lo que incluía la falta de pautas o protocolos para el seguimiento del paciente en el propio centro, la carencia de protocolos comunes entre AP y AH para el abordaje del dolor articular, el reducido porcentaje de pacientes con informes clínicos remitidos desde AP o AH con suficiente información para el seguimiento, y las deficiencias en la facilidad de comunicación entre ambos niveles. La continuidad asistencial en el tratamiento del dolor articular parece no ser satisfactoria para los profesionales de ambos niveles, lo que hace que exista una clara necesidad de optimizar el tratamiento del dolor articular, reducir los tiempos de espera y hacer un correcto abordaje desde el tratamiento temprano para evitar la cronificación del dolor.
Agradecimientos
Los autores agradecen a Grünenthal Pharma, S.A. el patrocinio del proyecto, a Grupo Saned, S.L. el apoyo logístico en el desarrollo del estudio y a la Dra. Marta Pulido su colaboración en la redacción del manuscrito.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- Langley PC, Ruiz-Iban MA, Molina JT, De Andres J, Castellón JR. The prevalence, correlates and treatment of pain in Spain. J Med Econ. 2011; 14: 367-80.
- Langley P, Pérez Hernández C, Margarit Ferri C, Ruiz Hidalgo D, Lubián López M. Pain, health related quality of life and healthcare resource utilization in Spain. J Med Econ. 2011; 14: 628-38.
- Dueñas M, Salazar A, Ojeda B, Fernández-Palacín F, Micó JA, Torres LM, et al. A nationwide study of chronic pain prevalence in the general Spanish population: identifying clinical subgroups through cluster analysis. Pain Med. 2015; 16: 811-22.
- Breivik H, Collett B, Ventafridda V, Cohen R, Gallacher D. Survey of chronic pain in Europe: prevalence, impact on daily life, and treatment. Eur J Pain. 2006; 10: 287-333.
- Giménez Basallote R, Pulido Morillo FJ, Trigueros Carrero JA. Guía de buena práctica clínica en artrosis. 2ª ed actualizada. Disponible en: https: //www.cgcom.es/sites/default/files/guia_artrosis_edicion2.pdf [Consultado: 21 de octubre de 2018].
- Turkiewicz A, Petersson IF, Björk J, Hawker G, Dahlberg LE, Lohmander LS, et al. Current and future impact of osteoarthritis on health care: a population-based study with projections to year 2032. Osteoarthritis Cartilage. 2014; 22: 1826-32.
- Neogi T. The epidemiology and impact of pain in osteoarthritis. Osteoarthritis Cartilage. 2013; 21: 1145-53.
- Akinci A, Al Shaker M, Chang MH, Cheung CW, Danilov A, José Dueñas H, et al. Predictive factors and clinical biomarkers for treatment in patients with chronic pain caused by osteoarthritis with a central sensitisation component. Int J Clin Pract. 2016; 70: 31-44.
- Arendt-Nielsen L, Simonsen O, Laursen MB, Roos EM, Rathleff MS, Rasmussen S, et al. Pain and sensitization after total knee replacement or nonsurgical treatment in patients with knee osteoarthritis: Identifying potential predictors of outcome at 12 months. Eur J Pain. 2018; 22: 1088-102.
- Fingleton C, Smart K, Moloney N, Fullen BM, Doody C. Pain sensitization in people with knee osteoarthritis: a systematic review and meta-analysis. Osteoarthritis Cartilage. 2015; 23: 1043-56.
- Woolf CJ. Central sensitization: implications for diagnosis and treatment of pain. Pain. 2011; 152 (3 suppl): S2-15.