Artículo Original
Información del artículo
Historia del artículo:
Recibido el 18 de marzo de 2021
Aceptado el 11 de octubre de 2021
On-line el 16 de noviembre de 2021
Palabras clave:
Coronavirus
COVID-19
Residencia
Ancianos
*Autor para correspondencia
Correo electrónico:
bgimeno232@gmail.com
(B. Gimeno García).
Keywords:
Coronavirus
Covid-19
Nursing home
Elder
Beatriz Gimeno Garcíaa,*, Rebeca Tejedor Méndeza, Pedro Jesús Presa Rodrigob, Teresa Velilla Alonsoc, Raquel Torres Cabreroa, Lara Catalán Garcíaa, Olga Ordás Lafargaa, Jesús Aguaviva Bascuñanaa
aCentro de Salud Santo Grial–Los Olivos. Huesca. bCentro de Salud Delicias Norte. Zaragoza. cCentro de Salud Perpetuo Socorro. Huesca.
Resumen
Objetivos. Estudiar las tasas de infección y mortalidad, el número de usuarios que necesitaron tratamiento y hospitalización y las complicaciones relacionadas con la coagulación. Hacer una descripción de los tratamientos aplicados a los pacientes y conocer las tasas de infección en los trabajadores.
Material y métodos. Estudio descriptivo retrospectivo con una muestra de 90 personas; 56 son usuarios de una de las residencias de ancianos de Huesca y 34 trabajadores del centro. Se incluyó a todos los usuarios que permanecieron en la residencia de ancianos durante el periodo establecido (28 de marzo a 30 de mayo de 2020), sin excepciones. Se decidió incluir a los trabajadores en el estudio con el propósito de conocer el contagio y la difusión entre los usuarios, ya que el primer brote se atribuyó a un trabajador con PCR positiva el 2 de abril.
Resultados. La tasa de infección de los trabajadores fue del 28,5 % y la de los usuarios del 30,3 %. El 76,4 % de los pacientes infectados por coronavirus necesitó tratamiento. La azitromicina fue el fármaco más utilizado. Más de la mitad necesitaron hospitalización y solo dos casos registraron complicaciones relacionadas con la coagulación. Tras el periodo observacional, la tasa de mortalidad observada en los usuarios fue del 8,9 %.
Conclusiones. Al comparar estos datos con los publicados en España, ambos coinciden en la vulnerabilidad del colectivo. Se observaron menores tasas de mortalidad, que se explican con la organización del centro, el personal disponible y el seguimiento que se hizo desde atención primaria, que facilitó los tratamientos y ayudó en las detecciones tempranas del deterioro en este grupo de pacientes.
© 2021 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Considerations that are of interest after medical care by a primary care team in a nursing home during the first pandemic wave due to SARS-CoV-2
Abstract
Objectives. Studying the infection and mortality rates, the number of users that needed of treatment and hospitalization and the coagulation-related complications. Make a description of the applied treatments to patients and know the infection rates on workers.
Material and methods. A descriptive retrospective study is made with a sample of 90 people, from which 56 are residents of one of Huesca’s nursing homes, and 34, workers in the center. All users that stayed in the nursing home during the established period (March 28th-March 30th ), with no exemptions. It was decided to include the workers on the study with the purpose of learning about the contagiousness and diffusion between the users, as the first outbreak was attributed to a PCR positive worker on April 2nd .
Results. The infection rate on workers was of 28,5%, and the users’ was of 30,3%. 76,4% of the covid infected patients needed treatment, being azithromycin the most used drug. More than half of them needed hospitalization and only two cases registered coagulation related complications. After the observational period, the mortality rate observed in the users was of 8,9%.
Conclusions. When comparing this data to the nationally published, both agree on the collective’s vulnerability. Lower mortality rates were observed, that can be explained with the nursing home’s organization, available staff and the tracking done from primary care, that made treatments easier, and helped in early detections of deterioration in this group of patients.
© 2021 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Introducción
El 31 de diciembre de 2019 se detectó en la ciudad china de Wuhan un brote infeccioso causado por un nuevo coronavirus denominado SARS-CoV-2, responsable de la denominada COVID-19 (coronavirus infectious disease-19). Dicha infección, cuya transmisión principalmente ocurre por vía respiratoria, se extendió rápidamente y obligó a la Organización Mundial de la Salud (OMS) a catalogar el brote como pandemia en marzo 2020, ya que en ese momento se habían notificado más de 125.000 casos en 118 países1-4.
El diagnóstico específico reside en la identificación genómica del virus mediante la reacción en cadena de la polimerasa por transcriptasa reversa de tiempo real (rRT-PCR) tras recoger la muestra del exudado nasofaríngeo5.
Actualmente se desconoce con exactitud el comportamiento de este patógeno, pero recientes estudios muestran una alta carga viral en orofaringe en etapas iniciales de la infección, por lo que el riesgo de contagio aumenta durante el periodo de incubación, que se ha estimado en unos 5,1 días de media6.
Existen métodos indirectos que ayudan en el diagnóstico, como la detección de anticuerpos anti-SARS-Cov-2 mediante inmunocromatografía lateral (el llamado “test rápido”) o mediante ELISA7. Los estudios muestran datos que indican que, al igual que en otras infecciones víricas, las IgM pueden detectarse a partir del séptimo día de infección y las IgG a partir de las 2 semanas8.
La sintomatología varía desde cuadros leves hasta manifestaciones clínicas más graves, como neumonía u otras complicaciones que requieren ingreso hospitalario1-3 e incluso pueden suponer el fallecimiento del paciente. A pesar de ello, por el momento no es posible recomendar un tratamiento específico, ya que no existe experiencia procedente de ensayos clínicos controlados9.
Entre los fármacos utilizados encontramos los corticoides, utilizados en la fase inflamatoria (a partir del sexto o séptimo día) en pacientes que presentan síntomas (como disnea, fiebre o astenia muy marcada), alteración de constantes vitales (taquipnea y saturación de O2 inferior a 93 %), elevación de marcadores inflamatorios en la analítica sanguínea o presencia de infiltrados pulmonares en una radiografía de tórax2. La indicación de antibiótico se reserva a los casos en los que hay riesgo o existe una coinfección bacteriana; la oxigenoterapia está indicada en caso de clínica respiratoria moderada-grave (saturación de O2 inferior a 90-92 %)10.
Es conocido que el SARS-CoV-2 predispone a sufrir episodios trombóticos debido a la reacción inflamatoria excesiva; por ello, uno de los fármacos utilizados es la heparina de bajo peso molecular (HBPM). La recomendación actual es utilizarla a dosis profilácticas en pacientes con infección confirmada y a dosis terapéuticas en pacientes con alto riesgo de trombosis o sospecha de tromboembolismo pulmonar. En el caso de pacientes con tratamiento anticoagulante habitual, la recomendación es suspenderlo y cambiar a HBPM a dosis terapéuticas y ajustadas a función renal11,12.
La población más vulnerable son los ancianos y pacientes con enfermedad y riesgo cardiovascular, que presentan una mayor tasa de contagio y letalidad. Debido a esto, las residencias de ancianos se han visto especialmente afectadas por la edad avanzada, déficit inmunitario, comorbilidades y fragilidad de sus usuarios13,14. A fecha de 21 de mayo de 2020 se atribuyeron a la infección 20.527 fallecimientos; en población mayor de 80 años que presentó infección por coronavirus, fue la causa del 21,9 % de las defunciones y de un 44,9 % de las hospitalizaciones13-15.
Existen pocos estudios observacionales con respecto a la población institucionalizada. Uno realizado en Estados Unidos informó de una tasa de letalidad del 33,7 % para una población de 101 residentes con COVID-19 confirmada y una media de edad de 83 años16,17. Las tasas de mortalidad en otros países desarrollados se aproximan al 50 %, pero es difícil realizar comparaciones y extraer conclusiones definitivas debido a la heterogeneidad de las fuentes de información. En España no existen datos oficiales hasta el momento, pero se estima que la letalidad por coronavirus en residencias de ancianos es 66,0-70,0 %14,18.
Este estudio descriptivo se centra en el seguimiento de 56 ancianos institucionalizados en una residencia de válidos y semiválidos de la localidad de Huesca, en el que se ha evaluado la tasa de contagios, el abordaje y la morbimortalidad.
A fin de conocer con precisión el brote, se creyó necesaria la observación del comportamiento de la contagiosidad en los trabajadores de la residencia y su difusión a los residentes, ya que el brote en ella se pudo originar en un trabajador que presentó PCR positiva el día 2 de abril y al que se realizó la prueba por presentar diarrea como único síntoma.
Objetivos
Principal: conocer tasa de contagios del personal y usuarios, y la mortalidad de los usuarios durante el periodo estudiado.
Secundario: descripción de tratamiento, abordaje y morbilidad.
Material y métodos
Estudio observacional retrospectivo con una muestra de 90 personas; de ellas 56 son usuarios de la residencia y 34 trabajadores. Se incluyó a todos los usuarios que permanecieron en la residencia durante todo el periodo de observación, sin otro criterio de exclusión. Esto supuso una muestra final de 56 usuarios, ya que se excluyó a 3 ancianos porque en algún momento del periodo de observación fueron trasladados a domicilio a petición familiar.
De los 56, 38 eran mujeres y 18 hombres, todos válidos o semiválidos (ninguno de los usuarios era completamente dependiente para las actividades básicas de la vida diaria), con una media de edad de 86,5 años y características clínicas similares. No hubo diferencias con respecto al abordaje de pacientes en cuanto a tratamiento o criterios de derivación hospitalaria.
El periodo de estudio abarca del 28 de marzo al 30 de mayo de 2020, ambos inclusive.
Para la recogida de datos y realización de las gráficas se ha utilizado el una hoja de cálculo Excel. Se han realizado pruebas de medidas de frecuencia de la enfermedad, como prevalencia y de estadística descriptiva.
Esta residencia, de gestión privada, tiene una capacidad para alojar a 66 residentes en habitaciones individuales y dobles y admite a usuarios válidos y semiválidos. Los criterios de ingreso son marcados por los gestores de dicho centro. Durante el periodo previo al estudiado, se había decido no admitir a nuevos usuarios debido al plan de remodelación del edificio, por lo que la ocupación de la residencia no era completa.
En el periodo previo a la pandemia contaba con un total de 34 trabajadores cualificados, 2 de ellos enfermeras. La labor médica asistencial corría a cargo del Equipo de Atención Primaria, con un responsable asignado a dicho centro, ya que no es obligatoria la contratación de un médico en una residencia de estas características19.
Se trata de un único edificio, con patio exterior, una planta baja con zonas comunes y tres plantas de habitaciones para los usuarios. Existen dos escaleras interiores además de la escalera exterior de emergencia y un ascensor. La favorable estructura y la existencia de habitaciones no ocupadas facilitaron la reorganización del centro al detectar el brote.
Resultados
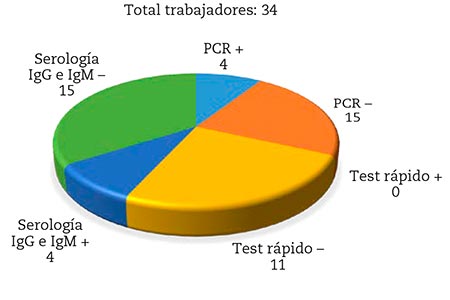
De los 34 trabajadores se realizaron pruebas de PCR a 14, de los que fueron positivos 4 (28,5 %); se negativizaron a los 16, 19, 22 y 45 días, respectivamente, por lo que el tiempo medio de la infección fue de 25 días (Fig. 1).
El test rápido se utilizó en 11 de los trabajadores y resultó negativo en todos ellos (Fig. 1).
Se realizó estudio de anticuerpos IgG e IgM mediante serología a 19 trabajadores, de los que 15 fueron negativos, 2 de ellos resultaron IgG positivos e IgM negativos y otros 2 IgG e IgM positivos. De las 4 personas que resultaron positivas en el estudio de anticuerpos, a una no se había realizado PCR previamente, 2 habían tenido la PCR negativa y otro trabajador había tenido PCR positiva con posterior negativización (Fig. 1).
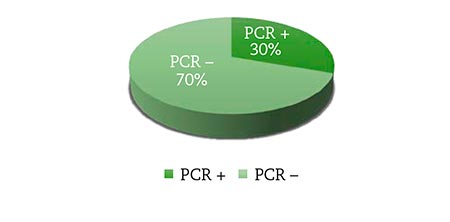
De la muestra de 56 residentes institucionalizados, 17 resultaron tuvieron PCR positiva para SARS-CoV-2 (Fig. 2), lo que supone una prevalencia de la infección del 30,3 %; en los 39 restantes las PCR fueron negativas. El tiempo medio de persistencia de infección fue de 26 días.
Durante el periodo estudiado se certificaron 5 fallecimientos del total de residentes (mortalidad del 8,9 %). De estos 5 fallecidos, 3 presentaron PCR positiva y en dos de ellos se negativizó la prueba antes del fallecimiento; uno de ellos presentó PCR negativa en todo momento y se atribuyó la defunción a causas ajenas a la COVID-19. Se desconoce si el quinto fallecido presentaba PCR positiva, ya que su defunción ocurrió al inicio del estudio y no se llegó a recoger la muestra. Por tanto, la mortalidad en la residencia de los pacientes infectados por coronavirus fue del 17,6 %.
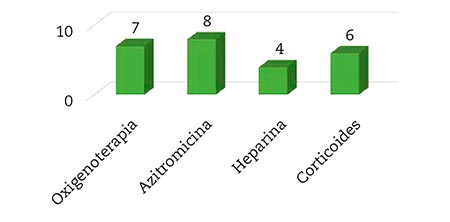
Cuatro de los pacientes con PCR positiva permanecieron asintomáticos y no precisaron tratamiento. A los otros 13 residentes se pautó algún tipo de tratamiento; 7 de los 17 pacientes (41,1 %) precisaron oxigenoterapia, que en todos los casos se administró mediante gafas nasales; a 6 de ellos (35,3 %) se administró prednisona vía oral; 8 (47,0 %) precisaron antibioticoterapia (azitromicina vía oral); tan solo a 4 de ellos (23,5 %) se pautó heparina de bajo peso molecular por vía subcutánea (Fig. 3); solo 3 de los pacientes infectados precisaron tratamiento con los 4 fármacos.
Durante el periodo estudiado, 9 de los 17 pacientes con PCR positiva precisaron ingreso en planta hospitalaria, lo que representa el 52,9 %. Tras el alta, 2 de ellos fueron remitidos a un centro residencial medicalizado, habilitado para personas mayores con COVID-19, para realizar el periodo de convalecencia.
Se registraron complicaciones relacionadas con la coagulación en 2 de los 17 casos. Uno de ellos fue un episodio hemorrágico (hemorragia digestiva baja) en un paciente previamente anticoagulado con acenocumarol al que se cambió a heparina de bajo peso molecular; el otro caso fue el de una mujer en tratamiento con acenocumarol y un proceso oncológico concomitante, que sufrió un episodio isquémico que supuso su fallecimiento.
Figura 1 – Pruebas diagnósticas realizadas a los trabajadores. Elaboración propia.
Figura 2 – Usuarios positivos y negativos según PCR. Elaboración propia.
Figura 3 – Ttratamiento administrado a los usuarios. Elaboración propia.
Comentarios
Como ya se ha especificado previamente, nos encontramos ante datos recogidos durante la primera ola de la pandemia, cuando no se disponía de los métodos diagnósticos ni de la experiencia actuales.
Se ha creído conveniente la inclusión de los datos sobre cómo fue el diagnóstico de los trabajadores, ya que se presupuso que el inicio del brote en esta residencia se debió a la infección de uno de ellos. Dicho trabajador había presentado diarrea como único síntoma durante los días previos, por lo que se le realizó una PCR que resultó positiva el día 2 de abril. La decisión de realizar test rápido o PCR a los trabajadores corrió a cargo de la mutua laboral; se desconocen los criterios por los que se rigieron para la selección de una prueba u otra. En el mes de mayo se dispuso de la realización de serologías, por lo que la mutua laboral de los trabajadores, junto con el Servicio de Salud Pública, decidieron comenzar con su realización el día 11 de mayo. En el momento de terminar el seguimiento tan solo se dispone de los resultados serológicos de 19 de ellos.
Tras conocer el primer resultado de PCR positiva del trabajador, se planificó desde atención primaria la realización de PCR a todos los usuarios a fin de conocer la tasa de infección y comenzar con la reorganización del centro. Se distribuyó a los usuarios en diferentes pasillos en función del resultado de la PCR, uno para los positivos y otro para los negativos. La arquitectura del edificio permitió crear fácilmente diferentes circuitos para evitar la contaminación de “zonas limpias”. Se propuso a los trabajadores del centro un plan de registro de constantes vitales y estado clínico de los usuarios, el cual remitían a los responsables del centro de salud cada mañana a fin de planificar la atención médica en la residencia.
Al tratarse de una residencia que dispone de personal cualificado, reforzado por personal aportado por el Instituto Aragonés de Servicios Sociales, fue sencilla la aplicación y mantenimiento de estas medidas, que han resultado ser un punto fundamental en la obtención de los favorables resultados. La tasa de letalidad entre los pacientes observados (17,6 %) ha sido inferior a la de los datos publicados por el Ministerio de Sanidad a fecha 21 de mayo, que cifra la letalidad en un 21,9 % para la población mayor de 80 años15. No obstante, no es posible realizar una comparación totalmente equitativa, ya que estos datos corresponden a población española mayor de 80 años, independientemente de si se encontraban institucionalizadas o no, y, como se ha comentado previamente, existen pocos datos sobre letalidad en residencias de ancianos, pero se presume que se encuentra en torno al 66-68 %14,18.
La tasa de ingreso hospitalario superó a la de la población española en mayores de 80 años, un 52,9 % frente a un 44,9 % a fecha 21 de mayo15. Está diferencia puede deberse a que la tasa española incluye a población tanto institucionalizada como no y nuestra muestra habla de pacientes de una residencia que, posiblemente, presenten características de mayor vulnerabilidad respecto a los ancianos que residen en sus domicilios que, probablemente, sean más autónomos. Otra posibilidad es que, debido a la vigilancia en cuanto a aparición de síntomas y toma de constantes, se haya sido más cauto y remitido de una forma más precoz a los pacientes al Servicio de Urgencias del hospital, lo que permitió abordar la enfermedad en un periodo más temprano; el paciente se benefició así de un ingreso hospitalario sin llegar a producirse su fallecimiento. Había que tener en cuenta también la ocupación hospitalaria en esos momentos que, quizá, permitía más ingresos en comparación con centros de otros lugares del territorio español.
La mayoría de los pacientes con infección por coronavirus precisó algún tipo de tratamiento, bien por presentar sintomatología, bien por alteración en las cifras de las constantes vitales. El valor guía en este caso fue el descenso de la saturación de oxígeno medida con pulxioximetría. El primer tratamiento a administrar cuando se objetivaba una desaturación fue la oxigenoterapia en gafas nasales y el resto de tratamientos en función de la evolución del paciente. La prednisona se administró a dosis antiinflamatorias (30 mg cada 24 horas) y la azitromicina se administró durante 5 días a 250 mg /24 horas (doble dosis el primer día). Ambos tratamientos se iniciaron entre el cuarto y quinto día tras la confirmación de la infección.
Actualmente es conocido que en los pacientes hospitalizados por COVID-19 existe un mayor riesgo de enfermedad tromboembólica venosa, por lo que puede ser precisa la instauración de un tratamiento o profilaxis antitrombótica. La heparina administrada fue enoxaparina por vía subcutánea a dosis profilácticas en dos de los usuarios y a dosis anticoagulante en los otros dos, ya que previamente estaban anticoagulados con acenocumarol. En estos últimos se registraron complicaciones relacionadas con la coagulación que requirieron ingreso hospitalario en ambos casos. Uno de ellos presentó una hemorragia digestiva baja y el segundo un episodio isquémico (concretamente una trombosis de arteria mesentérica) que supuso su fallecimiento. Hay que destacar que, en este segundo caso, se trataba de una paciente con diagnóstico de adenocarcinoma de recto que pudo favorecer el episodio isquémico.
Conclusión
La tasa de letalidad entre los pacientes observados (un 17,6 %) ha sido inferior a los datos publicados por el Ministerio de Sanidad a fecha 21 de mayo, que cifraba la letalidad en un 21,9 % para la población mayor de 80 años. No posible realizar una comparación equitativa completamente, ya que estos datos corresponden a población española mayor de 80 años, independientemente de si se encontraban institucionalizadas o no15; como se ha comentado previamente, existen pocos datos sobre letalidad en residencias de ancianos, pero se presume en torno al 66,0-68,0 %14,18. La tasa de ingreso hospitalario superó a la de la población española (un 52,9 % frente a un 44,9 % a fecha 21 de mayo)15,18.
Por todo ello, se corrobora la vulnerabilidad de este colectivo ante la infección por SARS-CoV-2, así como la importancia del papel del personal sanitario (médico, enfermería y técnicos en cuidados de enfermería), tanto de atención primaria como de centros residenciales de la tercera edad, para la prevención y contención de contagios en estos centros.
Conflicto de intereses
No se declaran conflictos de interés ni existen fuentes de financiación externas para la realización de este estudio.
Bibliografía
Agradecimientos
Los autores queremos expresar nuestro agradecimiento a Adolfo Cajal y a Vicente Salillas por su colaboración y apoyo en la realización de este trabajo.
Bibliografía
- World Health Organization. Coronavirus disease 2019 (COVID-19): situation report—37. February 25, 2020. [consultado 3 abril 2020]. Disponible en: https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200226-sitrep-37-covid-19.pdf?sfvrsn=6126c0a4_2.
- Wu C, Chen X, Cai Y, Xia J, Zhou X, Xu S, et al. Risk Factors Associated with Acute Respiratory Distress Syndrome and Death in Patients With Coronavirus Disease 2019 Pneumonia in Wuhan, China. JAMA Intern Med. 2020; 18: 934-43.
- Zheng Y, Xu H, Yang M, Zeng Y, Chen H, Liu R, et al. Epidemiological characteristics and clinical features of 32 critical and 67 noncritical cases of COVID-19 in Chengdu. J Clin Virol. 2020; 127: 104366.
- Bonanad C, García-Blas S, Tarazona-Santabalbina F, Díez-Villanueva P, Ayesta A, Sanchis Forés J, et al. Coronavirus: la emergencia geriátrica de 2020. Documento conjunto de la Sección de Cardiología Geriátrica de la Sociedad Española de Cardiología y la Sociedad Española de Geriatría y Gerontología. Rev Espde Cardiol. 2020; 73: 569-76.
- Fernández-Rodríguez A, Casas I, Culebras E, Morilla E, Cohen M, Alberola J. COVID-19 y estudios microbiológicos post mortem. Rev Espde Med Legal. 2020; 46: 127-38.
- Centro de Coordinación de Alertas y Emergencias Sanitarias, Dirección General de Salud Pública, Calidad e Innovación. Información científica-técnica, Enfermedad por coronavirus, COVID-19. Actualización, 12 de noviembre 2020. Ministerio de Sanidad; 2020.
- Meza Calvache J, Estrada Rodríguez A, Chabusa Chabusa C, Velasco Paucar V. Utilidad de Pruebas de cadena de polimerasa, pruebas rápidas y Tomografías en pacientes con Covid-19. J Am Health. 2020; 3: 32-9.
- Aldámiz-Echeverria Lois M, Aledo Serrano Á, Carod J, Catalan Alonso P, Díez Romero C, Erro M, et al. Manual Covid-19 para el neurólogo general [Internet]. 1º ed. San Sebastian de los Reyes (Madrid); 2020 [consultado 3 agosto 2020]. Disponible en: https://www.researchgate.net/profile/Angel_AledoSerrano/publication/340778619_Handbook_of_COVID-19_for_neurologists_-_Manual_COVID19_para_el_neurologo_general/links/5e9d6b1392851c2f52b29b14/Handbook-of-COVID-19-for-neurologists-Manual-COVID-19-para-el-neurologo-general.pdf#page=47
- Agencia Española de Medicamentos y Productos Sanitarios. Tratamientos disponibles para el manejo de la infección respiratoria por SARS-CoV-2 [consultado 24 May 2020]. Disponible en: https://www.aemps.gob.es/laAEMPS/docs/medicamentos-disponibles-SARS-CoV-2-22-5-2020.pdf?x71164i
- Atención a pacientes institucionalizados y vulnerables en domicilio en estado de pandemia COVID-19 y ayuda a la toma de decisiones. Dirección técnica de Planificación, Atención Primaria y Derechos de los Usuarios. Dirección General de Planificación y Asistencia Sanitaria. Gerencia Regional de Salud. Actualizado a 15 de mayo de 2020.
- Paranjpe I, Fuster V, Lala A, Russak A, Glicksberg B, Levin M, et al. Association of Treatment Dose Anticoagulation with In-Hospital Survival Among Hospitalized Patients With COVID-19. J Am Coll Cardiol. 2020; 76: 122-4.
- Bikdeli B, Madhavan M, Jimenez D, Chuich T, Dreyfus I, Driggin E, et al. COVID-19 and Thrombotic or Thromboembolic Disease: Implications for Prevention, Antithrombotic Therapy, and Follow-Up. J Am Coll Cardiol. 2020; 75: 2950-73.
- Arribas-Cobo P, Bernabé-Villena M, Herrera-Martín E, Martínez-Dios I, Ruiz-Almería S, Díaz de Argote-Cervera P. Estudio descriptivo del primer mes de situación de pandemia por COVID-19 en una unidad de diálisis hospitalaria. Enferm Nefrol. 2020; 23: 133-47.
- Blanco-Tarrio E, Blanco Sánchez G. Atención primaria y residencias de ancianos: a propósito de la COVID-19. Semergen. 2020; 46 Supl 1: 26-34
- Equipo COVID-19. RENAVE. CNE. CNM (ISCIII). Informe núm. 32. Situación de COVID-19 en España a 21 de mayo de 2020 [consultado 23 May 2020]. Disponible en: https://www.isciii.es/QueHacemos/Servicios/VigilanciaSaludPublicaRENAVE/EnfermedadesTransmisibles/Documents/ INFORMES
- McMichael T, Currie D, Clark S, Pogosjans S, Kay M, Schwartz N, et al. Epidemiology of Covid-19 in a Long-Term Care Facility in King County, Washington. New Eng J Med. 2020; 382: 2005-11.
- Picardo García J. COVID-19 en residencias de mayores: una asignatura pendiente. Enferm Clin. 2021; 31: S117-9.
- Grupo de Trabajo Multidisciplinar (GTM), 2021. Informe del GTM sobre el impacto de la COVID-19 en las personas mayores, con especial énfasis en las que viven en residencias. [online] Ministerio de Ciencia e Innovación. Disponible en: https://www.ciencia.gob.es/stfls/MICINN/Ministerio/FICHEROS/Informe_residencias_GDT_MinisterioCyI.pdf [Acceso 9 febrero 2021].
- Departamento de Sanidad, Bienestar Social y Trabajo de la Diputación General de Aragón, 1992. Decreto 111/1992, de 26 de mayo. BOA nº 66.