Artículo Original
Información del artículo
Historia del artículo:
Recibido el 9 de mayo de 2022
Aceptado el 23 de junio de 2023
On-line el 27 de julio de 2023
Palabras clave:
Malaria
Comorbilidad
Complicaciones
Congo
*Autor para correspondencia
Correo electrónico:
arimar_vera@hotmail.com
(M.M. Rodríguez Carrasco).
Keywords:
Malaria
Comorbility
Complications
Congo
María del Mar Rodríguez Carrascoa,*, Mónica Martínez-Abarca Márquezb
aCentro de Salud Irurzun. Pamplona (Navarra). bServicio de Urgencias. Hospital Ramón y Cajal. Madrid.
Resumen
Introducción. La malaria es una enfermedad parasitaria endémica en la mayor parte de los trópicos. Se trata de la infección tropical de mayor importancia médica tanto por su prevalencia (230 millones de casos reportados por la OMS en 2019) como por su mortalidad. En un porcentaje elevado de pacientes con malaria es frecuente la presencia de complicaciones que pueden afectar a la evolución natural de la enfermedad.
Material y métodos. Los objetivos de este estudio fueron describir las características demográficas, los factores epidemiológicos y los métodos diagnósticos para la malaria utilizados en un hospital rural de la República Democrática del Congo, así como determinar las principales complicaciones asociadas. Se estudia también la relación entre el uso de mosquitera y los episodios de malaria en el último año. Se trata de un estudio descriptivo de prevalencia de complicaciones de malaria en pacientes de 0 a 75 años, atendidos en el Hospital General de Referencia de Kanzenze (provincia de Lualaba, República Democrática del Congo), con capacidad de 70 camas, de febrero a mayo de 2019. A través de la historia clínica, se analizaron las características demográficas y epidemiológicas y la presencia de complicaciones en pacientes diagnosticados de malaria. El análisis estadístico se realizó mediante el programa IBM SPSS Statistics 26.
Resultados. Se incluyeron 214 pacientes, de los que el 50,5 % eran mujeres y el 49,5 % eran varones, con un 78,3 % de los pacientes menores de 15 años. El 18,97 % de los pacientes presentaron test de diagnóstico rápido para Plasmodium falciparum positivo y gota gruesa positiva en el 8,41 %. Las complicaciones más relevantes fueron: anemia grave 39,7 % (la hemoglobina media de la muestra fue de 8,03 mg/dl, DE 2,15; precisaron trasfusión el 38 % de los pacientes), infecciones concomitantes 43 % (infecciones respiratorias 28 % y digestivas 18,3 %. con 7 casos de infección por Salmonella typhi). El 14 % presentaba afectación del nivel de consciencia a su llegada. El 56 % de los pacientes usaba mosquitera y no existió diferencia significativa entre el uso de esta y el número de episodios de malaria presentados en el año anterior (p= 0,28).
Conclusiones. La malaria es una enfermedad que con frecuencia se asocia a otras patologías infecciosas y complicaciones, que deben ser tenidas en cuenta para un buen manejo integral del paciente. En algunos medios, el uso de mosquitera puede no ser suficiente para la prevención de la infección.
© 2023 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Malaria and comorbidity in a rural hospital in the Democratic Republic of the Congo
Abstract
Background. Malaria is an infectious disease endemic throughout most of the tropics, with a high prevalence in the African continent. It is the most important tropical disease because of its prevalence, with 230 million cases reported by the World Health Organization (WHO) in 2019, and its mortality. In a very high percentage of the patients, malaria is associated with complications which can alter the natural evolution of the disease.
Materials/methods. The aim of this study is to describe the demographic characteristics, epidemiology and diagnostic tests used in a rural hospital in the Democratic Republic of Congo, as well as to determine the main complications associated with malaria. It also studies the relation between the use of the mosquito nets and the episodes of malaria in the last year. This is a descriptive study of prevalence of complications associated with malaria in patients from 0 to 75 years treated in the General Reference Hospital of Kanzenze (Lualaba province, Democratic Republic of Congo), with capacity for 70 beds, from February to May 2019. The data were obtained from the medical history folders of patients diagnosed with malaria and the statistical analysis was carried out using the program IBM SPSS Statistics 26.
Results. A total of 214 patients were included, 50,5 % of which were females and 49.5% males, with 78,3% of the cases under 15 years old. 78.97% of the patients had Rapid Diagnostic Test (RDT) for Plasmodium falciparum positive, and 8.41% had thick blood smear positive. The most relevant complications presented were severe anaemia 39.7% (the mean haemoglobin level of this sample was 8.03 g/dL ± 2.15, and 38% of patients received a blood transfusion), concomitant infections 43% (respiratory infections 28% and digestive infections 18.3% with 7 cases of Salmonella typhi). 14% of the patients presented altered consciousness at the time of consultations. A mosquito net was used by 51,87% of patients, but there were not statistically significant differences between the use of it and the number of malaria cases presented the year before (p 0.28)
Conclusions. Malaria is frequently associated with other infectious diseases and complications, which must be taken into account for an optimal management of the patients. In some environments, the mosquito net may not be sufficient to prevent the infection.
© 2023 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Introducción
Más de la mitad de los países con mayor carga de malaria tienen una tasa de reporte de casos menor del 50 %1. En el último informe mundial sobre el paludismo de la OMS, se insiste en la importancia de contar con información y datos locales para poder fundamentar respuestas adaptadas a cada región2. Este estudio nace con la idea de describir una muestra de población atendida por presentar paludismo grave en un hospital Rural del Congo, con atención especial a las principales comorbilidades y complicaciones presentes. De esta manera se pretende cuantificar los mayores problemas asociados a la malaria en una región concreta, que deben de ser tenidas especialmente en cuenta en el abordaje integral del paciente.
El objetivo primario fue estudiar la prevalencia de las principales complicaciones presentes en pacientes atendidos por paludismo grave en una zona endémica con malaria estable; los secundarios, estudiar la posible asociación existente entre el uso habitual y adecuado de mosquitera con la presencia o no de episodios de malaria en el último año, y comparar la tasa de incidencia de malaria en el último año en los grupos en los que se registra un uso adecuado y habitual de la mosquitera con aquellos en los que no.
Material y métodos
Lugar de estudio
Este estudio fue llevado a cabo en el Hospital General de Kanzenze, uno de los hospitales generales de referencia de la provincia de Lualaba, al sur de la República Democrática del Congo.
La región incluye un lago en las proximidades del hospital, en el que la población realiza diversas tareas de la vida cotidiana (pesca tradicional, higiene de vestido, de avituallamiento general, e higiene personal); este es un lugar óptimo para el contagio de la malaria por la alta concentración de mosquito anófeles y también de otras parasitosis, como la esquistosomiasis (Schistosoma haematobium). Tiene un clima tropical húmedo con una estación lluviosa (desde mediados de septiembre a mediados de abril) y una estación seca (desde mediados de abril a mediados de septiembre). La malaria es estable a lo largo del año, pero se objetiva un marcado aumento de su incidencia coincidiendo con la estación de lluvias. La provincia de Lualaba tiene una gran diversidad étnica (Lunda, Tshowe, Ndembo, Minungu, Luvale, Sanga, Yeke, Kaonde, Lumba y Sanga son algunos de los principales grupos) y de lenguas; el swahili es la más utilizada en esta región.
El hospital atiente a una población que abarca 163.043 habitantes, pertenecientes al propio Kanzenze, así como otros distritos, entre los que destacan Matshiku, Sakisa, Ngolophasi, Mpala, Kamoa y Manguea. Tiene una capacidad de 70 camas distribuidas en maternidad, pediatría, medicina interna y cirugía. Las consultas externas se dividen en urgencias generales, consulta y seguimiento prenatal, VIH y tuberculosis. Los pacientes se atienden 6 días a la semana y hay un departamento de emergencias abierto 24 horas diarias.
El acceso al hospital se ve limitado en muchas ocasiones por condiciones físicas (estado y mantenimiento de las vías y conflictos armados intermitentes), culturales (religiones animistas y preferencia por uso de medicinas tradicionales en las regiones más rurales) y económicas (existencia de costes que deben ser cubiertos por el paciente).
A pesar de la limitación de recursos materiales y humanos, hay un fácil acceso al tratamiento intravenoso, incluyendo la trasfusión de hematíes. Hay un banco de sangre operativo a tiempo completo, y los reactivos y componentes necesarios para la determinación de grupo sanguíneo y la realización del cross-match o prueba cruzada para el estudio de histocompatibilidad. Este hecho es esencial, dado que el grueso de la atención está relacionado con casos de malaria grave en población vulnerable (niños menores de 5 años).
Procedimiento de recogida de datos
Los datos del estudio fueron recogidos en la consulta inicial de pacientes atendidos por sospecha de paludismo grave según los criterios de la OMS3, adaptados a las guías locales de abordaje de malaria; o bien en pacientes con sospecha de paludismo con factores de riesgo asociados. Entre las características clínicas consideradas se encuentran: palidez cutánea y de mucosas, alteración en la respiración, deterioro del nivel de conciencia, convulsiones, ictericia y sospecha de infecciones concomitantes.
Los datos fueron recogidos entre los meses de febrero a mayo de 2019, a través de la historia clínica inicial, en la que se registraba además el número de episodios de malaria en el último año, y el uso habitual o no de mosquitera. Los datos incluían edad, sexo, presencia de embarazo y método diagnóstico (clínico, test de diagnóstico rápido, frotis). Otros datos recogidos fueron el nivel de hemoglobina y potencial necesidad de trasfusión, y las principales complicaciones (ictericia, alteración del nivel de consciencia, convulsiones, infecciones concomitantes, intoxicaciones) y comorbilidades (malnutrición grave) asociadas en el medio.
Las guías clínicas del hospital dictaban que todo proceso febril o sugestivo de malaria fuese confirmado con un test de diagnóstico rápido (TDR) o frotis sanguíneo; este se realizaba en caso de resultado TDR negativo. En ocasiones, ante un caso sospechoso sin posibilidad de confirmación (falta de reactivos y de personal de laboratorio en ese momento), se realizaba un diagnóstico clínico iniciando tratamiento empírico, dada la importancia de un tratamiento precoz en los casos de mayor gravedad, especialmente en población vulnerable (menores de 5 años y embarazadas).
La anemia grave fue definida según la Guía de Manejo Local, como hemoglobina menor de 7g/dl; en el análisis estadístico se diferenció también el porcentaje de casos con criterio de anemia grave según la definición de la OMS (hemoglobina menor de 5 g/dl en niños menores de 12 años, y hemoglobina menor de 7 g/dl en niños mayores de 12 años), así como la cuantificación de casos que precisaron trasfusión de hematíes en su valoración inicial.
La intoxicación fue definida como el uso de sustancias alternativas a las farmacológicas con el fin de curar la infección, pero que, a menudo, conllevaban un empeoramiento del cuadro.
Diseño de estudio
Se trata de un estudio observacional descriptivo. El objetivo primario fue cuantificar las principales complicaciones presentes en los casos de paludismo grave; el secundario, estudiar la relación entre el uso adecuado y habitual de mosquitera con la presencia o no de otros episodios en el último año.
Análisis estadístico
Los datos fueron analizados de manera anónima utilizando el programa SPSS (Statistical Package for Social Sciences) versión 26.
Se estudió la prevalencia de las diferentes complicaciones y comorbilidades asociadas a los casos de paludismo grave. Se examinó también la relación entre el uso correcto de mosquitera con la presencia o no de episodios de malaria durante el año previo, así como la comparación de la tasa de incidencia en ambos grupos.
Comité de Ética
El estudio fue aprobado por la directora médica y responsable del comité de ética del Hospital General de Referencia de Kanzenze. Todos los datos fueron codificados para su análisis de manera anónima.
Resultados
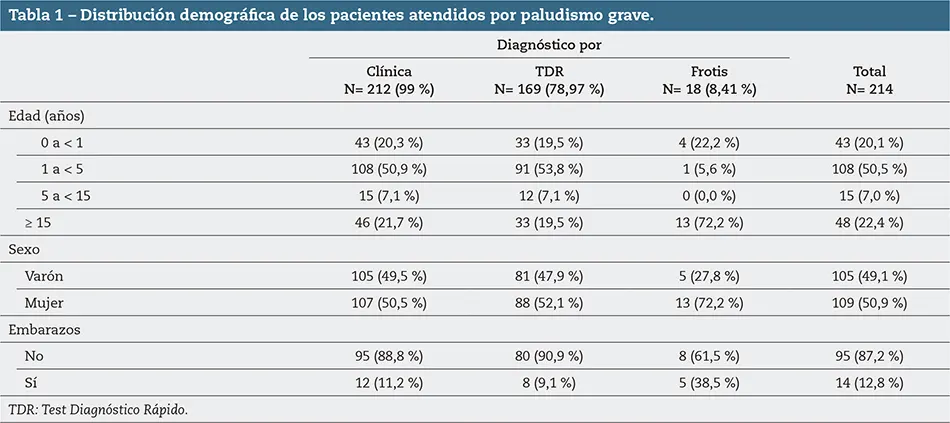
Entre los meses de febrero a diciembre de 2019 se recogieron 214 casos de malaria (tabla 1). La edad de distribución fue sustancialmente mayor en la población pediátrica, con un 71,2 % de casos en población especialmente vulnerable (menores de 5 años) y un 78,3 % de los casos en menores de 15 años en general.
Otro grupo especialmente vulnerable, el de mujeres embarazadas, ocupó tan solo un 11,2 % sobre el total de mujeres. Esto fue debido a que, a pesar de la alta tasa de natalidad, la población predominante se encuentra en un grupo de edad no reproductiva.
La proporción de casos confirmados con prueba diagnóstica fue de 87,38 %; la más habitual fue el TDR (78,97 %).
En un 12,62 % el diagnóstico inicial fue únicamente clínico, pues no se pudo realizar confirmación con prueba complementaria por falta de reactivos o de personal de laboratorio en ese momento.
Complicaciones presentes en los pacientes atendidos por paludismo grave
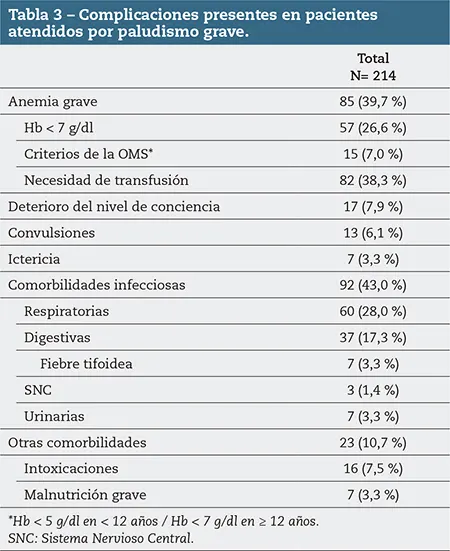
Un 69,1 % de los pacientes presentaban al menos alguna complicación de las descritas; el 61,2 % correspondió a quienes presentaban 1 o 2, y un 7,9 % a los pacientes con más de 2 complicaciones presentes en su valoración inicial (tabla 2).
La distribución de las diferentes complicaciones registradas se muestra en la tabla 3. Las más prevalentes fueron la anemia grave (39,7 %) y la presencia de infecciones concomitantes (43 %); en este apartado destacan las respiratorias (28 %) y digestivas (17,3 %), con un 3,3 % de casos de fiebre tifoidea. Hasta un 38,3 % de los pacientes con anemia precisó trasfusión de hematíes en su valoración inicial.
Un 14 % presentaba afectación neurológica a su llegada (7,9 % con deterioro del nivel de conciencia y 6,1 % asociado además a presencia de convulsiones) y en 1,4 % se detectaba infección bacteriana en el sistema nervioso central. Un 3,3 % de los pacientes presentaban ictericia franca.
Una complicación a tener en cuenta, no presente según las consideradas por la OMS, son las intoxicaciones, que representan un 7,5 % de los casos. Corresponde a pacientes que, en el contexto de una infección por malaria, son tratados de manera concomitante con medicinas alternativas que conllevan a un empeoramiento del cuadro. Entre las más frecuentes destaca el uso de hierbas vomitivas y realización de quemaduras múltiples, que pueden acompañarse de sobreinfecciones cutáneas.
Un 3,3 % de los casos presentaban a su llegada datos de malnutrición grave, que requirió alimentación a través de sonda nasogástrica inicialmente.
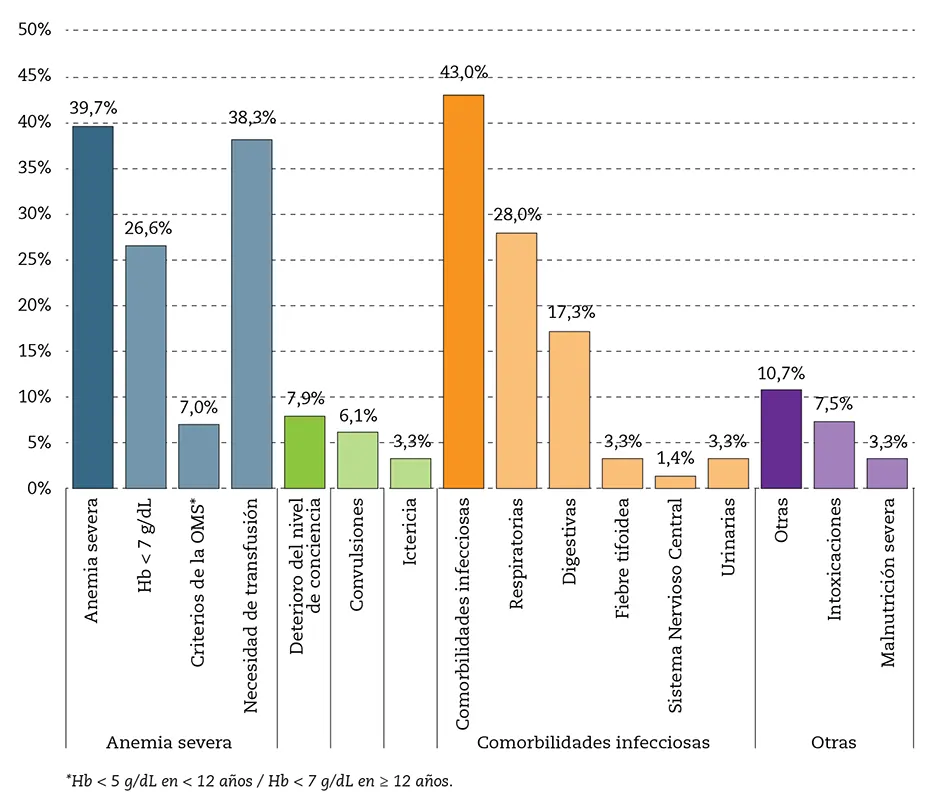
En la figura 1 se representan de manera gráfica las diferentes complicaciones presentes en los pacientes atendidos por paludismo grave.
Relación del uso de la mosquitera con la presencia de malaria en el último año
El estudio de la relación entre el uso de mosquitera y la presencia de malaria en el último año se muestra en la tabla 4.
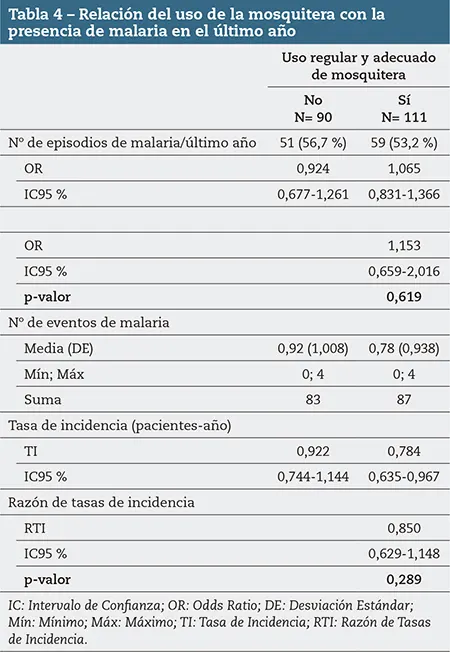
En el grupo con uso habitual de mosquitera se registraron 111 casos, de los cuales un 53,2 % habían presentado algún episodio de malaria el año anterior. En el grupo sin uso habitual de mosquitera se registraron 90 casos, de los cuales un 56,7 % habían presentado algún episodio de malaria el año anterior.
Al analizar la relación entre el uso o no de mosquitera de manera habitual y adecuada con la presencia de episodios de malaria en el año anterior, no se encontró una diferencia estadísticamente significativa: OR 1,153 (0,659-2,016), p= 0,619.
La tasa de incidencia fue de 0,784 (0,635-0,967) pacientes-año para el grupo con uso habitual de mosquitera, y de 0,922 (0,744-1,144) para el grupo sin uso habitual de la misma.
Comparando la tasa de incidencia de episodios de malaria en el año previo con el uso o no de mosquitera de manera habitual y adecuada, tampoco se encontró una diferencia estadísticamente significativa: razón de tasa de incidencia 0,850 (0,629-1,148), p= 0,289.
Figura 1 – Complicaciones presentes en pacientes atendidos por paludismo grave.
Comentario
La malaria es una de las urgencias médicas más frecuentes en la provincia de Lualaba. Se trata de una parasitosis que puede ser grave y mortal si no se instaura el tratamiento apropiado de manera precoz3.
Este estudio se realizó en un medio con prevalencia estable de malaria con trasmisión a lo largo de todo el año. Conocer las principales complicaciones asociadas puede ayudar a su identificación y tratamiento temprano.
La población pediátrica es la más frecuente afectada, como era de esperar. Esto es debido a que los adultos suelen desarrollar cierta inmunidad tras ir presentando con los años varias infecciones y superarlas. Casi un tercio de los mismos eran mujeres embarazadas, al ser esta circunstancia favorecedora para presentar cuadros más graves.
Entre las complicaciones más frecuentes se encuentran las infecciones concomitantes. Además, la presentación de la malaria puede ser variable y confundirse con otras enfermedades infecciosas3. Dada la alta proporción de infecciones bacterianas asociadas, estas deben sospecharse en cualquier paciente con síntomas o signos de sepsis4. En los casos en los que se intuya la existencia de una malaria grave, como los registrados en el estudio, y en áreas de trasmisión moderada-alta, se considera apropiado el inicio de terapia antibiótica empírica con actividad contra los bacilos gramnegativos (ceftriaxona habitualmente) hasta que las infecciones bacterianas hayan sido excluidas5,6.
Dado el alto porcentaje de anemia grave con disfunción orgánica asociada, se considera apropiada la disponibilidad de banco de sangre para trasfusión de concentrados de hematíes en los casos que así lo precisen.
La afectación neurológica es otra complicación a tener en cuenta. Es necesario el diagnóstico diferencial adecuado para un tratamiento óptimo. Entre las complicaciones en un paciente con deterioro del nivel de conciencia en el contexto de una infección por paludismo, están la propia malaria cerebral, la presencia de crisis febriles de la infancia asociadas, y la infección concomitante del sistema nervioso central, que es preciso descartar.
El uso de repelentes de mosquitos y mosquiteras impregnadas de insecticidas constituyen las principales medidas de protección de la infección7,8. Sin embargo, en el medio en el que se ha realizado el estudio, gran parte de la población lleva a cabo sus actividades cotidianas en zonas exteriores próximas al lago, en las que el mosquito realiza su ciclo de vida completo; de esa forma está expuesta de manera continua. De hecho, con los pacientes estudiados no se objetiva una diferencia estadísticamente significativa entre el uso o no de mosquitera en relación con la incidencia de más o menos episodios de malaria.
Aunque pueda ser necesario un aumento del tamaño de la muestra, este hecho puede guardar relación con las condiciones de vida de la población estudiada, que pasa la mayor parte del tiempo con una exposición continua a múltiples picaduras del vector a lo largo del día, en una zona de alta densidad del mismo. El uso de insecticidas con efecto residual en superficies de interior es otra de las medidas de prevención9, pero presenta la limitación intrínseca a las condiciones de la propia biología del mosquito anófeles, predominantemente exofílico y exofágico (preferencia por alimentación y hábitat exterior). Todo ello debería replantear la optimización de las medias de control vectorial en este medio para realizar un abordaje más integral de la prevención y control (mosquiteras, protección personal, insecticidas sistémicos…).
El estudio tiene algunas limitaciones importantes. En primer lugar, el diagnóstico de malaria es en algunas ocasiones presuntivo, por no disponer de manera permanente de material y personal cualificado para confirmación diagnóstica. En el caso de confirmación con test de diagnóstico rápido, es necesario conocer que este puede permanecer positivo hasta varias semanas después de una infección pasada, lo que se convierte en un factor de confusión para otras enfermedades. En los pacientes con diagnóstico microscópico, este se realiza a través de la visualización directa y no es posible la cuantificación de la parasitemia. Por otro lado, la escasez de recursos materiales y de personal sanitario cualificado puede relacionarse con un infradiagnóstico de posibles patologías y complicaciones concomitantes.
Conclusión
La malaria es la urgencia médica más frecuente en el medio de realización del estudio. En los casos de paludismo grave se asocian complicaciones de forma frecuente. La antibioterapia es apropiada en el abordaje inicial, dada la alta prevalencia de infecciones concomitantes. Por otro lado, es importante estudiar la posibilidad de otras medidas de control vectorial además de la mosquitera impregnada con insecticida, debido a que nuestra población no se encuentra cubierta por esta la mayor parte del tiempo.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- Breman J. Malaria: Epidemiology, prevention and control. UptoDate. 25/04/2021.
- World Health Organization. World Malaria Report 2020. Nov 2020. Disponible en: https://www.who.int/publications/i/item/9789240015791
- Organización Mundial de la Salud. Tratamiento del Paludismo Grave. 3ª ed. OMS; 2014.
- Taylor T. Treatment of severe malaria. UptoDate. 25/04/21.
- World Health Organization. Guidelines for the treatment of malaria. 3rd ed. Geneva: WHO; 2015. Disponible en: https://apps.who.int/iris/handle/10665/162441
- Nyein PP, Aung NM, Kyi TT, Htet ZW, Anstey NM, Kyi MM, et al. High frequency of clinically significant bacteriemia in adults hospitalized with Falciparum malaria. Open Froum Infect Dis. 2016; 3(1): ofw028.
- Debboun M, Frances SP, Strickman D. Insect repellents. Boca Raton: CRC Press; 2007.
- Pryce J, Richardson M, Lengeler C. Insecticide-treated nets for preventing malaria. Cochrane Database Syst Rev. 2018; 11: CD000363.
- Ashely E, Phyo Aung, Woodrow C. Malaria. Lancet 2018; 391: 1608-21.