Artículo Original
Información del artículo
Historia del artículo:
Recibido el 26 de octubre de 2020
Aceptado el 30 de octubre de 2020
On-line el 17 de noviembre de 2020
Palabras clave:
Gota
Formación continuada
Atención primaria
Encuesta
Práctica clínica
*Autor para correspondencia
Correo electrónico:
jcbastidac@semg.es
(J.C. Bastida Calvo).
Keywords:
Gout
Continuing education
Primary care
Survey
Clinical practice
José Carlos Bastida Calvoa,*, Lorenzo Armenteros del Olmob, Pilar Rodríguez Ledoc
aCentro de Salud Marín (Pontevedra). bCentro de Salud Islas Canarias (Lugo). cÁrea Sanitaria de Lugo, A Mariña y Monforte de Lemos (Lugo).
Resumen
Objetivo. Conocer los hábitos en la práctica clínica diaria de los médicos de atención primaria (AP) sobre el abordaje de la Gota.
Diseño. Estudio observacional, de corte transversal mediante encuesta.
Material y métodos. Se elaboró un cuestionario específico, suministrado vía web entre médicos de AP, en el que se recogía el conocimiento de la enfermedad, los métodos utilizados para su diagnóstico, su tratamiento y los criterios utilizados para su derivación a otro nivel asistencial.
Resultado. La encuesta se realizó a través de un cuestionario estructurado de elección múltiple valorada por escala. Constaba de 35 preguntas que fueron distribuidas entre la filiación de la Sociedad Española de Medicina General y de Familia. Se recogieron 307 cuestionarios válidos.
Conclusiones. Las respuestas demuestran una gran heterogeneidad en la práctica clínica desarrollada sobre esta enfermedad, confirmada en cada uno de los apartados en los que podríamos reunir series de respuestas.
© 2020 Sociedad Española de Médicos Generales y de Familia.
Publicado por Ergon Creación, S.A.
Observational survey on the knowledge and skills regarding gout in the clinical practice in the primary care setting
Abstract
Objective. To know the habits in the daily clinical practice, of the doctors of Primary Attention (PA) on the handling of the Gout.
Design. Observational study, cross-section by means of a survey.
Material and methods. A specific questionnaire was prepared, provided via the web among PA physicians, in which the knowledge of the disease was collected, the methods used for its diagnosis, its treatment and the criteria used for its derivation to another level of care.
Results. The survey was conducted multiple choice structured questionnaire valued by scale. It consisted of 35 questions that were distributed among the affiliation of the Spanish Society of General and Family Medicine and of which there were 307 valid answers.
Conclusions. The answers demonstrate a great heterogeneity in the clinical practice developed on this disease, confirmed in each one of the sections in which we could gather series of answers.
© 2020 Sociedad Española de Médicos Generales y de Familia.
Published by Ergon Creación, S.A.
Introducción
La gota es una enfermedad conocida desde la antigüedad: ya fue identificada en un papiro egipcio (2.600 a.C), descrita por Hipócrates (S. IV a. de C.), quien precisó sus manifestaciones clínicas, y finalmente Galeno (s. II d.C) describió los tofos. Posteriormente, en el s. XVII, Sydenham, curiosamente observándose a sí mismo, hace una muy detallada descripción de un ataque de gota y lo relaciona con los excesos alcohólicos, las comidas opulentas y la falta de ejercicio. Y el inventor del microscopio, Van Leeuwenhoek, realizó unos fantásticos dibujos de los cristales de urato monosódico (UMS) al observar el material obtenido de un tofo, pero no llegó a establecer una relación causal entre esos cristales y la enfermedad1,2.
El gran avance en su conocimiento se produce en el s. XIX, cuando se comienza a utilizar la colchicina en los ataques de gota 3, se demuestra la elevación del ácido úrico en los pacientes y se realiza la primera demostración radiológica4.
Actualmente sabemos que la gota se debe al depósito de esos cristales de UMS en las articulaciones, como consecuencia de unos niveles elevados de ácido úrico en el suero. Son característicos de la enfermedad la presentación de ataques agudos, muy dolorosos, y la formación de unos depósitos palpables cristales de UMS alrededor de las articulaciones (los tofos)5,6.
La gota debe ser diagnosticada por la demostración de esos cristales de UMS y no por la sintomatología. Se sabe que el depósito de estos cristales es reversible mediante el tratamiento adecuado para rebajar la uricemia7.
A pesar de que realmente, es una enfermedad curable, fácil de abordar en atención primaria, tan solo un muy pequeño porcentaje de los pacientes se benefician del adecuado tratamiento. No existe en nuestra práctica médica unos objetivos claros terapéuticos de los niveles de ácido úrico, lo que conlleva que una gran mayoría de nuestros pacientes gotosos continúen presentando ataques agudos y una disminución importante de su calidad de vida, ni realmente tenemos claro cuándo debemos comenzar el tratamiento, ni cómo continuarlo.
La presente encuesta tuvo como objetivo conocer los hábitos en la práctica clínica diaria en el abordaje de esta patología, valorar los conocimientos de la gota por parte de los médicos de AP, profundizar en cuáles son los métodos para su diagnóstico, el tratamiento de esta enfermedad y los criterios de derivación a otro nivel asistencial.
Material y método
Se trata de un estudio observacional de corte transversal mediante encuesta. Esta fue elaborada por los autores como un cuestionario estructurado de elección múltiple valorado por escala. Constaba de 35 preguntas con una, dos, tres, cuatro o cinco respuestas cada una, evaluadas mediante una escala del 1 al 10, en la que el 1 tenía el significado del total desacuerdo y el 10 el total acuerdo.
La encuesta fue distribuida en 2018 entre médicos socios de la SEMG a través de su dirección electrónica. Se realizaron 3 envíos entre los meses de febrero y marzo de 2018. El envío constaba de una carta de presentación resaltando la importancia de cumplimentar la encuesta sobre una patología a la que no se da la importancia que realmente tiene, tal como ponen de manifiesto los últimos estudios; se señalaba sobre todo su interés en la enfermedad cardiovascular. La encuesta estaba disponible en formato electrónico para su cobertura y remisión y se indicaba que para cumplimentarla no se invertirían más de 15-20 minutos.
La información procedente de las encuestas fue introducida en una base de datos informatizada. Para su análisis descriptivo se utilizó el paquete estadístico SPSS-X.
Resultados
De la totalidad de envíos remitidos, se recibieron 309 encuestas contestadas, de las cuales finalmente hubo 307 respuestas válidas.
El universo demográfico fue de 50,5 % mujeres, con ejercicio profesional del 67,4 % en el ámbito urbano/suburbano y del 32,6 % en el ámbito rural.
- ¿Qué es la gota?: la consideran artropatía inflamatoria el 89,9 %; una crisis aguda el 65,5 %; una patología secundaria el 49,2 %; el 50,1 % la considera una enfermedad curable (sin embargo, solo el 18,9 % cree que conseguirá eliminar los tofos con el tratamiento); el 23,8 % está convencido de que no es curable; el 55,4 % cree que tiene consecuencias graves sobre la salud; solo el 12,4 % que no las tiene.
- Criterios en los que se basan para el diagnóstico: los criterios clínicos en estos porcentajes (crisis agudas 85,3 %, crisis recurrentes 77,5 %, presencia de tofos 62 %); la presencia de cristales de UMS en el líquido articular se considera criterio diagnóstico por parte del 50,8 %; el 32,5 % no lo considera; realizan diagnóstico diferencial con artritis infecciosas el 69,1 %.
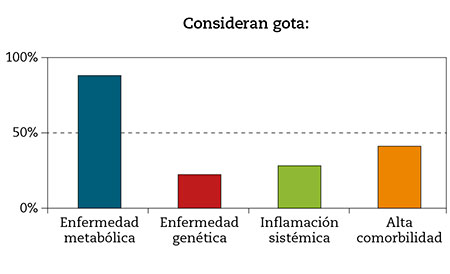
- Consideración de la gota: enfermedad metabólica 88 %; enfermedad genética 22,2 %; enfermedad inflamatoria 28,7 %; alta comorbilidad 41 % (Fig. 1).
- Comorbilidades de la gota: hipertensión arterial 48,8 % (para el 16,8 % no); diabetes mellitus 42,4 % (para el 17,2 % no); síndrome metabólico 75 % (para el 7,6 % no); enfermedad cardiovascular 55,7 % (para el 13,1 % no).
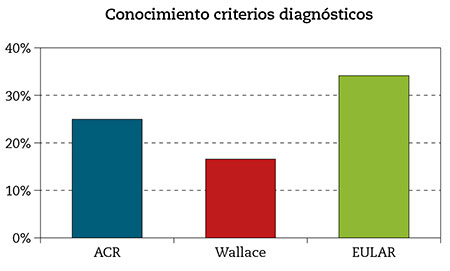
- Conocimiento de los criterios diagnósticos: criterios del American College of Rheumatology (ACR) 24,7 %; criterios de Wallace 17 %; recomendaciones de la European League Against Rheumatism (EULAR) 33,5 % (Fig. 2).
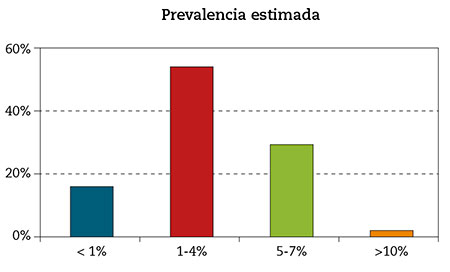
- Prevalencia estimada de la gota entre los pacientes de cada entrevistado (Fig. 3).
- Qué se considera hiperuricemia: > 5 mg/dl 6,5 %; > 6 mg/dl 11,1 %; > 7 mg/dl 66,4 %; > 8 mg/dl 16 %.
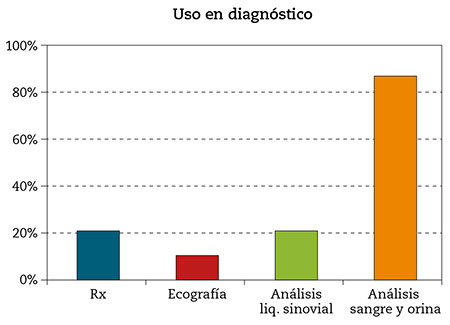
- Medios utilizados para el diagnóstico y seguimiento: radiología convencional 21,5 %; ecografía 9,7 %; análisis del líquido sinovial 21,4 %; análisis de sangre y orina el 86,7 % (Fig. 4).
- Tratamiento utilizado en los ataques agudos para calmar el dolor: la mayoría de los encuestados utilizaba antiinflamatorios no esteroideos (AINE) (87,3 %); colchicina 73 %; analgésicos como metamizol 40,7 %; corticoides 23,7 %.
- Tipos de AINE prescritos: diclofenaco 59,3 %; indometacina 58,2 %; naproxeno 37,4 %; eterocoxib 29,6 %.
- Al utilizar la colchicina en los ataques agudos de gota: colchicina sola 70,6 %; colchicina y dicloverina hidrocloruro 54,1 %.
- Tratar la hiperuricemia, aunque sea asintomática: si existen comorbilidades 50,8 %; si el ácido úrico es > 10 mg/dl 64,5 %; en ningún caso 25,8 %.
- Analgésicos utilizados en los ataques agudos de gota: paracetamol 30,9 %; ibuprofeno 44,9 %; metamizol 51,8 %; tramadol 27,4 %.
- Tras el diagnóstico de una crisis aguda de gota se mantiene la colchicina: de forma indefinida 5,6 %; solo el primer mes 47 %; durante tres meses 22,2 %; durante 6 meses 17,6 %.
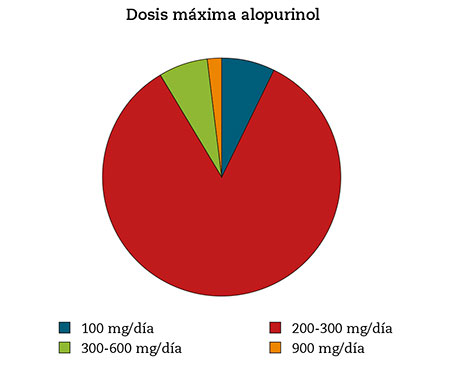
- Dosis máxima de alopurinol prescrita al paciente diagnosticado de gota: 100 mg/día 6,2 %; 200-300 mg/día 70,7 %; 300-600 mg/día 5,6 %; 900 mg/día 1,6 % (Fig. 5).
- Cuando se inicia el tratamiento para reducir la uricemia: en caso de crisis aguda 17,6 %; (no 72 %); 15 días después de la crisis aguda 38,2 % (no 38,9 %); un mes después 38,5 % (no 41,4 %); no seguía ningún patrón 5,9 %.
- Se conseguiría eliminar los tofos con el tratamiento: solo 18,9 % está convencido de que el tratamiento conseguirá eliminar los tofos; 50,6 % de los encuestados consideran que no los eliminará.
- En caso de hiperuricemia, tratamiento indicado: dieta estricta 77,5 % (no 13,4 %); cambios de estilo vida 84,6 % (no 9,4 %); fármacos 17,9 % (no 62,8 %).
- Valoración de tratamientos concomitantes en el paciente con gota: sí 78,9 %; no los considera 8,8 %.
- Vigilancia estrecha en los tratamientos concomitantes: diuréticos 84,6 % (no 9,5 %); corticoides 39,8 % (no 31 %); ácido acetilsalicílico 43,9 % (no 25,8 %); levodopa 30 % (no 38,2 %); inmunosupresores 47,5 % (no 26,4 %).
- ¿Todos los pacientes con hiperuricemia sufrirán gota?: solo un 6,5 % lo afirman.
- Artritis aguda con sospecha de gotosa, si el nivel de ácido úrico en sangre es normal, ¿se descarta que pueda ser gota?: sí 9,8 %; no 77,2 %.
- Artritis aguda con sospecha de gotosa, si el nivel de ácido úrico en sangre es normal, ¿hay que descartar artritis infecciosa?: sí 69,1 %; no 13,4 %.
- Objetivo principal del tratamiento: control de episodios agudos 85,7 % (no 9,7 %); mejora de la calidad de vida 86,8 % (no 9,7 %); disolución de los tofos 28,6 % (no 39,7 %); disminuir la hiperuricemia 68,5 % (no 13,6 %).
- El 22,8 % consideraron que sus pacientes tenían controlada la enfermedad cuando no había tofos y el 50,1 % no lo consideraba. El 59 % consideraba controlada la enfermedad si el paciente no requería nuevas consultas, y el 23,8 % no tenía este criterio. Para el 64,1 % el control de la enfermedad era conseguir el objetivo terapéutico de ácido úrico en sangre, para el 16 % no lo era.
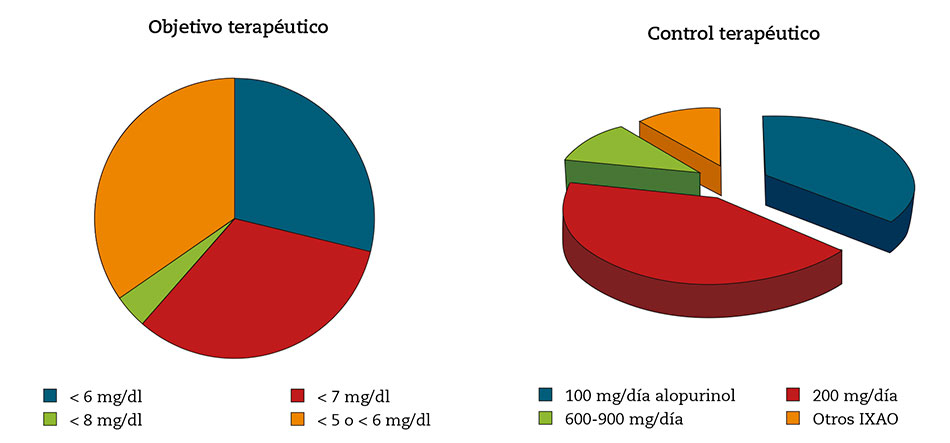
- Objetivo terapéutico de ácido úrico en sangre en el paciente con gota y cómo conseguir el control terapéutico del paciente con gota (Fig. 6).
- ¿Cree que sus pacientes con gota están bien controlados?: 73,9 % cree que la mayoría de los pacientes sí y el 2,6 % no cree que sus pacientes con gota estén controlados.
- ¿Hay relación con los reumatólogos?: sí 13,7 %; no 22,8 %; le gustaría tener una mejor relación 55,4 %.
- ¿Cuántos pacientes con gota inician tratamiento?: 2,9 % cree que nunca lo inician; 16,9 % cree que lo inician el 10-30 %; 34,2 % cree que lo inician el 40-60 %; 37,8 % cree que lo inician el 90-100 % de los casos.
- Derivación al especialista del hospital: 18,2 % nunca; 67,4 % derivan el 10-30 % de los casos; 5,2 % derivan 40-60 % de los casos; 1% derivan el 90-100 % de los casos.
- Cuando derivan lo hacen a: Reumatología 80,1 %; Endocrinología 10,4 %; Traumatología 5,6 %; Dermatología 4,3 %; Medicina Interna 14,7 %; otros servicios 2,3 %.
- Uso de Guías de Práctica Clínica: 44,1 %.
- Momento de inicio del tratamiento reductor de la uricemia: 15,6 % si la uricemia es > 7 mg/dl sin síntomas; 22,8 % con cifras > 9 mg/dl sin síntomas; 35,2 % tras la primera crisis; 10,1 % tras la segunda crisis; 7,8 % tras varias crisis.
- Paciente que ya está a tratamiento reductor de la uricemia, en caso de crisis de gota: 28,7 % retiran el tratamiento y lo reinician una vez resuelto; 58,9 % lo mantienen y hacen tratamiento paralelo a la crisis aguda.
Figura 1 – ¿Cómo consideran los médicos de familia la gota? (Fuente: elaboración propia).
Figura 2 – Grado de conocimiento de los criterios diagnósticos (Fuente: elaboración propia).
Figura 3 – Prevalencia estimada de la gota (Fuente: elaboración propia).
Figura 4 – Medios utilizados para el diagnóstico y el tratamiento (Fuente: elaboración propia).
Figura 5 – Dosis máxima de alopurinol prescrita al paciente con diagnóstico de gota (Fuente: elaboración propia).
Figura 6 – Objetivo y control terapéutico en el paciente diagnosticado de gota (Fuente: elaboración propia).
Comentario
En general, se acepta como objetivo terapéutico uricemia por debajo de 6 mg/dl; las recomendaciones EULAR 2016 para el tratamiento incorporan los objetivos de ACR 2012: < 6 mg/dl y < 5 mg/dl en caso de gota grave8. Estos objetivos están enfocados a la consecución de la completa disolución de los cristales de ácido úrico en los tejidos, para obtener lo que se podría llamar “curación de la gota”9.
Además, se ha añadido un objetivo preventivo: mantener el nivel de uricemia por debajo del nivel de saturación del urato para evitar la recidiva del tofo10,11.
En los últimos años, los pacientes son mayores en edad, con mayor número de comorbilidades y desarrollan enfermedad más grave, porque lo vemos más dificultoso y las tasas de tratamiento son menores. Es indudable que es necesario cambiar esta tendencia, por lo que el conocimiento de la enfermedad por parte de los sanitarios y la educación de los pacientes pueden ayudar a alcanzar mejor el diagnóstico y conseguir los objetivos terapéuticos. Quizás será necesario un abordaje pluridisciplinar para atender a esos pacientes complejos12,13. Hay que reducir la variabilidad en el tratamiento de la gota, mejorar la calidad asistencial y ofrecer una serie de recomendaciones prácticas, adaptadas a su medio y basadas en la experiencia. De ahí la importancia de la atención primaria en todo el proceso de la enfermedad de la gota, desde su diagnóstico hasta el tratamiento global (fase aguda, profilaxis de nuevos episodios y tratamiento de control de la uricemia), sin olvidar la valoración correcta de las comorbilidades que presente el paciente, pues son importantes en el desarrollo de la gota y también en la elección del tratamiento14,15.
A pesar de disponer de fármacos muy eficaces para conseguir una uricemia < 6 mg/dl, distintos estudios han demostrado que tanto en atención primaria como en atención hospitalaria el abordaje y el tratamiento de la gota distan mucho de ser excelentes. Estos resultados se repiten además en estudios realizados en otros países16-18.
En España, el estudio GEMA (Gota, Evaluación del Manejo), una auditoría/revisión de variabilidad del abordaje de la gota en el que se revisaron 803 historias en 41 servicios de reumatología españoles, demostró que solo el 42,7 % de los enfermos tratados tenía una uricemia por debajo de 6 mg/dl: los pacientes estaban infratratados16.
Las causas de este mal tratamiento son atribuibles tanto a los pacientes como a los médicos9. La mayoría de las veces los pacientes consideran la gota como una enfermedad benigna y autolimitada: la entienden como una serie de episodios agudos debidos a excesos en la comida y en la bebida (expresan vergüenza en reconocer estos excesos y no ven fácil cambiar sus hábitos de vida). Los médicos desconocen o minimizan las complicaciones a largo plazo de los depósitos de UMS: consideran la gota como únicamente como episodios agudos, con poca gravedad y autolimitados19. Los pacientes con gota se abordan mal y muy pocas veces son remitidos para su estudio a otras especialidades20. La formación en gota es menor que en otras patologías. Existen muy pocos programas formativos en esta patología. Por tanto, es evidente que se necesita un cambio tanto en la formación de los profesionales sanitarios como en la educación de los pacientes gotosos9,21,22.
Conclusiones
Las respuestas a las diferentes cuestiones son múltiples, lo que demuestra una gran heterogeneidad en la práctica clínica; esto se confirma en cada uno de los apartados en los que podríamos reunir series de respuestas: diferente grado de conocimiento de la enfermedad, prevalencia y consideración de la misma, variados criterios utilizados para el diagnóstico, etc. No existe concordancia ni en el grado de hiperuricemia, ni en los medios utilizados, ni en las recomendaciones para diagnosticar. La variabilidad vuelve a quedar demostrada en el caso del tratamiento: cuando iniciarlo, cómo iniciarlo y con qué fármacos, criterios diferentes y a veces discrepantes en su seguimiento y/o mantenimiento… Por último, en la derivación a otro nivel asistencial se sigue la misma heterogeneidad, pero en este caso en menor grado, ya que de forma mayoritaria se deriva a Reumatología.
Además de conocer los diferentes aspectos de la práctica clínica desde AP, la encuesta tenía otra finalidad: valorar la necesidad de un programa de formación continuada sobre la Gota. Los resultados obtenidos sugieren que el contenido de un programa de formación sobre esta enfermedad debe orientar sus objetivos en los diferentes aspectos clínicos de la enfermedad y valorar este problema de salud en su conjunto, a la vista de las carencias formativas cada uno de los apartados de la encuesta. Dada la importancia de este problema de salud y de su impacto, se hace necesario garantizar los recursos formativos.
Para la elaboración de este artículo también se ha revisado una serie de bibliografía que recoge la historia natural de la enfermedad, consideraciones sobre su diagnóstico, comorbilidades y tratamiento23-30.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
- Nuki G, Simkin PA. A concise history of gout and hyperuricemia and their treatment. Proc R Coll Physicians Edimb. 1999; 29: 65-70.
- Mackenzie CR. Gout and hyperuricemia: an historical perspective. Curr Treatment Op Rheumatol. 2015; 1: 119-30.
- Lee MR. Colchicum auntumnale and the gout. Naked ladies and portly gentlemen. Proc R Coll Physicians Edimb. 1999; 29: 65-70.
- Garrod AB. The nature and treatment of gout and rheumatic gout. 1st ed. London: Walton and Maberly; 1859.
- Gutman AB. The past four decades of progress in the knowledge of gout, with an assessment of the present status. Arthritis Rheum. 1973; 16: 431-45.
- Yü TF. Milestones in the treatment of gout. Am J Med. 1974; 56: 676-85.
- Dalbeth N, Perez-Ruiz F, Lawrence Edwards N, Schlesinger N. In defense of research into the crystal induced arthropaties. J Rheumatol. 2008; 35: 2278-9.
- Richette P, Doherty M, Pascual E, Brskova V, Becce F, Castañeda-Sanabria J, et al. 2016 updated EULAR evidence-based recommendations for the management of gout. Ann Rheum Dis. 2017; 76: 29-42.
- Doherty M, Jansen TL, Nuki G, Pascual E, Pérez-Ruiz F, Punzi L, et al. Gout: why is curable disease so seldom cured? Ann Rheum Dis. 2012; 71: 1765-70.
- Perez-Ruiz F, Herrero-Beites AM, Carmona L. A two-stage approach to the treatment of hiperuricemia in gout: The “Dirty Dish” hypothesis. Arthritis Rheum. 2011; 63: 4002-6.
- American College of Rheumatology [Internet]. Gout: Serum Urate Target. [Internet] 2019 [citado 15 octubre 2020]. Disponible en: https://www.rheumatology.org/Portals/0/Files/RISE-Quality-Payment-Program-Measures. pdf
- Perez-Ruiz F, Castillo E, Chinchilla SP, Herrero-Beites AM. Clinical manifestations and diagnosis of gout. Rheum Dis Clin North Am. 2014; 40: 193-206.
- Doherty M, Jenkins W, Richardson H, Sarmanova A, Abhishek A, Ashton D, et al. Efficacy and cost-effectiveness of nurse-led care involving education and engagement of patients and a treat-to-target urate-lowering strategy versus usual care for gout: a randomised controlled trial. Lancet. 2018; 392: 1403-12.
- Pérez Ruiz, F. Tratamiento de la gota. Reflexiones desde el estudio GEMA. Reumatol Clin. 2008; 4(supl 3): 41-4.
- Metola Gómez M, Dones Carvajal JJ, Camacho Pastor M. Gota tofácea: ¿indisciplina o desconocimiento? Medifam. 2002; 12: 81-4.
- Pérez-Ruiz F, Carmona L, Yébenes MJ, Pascual E, De Miguel E, Ureña I, et al. An audit of the variability of diagnosis and management of gout in the rheumatology setting: the gout evaluation and management study. J Clin Rheumatol. 2011; 17: 349-55.
- Doherty M, Bardin T, Pascual E. International survey on the diagnosis and management of gout. Ann Rheum Dis. 2007; 66: 1685-6.
- Roddy E, Zhang W, Doherty M. Concordance of the management of chronic gout in a UK primary-care population with the EULAR gout recommendations. Ann Rheum Dis. 2007; 66: 1311-5.
- Spencer K, Carr A, Doherty M. Patient and provider barriers to effective management of gout in general practice: a qualitative study. Ann Rheum Dis. 2012; 71: 1490-5.
- Pou MA, Gayarre R, Centeno E, Díaz-Torné C, Font MJ, Llauger MA, et al. Gout in two primary care centers. Reumatol Clín. 2007; 3: 116.
- Ogdie AR, Hoch S, Dunham J, Von Feldt JM. A roadmap for education to improve the quality of care in gout. Curr Opin Rheumatol. 2010; 22: 173-80.
- Pascual E, Sivera F. Why is gout so poorly managed? Ann Rheum Dis. 2007; 66: 1269-70.
- Goicoechea M, García de Vinuesa S, Arroyo D, Luño J. Hiperuricemia, gota y enfermedad renal crónica. Nefrología. 2012; 3: 8-15.
- Ruiz FP, López JR, Beites AMH. Influencia de la historia natural de la enfermedad en el diagnóstico previo en pacientes con gota. Reumatol Clin. 2009; 5: 248-51.
- Fraile JM, García Puig J. Síndrome metabólico, hiperuricemia y gota. Rev Esp Obesidad. 2009; 7: 85-90.
- Álvarez-Lario B, Alonso-Valdivielso JL. Hiperuricemia y gota: el papel de la dieta. Nutric Hospital. 2014; 29: 760-70.
- Khanna D, Khanna PP, Fitzgerald JD, Singh MK, Bae S, Neogi T, et al. American College of Rheumatology guidelines for management of gout. Part 2: therapy and antiinflammatory prophylaxis of acute gouty arthritis. Arthr Care Res. 2012; 64: 1447-61.
- Wallace SL, Robinson H, Masi AT, Decker JL, McCarty DJ, Yü TSF. Preliminary criteria for the classification of the acute arthritis of primary gout. Arthr Rheumatism. 1977; 20: 895-900.
- Neidhart M. European league against rheumatism recommendations for early arthritis: what has changed? EMJ. 2018; 3: 12-6.
- Ruiz FP, López JR, Beites AMH. Influencia de la historia natural de la enfermedad en el diagnóstico previo en pacientes con gota. Reumatol Clin. 2009; 5: 248-51.